«Болезнь поведения», «французская болезнь», «немецкая болезнь». Многообразны названия сифилиса, как и симптомы. Тенденции современности заставляют общество заручиться грамотностью в отношении здоровья и медицины. Итак…
Что такое сифилис
Сифилис — инфекционное венерическое заболевание с волнообразным течением, поражающее все системы организма.
Возбудитель сифилиса — бледная трепонема. Течение заболевания проходит в несколько стадий:
- инкубационный период предусматривает распространение возбудителя по органам и тканям посредством кровеносной и лимфатической системы с дальнейшим размножением. Клинических проявлений данный этап не имеет. Длится в пределах одного месяца;
- период первичного сифилиса начинает отсчет с появления в месте проникновения возбудителя характерных кожных изменений. А также вовлечения в процесс регионарных лимфоузлов. Продолжительность периода 1-2 месяца;
- вторичный сифилис. Стадия длительная (до нескольких лет) с волнообразным течением. В заболевание уже вовлечены многие системы организма. Теперь периоды острых клинических проявлений будут чередоваться с периодами мнимого благополучия;
- третичный сифилис. При современных возможностях медицины редкое явление. Проявляется при отсутствии лечения в виде необратимых изменений в органах. Заканчивается для больного инвалидизацией либо летальным исходом.
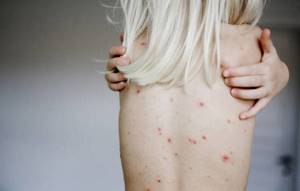
Кожный синдром при первичном сифилисе
Одним из обязательных проявлений патологии есть кожный синдром. Важно не путать и не подменять понятия! Отдельно существующей болезни «кожный сифилис» нет!
На разных этапах болезни высыпания будут иметь разные характеристики и локализацию. Сегодня реальные фото доступны для просмотра и изучения каждому.
Чтоб не быть просто напуганным, а быть вооруженным, давайте разбираться во всем многообразии проявлений сифилиса кожи!
Окончанием инкубационного периода будет служить первый звоночек на коже — твердый шанкр (он же сифилитическая язва). При этом еще молчат специфические изменения в анализах крови!
По локализации различают половые и внеполовые шанкры. Но это обязательно будет местом первичного внедрения возбудителя(слизистые и кожа половых органов, прианальной зоны, кожа бедер, зоны бикини, живота, слизистые губ, ротовой полости, верхних дыхательных путей).
Внешне шанкр имеет вид эрозии округлой формы, с ровными краями. Не зря образование называют твердым. Действительно, на ощупь шанкр напоминает хрящ.
Чаще всего сифилитическая язва одиночная, размером до нескольких сантиметров. Особых беспокойств, кроме неэстетического вида, больному не доставляет. Окружающие ткани и лимфатические узлы еще интактны.
Отдельного внимания заслуживают атипичные виды твердого шанкра.
Это шанкр-панариций, когда первичный очаг локализовался на первой фаланге пальца и копирует симптомы панариция. Течение предусматривает выраженные воспалительные проявления.
Это шанкр-амигдалит, имитирующий односторонний тонзиллит, но без болевого и интоксикационного компонента.
Это индуративный отек, когда пораженная область без четких границ, а выглядит как распространенный плотный инфильтрат.
Кожный синдром при вторичном сифилисе
- Распространение разнообразных видов сыпи диффузно, включая ладони и стопы, сигнализирует о переходе болезни в стадию вторичного сифилиса. Множество сифилитических поражений кожи привело к тому, что
- Международная классификация болезней десятого пересмотра даже предусмотрела отдельную нишу для этого состояния и вывела отдельной единицей «Вторичный сифилис кожи и слизистых оболочек».
- Сифилис на коже теперь характеризуется полиморфностью (разнообразием) высыпаний: розеолезный сифилид, папулезный сифилид, широкие кондиломы, сифилитическая лейкодерма, сифилитическая ангина, сифилитическое облысение. И теперь подробнее…
Розеолезный сифилид. Самое частое проявление вторичного сифилиса на коже. Встречается у 80% заболевших. Выглядит как множественные пятна розовой окраски диаметром до 1,5 см., которые рассыпаны по коже туловища и конечностей.
Пятна не возвышаются над кожей, бледнеют при надавливании, не шелушатся и не зудят. Разрешение сыпи происходит в среднем за 2-3 недели, иногда до 6недель. Но спустя время приходит 2-я волна.
Сыпь теперь крупнее, бледнее и со склонностью к слиянию. Следует отметить, что бывают и редко встречающиеся виды розеол: фолликулярная и шелушащаяся.
Папулезный сифилид. Этот вид сыпи появляется как наряду с розеолами, так и как самостоятельно. Папулы — это узелки, находящиеся подкожно.
В зависимости от размера узелки делят на типы: просовидные, чечевицеобразные, монетовидные, бляшковидные. Локализованы папулы рассеянно по всему телу, часто и на слизистых половых органов, ротовой полости, глотки, гортани.
Болезненных ощущений в большинстве не доставляют. За исключением сыпи, расположенной в складках. Здесь высока вероятность присоединения вторичной инфекции и переход папул в мокнущие эрозии.
Важно! В отделяемой из эрозии жидкости содержится огромное количество бледных трепонем. Поэтому, в подобных случаях целесообразно помнить о риске контактно-бытового пути заражения.
Широкие кондиломы. С проблемой формирования кондилом встречаются 5-10% заболевших. Восновном не везет представительницам прекрасного пола. Излюбленное расположение — промежность, иногда-кожа внутренней поверхности бедер.
Начинается процесс с группирования в вышеуказанных местах папулезной сыпи и постепенного формирования бляшек. Бляшки сливаются в большие участки, формируется широкая ножка и продолжается распространение на близлежащие зоны.
Поверхность кондилом покрыта чешуйками и налетом серого цвета. Выделяющийся с поверхности экссудат содержит огромное количество возбудителей, что делает больного очень заразным.
Без лечения бесконтрольный рост широких кондилом может донести образования до молочных желез и подмышечных впадин.
Сифилитическая лейкодерма. Сыпь выглядит как участки неравномерной пигментации кожи. Сначала появляются пораженные зоны потемнения, которые затем трансформируются в большие белые пятна.
Поражению подвержена кожа в области плечевого пояса, спины, поясницы, живота, редко-конечностей. Врачи выделяют пятнистую и кружевную формы лейкодермы. При пятнистой обособленные очаги находятся в привычных местах.
При кружевной форме пятна сливаются в причудливые узоры. Подобное слияние вокруг шеи получило романтическое название «ожерелье Венеры».
Интересно, что бледная трепонема обнаруживается в поверхностных слоях дермы только в зонах с пятнистой лейкодермой.
Сифилитическое облысение. Причин, вызывающих выпадение волос при сифилисе, две. Это либо отсутствие роста волос в местах формирования рубцов после разрешения сыпи. Либо выпадение их в результате течения болезни и снижения защитных сил организма.
В любом из случаев характерный признак— это очаговость поражения, разбросанные участки облысения по всей голове.
При этом волосистая часть кожи головы напоминает изъеденный молью мех. А кожа, лишенная волос, не имеет специфических изменений. Рост волос можно вернуть, подобрав грамотное лечение.
Сифилитическая ангина. Состояние, возникающее, если при первичном сифилисе твердый шанкр локализовался на слизистой оболочке глотки, миндалин. Тогда вторичный этап развития будет имитировать течение ангины.
Вначале с окрашиванием неба и миндалин в синюшно-красный цвет. Далее следует появление эрозий (язвочек) и распространение серой сыпи по всей поверхности ротовой полости.
Процесс сопровождается интоксикационным и гипертермическим синдромом, периферическим лимфаденитом.
Кожный синдром при третичном сифилисе
Редкость, но все же имеющая место,— третичный сифилис. Встречается у нелеченых вовсе или недолеченых пациентов. Третичные сифилиды — поражения кожи в виде бугорков или гумм.
Представлены глубокими инфильтратами, в которые организм «замуровал» бледную трепонему. Узелковый сифилид выглядит как рассыпанные в большом количестве, мелкие (5-7 мм) подкожные узелки.
Тогда как гуммы—крупные узлы, чаще не многочисленные. Элементы третичного периода со злокачественным течением.
В месте разрушения они будут формировать язвы и рубцы, вовлекая в процесс деструкции подлежащие костные и хрящевые структуры. При этом острые воспалительные явления отсутствуют.
Наверняка, вам встречались фото седловидного изменения носа. Так вот это и есть наглядный пример необратимого разрушения костной ткани при нелеченом сифилисе.
Кожный синдром при врожденном сифилисе
Хочется отдельно остановиться на типах кожных проявлений при врожденном сифилисе.
Врожденный сифилис—форма сифилиса, возникающая при заражении плода в периоде внутриутробного развития.
Кожный синдром будет одним из клинических проявлений.
Папулезные высыпания. Папулы расположены в зоне промежности, на ягодицах, ладонях и подошвах.
Также вовлечены слизистые ротовой полости, носа. Характерно радиальное расположение папул и рубцов после их разрешения на коже лица, а особенно- вокруг губ.
Пузырчатка кожи. Состояние, характеризующееся пузырьковыми высыпаниями. Излюбленная локализация последних на ладонных и подошвенных поверхностях конечностей.
Дифференциальная диагностика кожных проявлений
Как видно из описания кожного синдрома, он довольно разнообразен. Не зря сифилис с давних времен именуют «обезьяньей болезнью», имея в виду многообразие его масок.
- Клиническая картина требует проведения дифференциальной диагностики с дерматологическими, гинекологическими, урологическими, стоматологическими и другими заболеваниями.
- Рассмотрим некоторые частные примеры.
- Твердый шанкр дифференцируют от псориаза, красного плоского лишая, баланопостита, чесотки, эрозий, вызванных другими возбудителями ЗППП.
- При экстрагенитальном расположении шанкра , последний может быть расценен как фурункул, карбункул, тонзиллит, стоматит.
Часто диагностические ошибки вызывает вторичный сифилис. Высыпания маскируются под псориаз, разные виды лишая, токсикодермию, эпидермофитию, сифилитическое облысение нужно отличить от других видов алопеций, трихофитии.
Широкие кондиломы дифференцируются от папилломавирусных кондилом, геморроя.
Врачам разных специальностей важно помнить визуальные характеристики многих видов сыпи для проведения дифференциации и установления правильного диагноза. Здесь специалистам помогают и характерные признаки и фото реальных больных.
Лучшей профилактикой заболеваний, передающихся половым путем, является культура и грамотность интимного общения. Будьте здоровы и любимы!
Источник: https://sifilis24.ru/vidy-sifilisa/sifilis-na-kozhe.html
Самые распространенные болезни груди: описание, диагностика и лечение
По статистике, почти 60% женщин имели болезни груди. Когда они находили какие-то узелки в молочной железе, то сразу думали, что это рак. Но многие не знают, что существуют различные новообразования груди. Много факторов влияют на появление патологий: генетика, вредные привычки, хронические заболевания, поликистозы, проблемы со щитовидной железой.
Перечень заболеваний
Обнаружив уплотнения в груди, стоит сразу обратиться за медицинской помощью. Доброкачественные новообразования можно лечить медикаментозно без осложнений. Болезни молочных желез у женщин — это не приговор. Главное, вовремя пройти диагностику и подобрать правильный курс лечения. Болезни молочной железы у женщин разделяют на такие категории:
- Доброкачественная дисплазия груди;
- Заболевания воспалительного характера;
- Увеличение (гипертрофия) молочной железы;
- Образования в груди неясного генеза;
- Злокачественные образования;
- Другие патологии молочной железы.
Доброкачественная дисплазия молочной железы
К этой подкатегории патологий относят мастопатию и фиброзно-кистозную болезнь. Это патологическое состояние груди, при котором ткани сильно разрастаются. Мастит делят на диффузный и узловой.
Фиброзно-кистозная мастопатия с диффузной формой течения проявляется у женщин примерно в 24−41 лет. Заболевание поражает две груди и локализуется в основном в верхнем квадранте.
Главным симптомом будет сильная боль, отдающая в спину, лопатку или руку. Также наблюдаются выделения из сосков жёлтого или зелёного цвета. Полная симптоматика развивается во второй половине заболевания.
При хроническом виде болезненные ощущения возникают периодически.
Виды заболевания:
- Фиброзная мастопатия — на определённых участках грудных желёз пальпируют фиброзные уплотнения с сильной тяжестью. Выделения из сосков пока отсутствуют;
- Кистозная мастопатия — в железах прощупываются уплотнения кистозного характера. Их много, присутствует боль и она усиливается перед началом менструального цикла;
- Аденоз — это уплотнения железистого состава, которые переходят на соседние ткани. На маммографии они изображены как тени с нечётким строением;
- Смешанная форма — дольки желёз увеличиваются и склерозируется соединительная ткань. При пальпации можно ощутить зернистость этих видоизменённых железистых долек;
- Склерозирующий аденоз — это доброкачественные уплотнения небольших размеров, причиной их возникновения есть увеличение долек. Может наблюдаться высокая чувствительность и болезненность. Женщина обязательно должна быть на учёте у доктора и ежегодно проходить осмотр.
Симптомы и лечение эктазии протоков молочной железы
Различают такие формы узлового заболевания:
- Узловая мастопатия — в зону риска заболевания попадают женщины в возрасте от 25 до 45. Это одиночные или множественные зернистые уплотнения, которые перед началом менструации не исчезают;
- Кистозное образование — это лакуна, которая окружена капсулой из соединительной ткани и внутри её находится жидкость. Такое образование выглядит, как маленький круг или шарик, может быть неправильной формы, небольших размеров. Внутренняя поверхность кисты гладкая, а при атипичном виде внутри её появляются множественные разрастания. Кист может быть много и они имеют свойство скапливаться в многокамерное соединение. Симптомы проявляются уже в разгаре заболевания: жжение, выделения из сосков, повышение температуры. Грудь будет выглядеть сероватого или коричневого оттенка. Лечение определяет доктор после обследования. При маленьких размерах проводят консервативную терапию, при значительных объёмах — хирургическое вмешательство;
- Внутрипротоковая папиллома — подвержены воспалению женщины всех возрастов. Это заболевание образовывается из эпителия протоков молочных желёз. На вид папиллома круглой формы или продолговатой. Это образование находится чаще всего под соском или ареолой. Они бывают как одинокие, так и множественные. Основной симптом — это выделение из груди. Лечение заключает в себя проведение секторальной резекции грудной железы;
- Фиброаденома — это доброкачественная опухоль. У груди прощупывается уплотнение плотного характера, кругловатой формы. Патология встречается нечасто. Есть вероятность перерастания в злокачественную форму (2%). Лечение проводится хирургическим путём.
Заболевания воспалительного характера
В эту группу заболеваний входят маститы разных видов. Патология имеет острую и хроническую форму, поражает одну или обе женские груди. У 85% женщин встречается послеродовой мастит. Так как в сосках появляются трещины, то в них легко попадает стрептококк или стафилококк. Такое заболевание молочных желез у женщин имеет симптомы следующего характера:
- Сильные болезненные ощущения в области поражения груди;
- Повышение температуры, вплоть до 41;
- Увеличения объёма железы.
При несвоевременном обращении за медицинской помощью может усугубиться развитие болезни. Кожный покров станет гиперемированным, значительно увеличатся лимфатические узлы.
Гиперемия кожи: симптомы, причины развития и лечение
Классификация мастита:
- Серозный;
- Инфильтративный;
- Гнойный.
Стадии заболевания за два дня переходят в следующую, поэтому нужно срочно обращаться за медицинской помощью. Лечение включает консервативную и хирургическую терапию. Мастит — это серьёзное заболевание, которое может привести к летальному исходу.
Нелактационный мастит — это болезнь причиной которой не является кормление грудью малыша. Он в основном развивается вследствие нарушения гормонального фона в организме.
Гипертрофия груди
Это заболевание, которое характеризуется увеличением грудной железы. Грудь становится грубая, тяжёлая. Спровоцировать гипертрофию может дисбаланс гормонов, который возник в период беременности или полового созревания. Также причиной развития недуга могут послужить заболевания щитовидной железы. Гипертрофия имеет серьёзное осложнение — мастоптоз.
Типы заболевания:
- 1 стадия — сосок не доходит до ретромаммарной складки;
- 2 стадия — сосок расположен на уровне ретромамммарной складки;
- 3 стадия — сосок находится ниже ретромаммарной складки.
Проводят эндопротезирование грудных желёз на начальных стадиях. А на третьей стадии — делают мастопексию. Если недуг выявили на ранней стадии у девушек юного возраста, то доктора применяют консервативные методы лечения молочной железы у женщин. Заболевания гипертрофического характера являются не только косметическим дефектом, но и требующим неотложного лечения серьёзным недугом.
Злокачественные образования
Рак груди на сегодняшний день является самым распространённым онкологическим недугом. На клеточном уровне происходят мутации, которые приводят к неправильному делению клеток. Из них формируется опухоль, которая имеет возможность прорастать в соседние ткани и образовывать так званые метастазы.
Существует очень много разновидностей опухолей, но самыми распространёнными есть:
- Узловая форма — самая встречаемая форма рака. Опухоль имеет форму узла. Она плотная по консистенции, малоподвижна, не имеет чётких границ и нечувствительная. Самым первым признаком подозрения на рак является втягивание соска, его смещение или фиксация. В стадии прогрессирования появляется «лимонная корка»;
- Отёчная форма. При данном виде рака наблюдается такая симптоматика — покраснение воспалённого участка кожи, уплотнение тканей по диффузному типу, периодическая боль за грудиной;
- Рожистоподобная форма. Эпидермис полностью видоизменяется, стаёт быть похожим на рожистое заболевание. Он сильно гиперемирован, повышается температура тела. Развиваются молниеносными темпами метастазы;
- Маститоподобная форма.
- Рак Педжета — это одна из самых благоприятных форм, которая поддаётся лечению. Её основным симптомом является поражение соска;
- Рак скрытой формы. На первых этапах развития опухоли увеличиваются подмышечные лимфоузлы. Это означает, что уже произошёл процесс развития метастазов, но опухоль определить по клиническим данным не удаётся.
Причины, симптомы и лечение аденомиоза матки
Другие патологии
Выделяют основные симптомы болезней:
- Трещины сосков — это нарушение кожного покрова соска, которое развивается вследствие воздействия физического фактора, кормление ребёнка. Возникают сильные болевые ощущения при сосании, отдающие в спину или лопатку. Очень часто присоединяется инфекция;
- Грудной свищ. Развивается, как результат воспаления молочной железы. Это бывает после перенесённого гнойного мастита. Сам свищ выглядит как протока, через которую выходит гной или серозная жидкость;
- Жировой некроз. Причинами возникновения недуга могут быть травмы груди, анорексия или лучевая терапия. В зону риска попадают женщины с большим размером груди. Симптомы жирового некроза: покраснения кожи, втягивание соска, потеря чувствительности поражённой области груди, увеличение лимфатических узлов.
- Атрофия молочной железы. Такое заболевание может проявиться после кормления ребёнка грудью или перенесённых гинекологических патологий. Визуально — это значительное уменьшение груди в размерах. Недуг поражает обе груди;
- Мастодиния — это заболевание, которое встречается очень часто. Симптомами его являются набухание молочных желёз, их болезненность, отёчность, гиперемия. Она бывает физиологическая и патологическая. И её делят ещё на циклическую и нециклическую;
- Галакторея, которая не повязана с родовым процессом. Это недуг, при котором с груди выделяется молоко или похожее на молоко жидкость, но при этом женщина не является кормящей мамой. Причин развития болезни очень много: приём медикаментов, заболевания щитовидной железы, онкология.
Существует огромное количество заболеваний молочной железы. Поэтому женщинам в обязательном порядке нужно хоть раз в неделю проводить самоосмотр груди и не забывать посещать маммолога. Ранее диагностирование заболевания — залог успешного лечеиния.
Источник: https://krasotka.guru/zabolevaniya/bolezni-grudi
Сифилис груди: нестандартный сценарий страшной болезни
Сифилис молочных желез является редкой и специфической болезнью инфекционной природы, которая провоцируется спирохетой бледной. Проявление патологии может быть выражено поражением груди первичного, вторичного либо третичного характера.
- Симптоматика такого варианта сифилиса имеет зависимость от этапа болезни, и способны выражаться различными дерматическими симптомами, иначе – сифилидами.
- Также, может наблюдаться лимфаденит специфический, поражения внутренних органов и плохое самочувствие общего характера.
- Диагноз подтверждается итогами серологических исследований, а также цитологии мазков с границ язвенной полости.
Лечение сифилитического заболевания грудной железы базируется на индивидуальном подборе антибиотических препаратов и их адекватном применении.
Общие сведения и источники заражения заболеванием
Сифилис грудной железы является воспалительным процессом, который характеризуется значительной продолжительностью и системным негативным влиянием на организм.
Возбудителем сифилиса является трепонема, иначе – спирохета бледная. Этот патоген без затруднений проходит через присутствующие малые повреждения покрова кожи груди, активно размножается и распространяется по всем структурам, поражая все его структуры.
Пациент в период заболевания является разносчиком инфекции, вне зависимости от стадии патологии.
Сифилис молочных желез зачастую диагностируется у представительниц женского пола, так как мужчины от него страдают редко.
Сифилис может поразить молочные железы при прямом контакте с инфицированным:
- при половом контакте;
- в ходе вскармливания зараженного младенца;
- бытовым путем – через увлажненные гигиенические предметы;
Патоген проникает в здоровый организм через микротравмы, трещины и прочие нарушения кожных покровов грудной железы.
Особенно легко попасть трепонеме при подобных кожных повреждениях области ареолы и соска.
Влажные выделения зараженного человека позволяют спирохете бледной сохранять жизнеспособность на протяжении 4 суток.
Симптоматические проявления сифилитического поражения груди
Симптоматика сифилитического поражение грудной железы имеет взаимосвязь со стадией патологического процесса:
| который длится порядка 1 месяца, сифилитическое поражение не дает каких-либо клинических признаков. |
| в области проникновения патогенных микроорганизмов, зачастую в сосочной зоне либо близ ареолы, возникает покраснение с формированием уплотненного шанкра. |
- Далее происходит безболезненное увеличение параметров и постепенное уплотнение лимфатических узлов, с последующим прогрессированием полиаденита специфического.
- Шанкр грудной железы изредка заживает до прогрессирования симптоматических проявлений вторичного сифилиса.
- На завершающем этапе 1 стадии сифилитического поражения груди, продолжительность которой составляет порядка 6-8 недель, может присутствовать недомогание общего характера.
| имеет длительность порядка 2-5 лет. |
Симптоматика имеет сходство с простудными признаками либо с гриппозными, с генерализированным безболезненным лимфаденитом и циклом повторяющихся высыпаний полиморфного характера – пустулами, папулами, розеолами, не только в области груди, но и по всему телу.
Присутствует утеря пигментации кожей – лейкодерма. Также, может быть понижение чувства голода, потеря массы, плешивость, расстройства работы ЦНС и внутренних органов.
| которая наблюдается редко, способна протекать в гуммозном варианте либо в форме инфильтрации железы диффузного характера, которая имеет сходство с маститом хронического течения. |
Гумма железы образуется зачастую близ соска и выявляется в структуре железы в виде уплотненного, с четкими очертаниями и малой болезненностью, узла.
Размеры такого узла приблизительно равны грецкому ореху.
При гнойном расплавлении и прорыве наружу возникает сифилитическая язва, сходная с туберкулезом либо онкологией груди. Она безболезненна.
Шанкр – округлая язвенная эрозия, у которой четкие границы и гладкое, блестящее красновато-синее дно, инфильтрат безболезненный и плотный.
Объемы шанкра способны варьироваться от 2-3 мм до 4-5 см, при множественных травмах кожных покровов грудной железы язвенных поверхностей может быть несколько.
Третичный сифилис является мало заразным, но при этой форме возникают необратимые нарушения функционирования и структуры внутренних органов, головного и спинного мозга.
Также, он характеризуется следующими расстройствами:
- паралич;
- слепота;
- психические нарушения тяжелого характера.
Третичный сифилис – наиболее тяжелая стадия патологического процесса, которая ведет к инвалидизации и обезображиванию женщины.
Диагностирование
В ходе постановки окончательного диагноза касательно сифилитического поражения молочной железы врачу требуется предпринять следующие диагностические меры:
- Осмотр пациента специалистом-маммологом и венерологом.
- Подробное рассмотрение и сбор анамнеза, что требуется для выявления специфических симптоматических проявлений патологического состояния.
- Выполнение ряда лабораторных исследований, которые являются характерными в рамках подтверждения диагноза «сифилис».
- Производится серологическое диагностирование сифилиса в сыворотке и плазме крови – специфическую и неспецифическую.
- Неспецифическая подразумевает RW – реакцию Вассермана и RPR-тест.
- Специфическое исследование заключается в следующих типах анализов:
- При присутствии симптоматики, выраженной кожными проявлениями в зоне грудных желез – язвенных поражений, эрозий, пузырьков, гнойников, производят исследование специфических объектов под микроскопом с целью обнаружения трепонемы либо для определения возбудителя и в рамках проведения дифференцирования:
- Выполнение мазков-отпечатков, а также биопсия с границ язвенной поверхности предоставляют возможность произвести гистологию и цитологию, выполнить заключение и исключить онкологическую природу образования.
Выполнение МРТ, УЗ-исследования и маммографии не являются специфичными для сифилитического поражения грудных желез.
Принципы лечения
Сифилитическое поражение молочной железы является состоянием, поддающимся медицинским манипуляциям, но продолжительность лечения определяется степенью запущенности патологического процесса.
Многоплановая терапия сифилиса груди прописывается специалистом дерматовенерологии в индивидуальном порядке, подразумевает амбулаторное либо стационарное лечение пациента.
При этом в рамках терапии обязательным является клинико-серологический и медицинский контроль.
В терапии сифилитического заболевания груди применяются антибиотические фармакологические средства пенициллиновой группы – Бензилпенициллин и подобные препарат-аналоги.
Также, могут потребоваться препараты из следующих групп:
- эритромецин;
- тетрациклиновые антибиотические медикаменты;
- стимуляторы биогенные;
- цефалоспориновые антибиотические препараты;
- йодсодержащие лекарства;
- препараты с висмутом;
- иммуномодуляторы.
После произошедшего контакта с человеком, инфицированным сифилисом, на протяжении стартовых 2 часов требуется произвести превентивное лечение с бактерицидной обработкой предположительного места заражения, в том числе – грудной железы.
В ходе терапии сифилиса груди требуется предпринять следующие меры:
- полностью отказаться от сексуальных контактов;
- исключить спиртосодержащую продукцию;
- отправить на обследование семьи и половых партнеров.
При адекватной и раннем старте терапии прогноз сифилитического поражения груди носит благоприятный характер.
Тем не менее, пациенты должны состоять на диспансерном учете с регулярным профилактическим выполнением серологических исследований, при условии отсутствия проявлений болезни, на протяжении 5 лет с момента выздоровления.
О чем свидетельствуют выделения из грудных желез при надавливании?
Только по истечению этого периода человек считается полностью излечившимся.
Источник: https://GrudOk.ru/bolezni/sifilis-molochnyx-zhelez
Вторичный сифилис
Вторичный сифилис (люэс) — это период сифилиса, который возникает при отсутствии лечения первичной стадии. Возбудитель заболевания, бледная трепонема, распространяется по организму, что приводит к поражению кожных покровов, внутренних органов, нервной и опорно-двигательной систем, а также лимфатических узлов.
Заболевание переходит во вторичную стадию через 2-3 месяца после появления твердого шанкра и может длиться до 5 лет. В это время высыпания появляются и самостоятельно пропадают, постепенно нарушаются различные функции в организме. При отсутствии лечения патология переходит в третичный сифилис.
Причины вторичного сифилиса
Заражение сифилисом происходит половым путем, во время незащищенного полового акта с зараженным человеком.
Попадая на слизистую, спирохеты вызывают воспалительный процесс и появление твердого шанкра. Если никаких мер не принять, то шанкр заживет самостоятельно, а возбудитель начнет распространяться по организму.
Причина вторичного сифилиса — попадание спирохет в кровоток и лимфоток. Патогены разносятся по всему организму, поражают внутренние органы. Под воздействием иммунитета бледные трепонемы образуют цисты, защитные оболочки и некоторое время не делятся. Это приводит к развитию латентной формы сифилиса.
Если происходит ослабление иммунитета, спирохеты снова начинают делиться и поражать окружающие клетки, что приводит к обострению заболевания.
Периоды и классификация
Выделяют следующие разновидности патологии:
- Свежий сифилис. Развивается сразу после первичной формы, сопровождается сыпью, воспалением ткани лимфоузлов. Происходит разрешение эрозийного шанкра.
- Скрытый. Протекает бессимптомно, может длиться от нескольких дней до 3-4 месяцев.
- Рецидивный. При такой форме патологии наблюдается бессимптомное течение с периодическими обострениями. Пациента беспокоят высыпания.
Заболевание классифицируется и по виду сыпи, она бывает:
- пятнистая;
- папулезная;
- пустулезная;
- смешанная.
Пятнистую сыпь называют еще сифилитическая розеола. Она представляет собой пятно на коже с четкими границами. Размер образования может варьироваться от пары миллиметров до сантиметра, а оттенок от нежно-розового до алого.
Часто при вторичном сифилисе встречается папулезно-пустулезная форма. Также у пациентов возникают специфические высыпания, которые называют ожерелье Венеры. Это лейкодерма, которая поражает шею, верхнюю часть груди и спины.
Папулезная форма
Папула — это вид сыпи, которая похожа на узелки, она плотная, сопровождается шелушением кожи, имеет четкие границы. Появляются высыпания отдельно друг от друга, но при расчесывании или натирании одеждой сливаются, образуя шелушащиеся пятна. Проходят через 1-2 месяца, либо при начатом лечении.
Папулезная форма делится на несколько видов:
- Милиарная. Мелкие высыпания, похожие на гусиную кожу.
- Монетовидная. Большие объемные высыпания, похожие на монету.
- Лентикулярная. Размер с горошину, шелушится и образует воротничок Биетта.
- Кольцевидная. Формируются кольца.
- Себорейная. Поражают волосистую часть головы, часто сопровождается облысением.
- Эрозивная. На коже образуются мокнущие язвочки, они очень заразны.
- Кондиломы. Сыпь разрастается в виде цветной капусты, она мягкая на ощупь.
- Сифилитическая мозоль. Формируется в области ладоней и ступней, так как в этих областях грубая кожа.
- Псориазиформная. Сыпь сильно шелушится, как при псориазе.
На первый взгляд очень трудно понять, что высыпания вызваны люэсом, поэтому требуется грамотная диагностика.
Пустулезная форма
Пустула — это сыпь, которая внутри содержит гной, поэтому ее еще называют гнойной. Встречается она редко, у людей со слабой иммунной системой, особенно у ВИЧ-инфицированных, наркоманов и алкоголиков. Такие высыпания сопровождаются ухудшением общего состояния, повышенной температурой тела, головными болями. Это связано с интоксикацией организма на фоне гнойного процесса.
Различают следующие типы пустулезной сыпи:
- Угревидная. На спине и руках появляются прыщи с белым содержимым, которые оставляют мелкие рубцы.
- Оспенновидная. Прыщи крупные, до 6 мм в диаметре, образуются на сгибах и на лице.
- Импетигинозная. Образуются узелки с гнойным содержимым, которые сливаются, формируя бляшки.
- Эктимоподобная. Формируются узлы, которые сливаются вместе и распадаются, формируя большие коричневые корки, сифилитические эктимы.
- Рупиоидная. Крупные гнойные корки, которые состоят из нескольких слоев.
Все папулезные высыпания заживают с образованием рубцов. Глубина шрамов зависит от глубины и площади поражения.
Лейкодермия
Сифилитическая лейкодерма чаще встречается у женщин и поражает шею, грудь, верхнюю часть спины, иногда живот и поясницу. Сыпь бывает пятнистая, сетчатая и мраморная.
Причина ее появления — нарушение нервной системы, которое приводит к изменениям в пигментации кожи. Бледные трепонемы в таких высыпания не могут быть обнаружены.
Лейкодерма может беспокоить пациента годами, но неблагоприятного прогноза расстройство не создает. В отличие от гнойной формы, лейкодерма не оставляет шрамов, не вызывает тяжелых осложнений или летального исхода.
При рецидивирующем вторичном сифилисе лейкодерма самостоятельно пропадает и появляется снова. Проявление проходит без следов при адекватном лечении сифилиса через 3 месяца и больше не беспокоит.
Основные симптомы вторичного сифилиса
Клинические проявления вторичного сифилиса разнообразны. Сначала пациента беспокоят общие симптомы:
- головные боли;
- озноб;
- боли в мышцах и суставах;
- повышенная температура тела;
- слабость, сонливость.
Симптомы ЗППП беспокоят больного неделю, затем появляются высыпания, которые носят название вторичные сифилиды. В отличие от аллергических проявлений, такие высыпания не сопровождаются зудом, либо зуд очень слабый.
Чаще всего пациентов беспокоят розеолы, это небольшие пятна до см в диаметре, поражают лицо, стопы и кисти. При надавливании на пятно, оно исчезает. Редко розеола шелушится или становится объемной.
У части пациентов проявляется лентикулярный папулезный сифилид, тогда беспокоит шелушение кожи. При гнойном поражении образуются болезненные прыщи и мокнущие гнойные ранки. Лейкодерма или ожерелье Венеры проявляются при рецидивирующей форме. Тогда пятна образуются на шее. Они округлые, темно-бурые.
Вторичное заболевание характеризуется поражение лимфатической системы, возникает лимфаденит (воспаление лимфоузлов). Лимфоузлы в паху, бедренные, подмышечные и шейные увеличиваются в размерах, но остаются безболезненными. Сопровождается состояние лимфангитом, воспаление лимфатических сосудов.
При поражении кожи головы происходит нарушение питание волос, что провоцирует прогрессирующее облысение (алопеция). Сифилитическая плешивость развивается через 6 месяцев после появления первичных признаков заболевания. Волосы выпадают частями, зудом и жжением этот процесс не сопровождается. При адекватном лечении лысины быстро зарастают, а волосы перестают выпадать.
Вторичное инфекционное заболевание приводит к поражению внутренних органов:
- Печень увеличивается, становится болезненной.
- Нарушение работы ЖКТ, гастрит. Сопровождается расстройством стула, болями в желудке, особенно при употреблении вредной пищи.
- Патологии почек — частые мочеиспускания, боли в пояснице, белок в моче.
- Нарушение работы нервной системы. Беспокоит расстройство сна, смены настроения, повышенная раздражительность.
- Поражение костей, воспаление надкостницы. Беспокоят боли по ночам в пораженной области.
- Поражение суставов, артрит. Беспокоят боли в суставах, кожа вокруг опухает и краснеет.
При отсутствии лечения развивается нейросифилис, третичная форма люэса. Это состояние приводит к инвалидности, так как происходят необратимые изменения в головном мозге и нервной системе. Пациент страдает от паралича и слабоумия.
Диагностика заболевания
Вторичные сифилиды проявляются не специфично, сыпь можно легко спутать с другим заболеванием. Поэтому обязательно проводятся лабораторные исследования:
- Анализ соскоба кожи в пораженной области.
- Биопсия лимфатического узла.
- Пункция спинномозговой жидкости и ее исследование.
- Серологические реакции — РИФ, РИБТ, РПГА.
При вторичной стадии патологии происходит поражение внутренних органов, поэтому пациенту необходимо обследоваться у узких специалистов: гастроэнтеролога, офтальмолога, ЛОРа, уролога, а также пройти УЗИ брюшной полости и органов малого таза, почек, флюорографию и другие исследования, которые назначат врачи.
Дифференциальная диагностика
Дифференциальная диагностика сифилиса необходима, так как симптомы очень разнообразны. Необходимо отличить патологию от других инфекционных недугов, сопровождающихся сыпью:
- Краснуха — образуется мелкая красная сыпь.
- Корь — беспокоит мелкая красная сыпь.
- Тиф — проявления похожи на пустулезные сифилиды.
- Ветряная оспа — образуются папулы, похожие на сифилиды и др.
Дифференцировать сифилис необходимо и от дерматологических патологий:
- Псориаз, при котором беспокоят шелушащиеся пятна.
- Токсикодермия — образуются папулы.
- Угри и др.
Похожую на сифилиды сыпь могут провоцировать грибковые заболевания, например, кандидоз кожи и отрубевидный лишай. Широкие кондиломы похожи на папилломы, спровоцированные ВПЧ. При поражении полости рта нужно отличить сифилис от стоматита и ангины, ларингита, молочницы.
Лечение вторичного сифилиса
Лечение вторичного сифилиса медикаментозное, основу составляют антибиотики. Syphilis secundaria чувствительны к пенициллинам, они и являются препаратами выбора. Назначают Бензатин-бензилпенициллин 2,4 мл внутримышечно 10 дней.
Если у пациента имеется непереносимость пенициллина, то антибиотик меняют на тетрациклин в виде таблеток по 500 мг 4 раза в день, 2 недели. Либо назначают Эритромицин по 500 мг 4 раза в день, 2 недели. При скрытой форме патологии лечение может быть более длительным, врач назначает повторный курс терапии.
Эффективен при недуге Цефтриаксон внутримышечно, его нельзя назначать при непереносимости пеницилина. Это обусловлено повышенным риском перекрестной реакции.
Лечение вторичной формы патологии, особенно при поражении внутренних органов, нужно проводить в условиях стационара. Очень важно соблюдать схему приема препарата, а также контролировать эффективность терапии. Если эти правила не соблюдать, заболевание перейдет в третичную стадию.
В дополнение к основной терапии назначают местные средства — мази, примочки и физиотерапию. Гнойные язвы обрабатывают антисептиком и наносят мази с противомикробным компонентом, чтобы остановить патологический процесс.
Лейкодерма не нуждается в обработке антисептиком, такие действия полностью бесполезны, потому что возбудитель в коже отсутствует. Пятна исчезнут навсегда только после курса лечения антибиотиком, самостоятельно.
При поражении внутренних органов дополнительно лечение назначается узким специалистом. При гастрите необходимо провести медикаментозное лечение и соблюдать диету. Печеночная патология лечится с применением средств для восстановления печени и тд.
Профилактика
Чтобы предупредить инфицирование, необходимо:
- предохраняться презервативом;
- избегать беспорядочных половых связей;
- использовать только личные полотенца, мочалки, нижнее белье.
Профилактика вторичной патологии заключается в своевременной диагностике и лечении первичного сифилиса.
Если человек ведет рискованную половую жизнь, часто меняет половых партнеров, ему нужно регулярно обследоваться на ЗППП, даже если в ходе сексуального контакта используется презерватив.
Нужно помнить, что инкубационный период длится от 2 недель до несколько месяцев, в это время болезнь никак себя не проявляет.
Если образовался шанкр на половых органах, либо изменились выделения, беспокоит зуд, боль при половом акте, нужно обратиться к врачу немедленно. Женщины посещают гинеколога или венеролога, мужчины уролога либо венеролога.
Лечение, оказываемое пациенту, должно соответствовать стандартам здравоохранения. Рекомендации дает врач венеролог, а пациент должен все их соблюдать. Прекращать прием антибиотиков при изменении ощущений нельзя, курс лечения должен быть полным. Если нарушить это правило, спирохеты выживут и недуг будет постепенно прогрессировать.
Люэс — очень опасное заболевание, которое при отсутствии адекватного лечения приводит к инвалидности пациента. Чем раньше начнется терапия, тем больше шансов избежать необратимых последствий.
Источники
- http://polovye-infekcii.ru/sifilis/sifiliticheskaya-syip
- http://www.krasotaimedicina.ru/diseases/zabolevanija_venereology/secondary-syphilis
- https://womanadvice.ru/vtorichnyy-sifilis
- http://polovye-infekcii.ru/sifilis/ozherele-veneryi-samoe-izvestnoe-kozhnoe-proyavlenie-sifilisa
- https://www.nastroy.net/post/kak-vyiglyadit-syip-pri-sifilise-syip-pri-sifilise-priznaki-vidyi-i-osobennosti-lecheniya
- https://medaboutme.ru/zdorove/publikacii/stati/sovety_vracha/vtorichnyy_sifilis_priznaki_etoy_infektsii/
Источник: https://venerolog-info.ru/vtorichnyj-sifilis/
Сифилис молочных желез
| Консультация онколога-маммолога | 1100 руб. |
Как происходит заражение
Заражение осуществляется контактным путём или через общие предметы личной гигиены и одежду.
- При контактном пути передачи заражение происходит от полового партнёра или же при кормлении грудью больного сифилисом ребёнка.
- Бытовым путём инфицирование наблюдается при использовании общего полотенца, мочалки или одежды больного (в особенности нижнего белья). Если у зараженного имеют место влажные выделения, то находящийся в этой влажной среде возбудитель сохраняет свою жизнеспособность на протяжении 4 суток. В такой ситуации риск инфицирования значительно повышается.
Как проявляется заболевание
В зависимости от того, на какой стадии находится болезнь, изменяется и её симптоматика. Инкубационный период сифилиса груди длится до 1 месяца.
- В начале больной обращает внимание на то, что на груди появилось покраснение, в центре которого имеется твёрдая язвочка. Дно её имеет синюшно-красный окрас. Инфильтрат вокруг язвы не вызывает боли при прикосновении. Размер язвы может быть от нескольких миллиметров до 5 см. Отмечаются также язвенные изъязвления.
- По мере того, как заболевание прогрессирует, поражённый участок груди увеличивается и отмечается уплотнение лимфатических узлов, расположенных в подмышечной впадине. Через 6-8 недель болезни сифилис переходит из первичной стадии во вторичную, при которой отмечается общее недомогание и состояние, схожее с гриппом или простудой. Также отмечается периодическое высыпание на коже груди и болезненный лимфаденит.
- Третья стадия сифилиса груди встречается редко. Протекает она, как диффузная инфильтрация желёз. Проявления заболевания очень схожи с хроническим маститом. Если наблюдается гнойное расплавление тканей, то в области соска возникает значительная по размерам сифилисная язва, которая внешне схожа с язвами, образующимися при раке груди.
Как проводится диагностика патологии
Для постановки диагноза осмотр проводит не только маммолог, но и венеролог.
- Если есть подозрения на наличие сифилиса молочной железы, показан анализ крови.
- Если на коже имеются эрозии или язвочки, проводят микроскопическое исследование.
- Также берут мазки и делают биопсию ткани с края эрозии или язвы. Это позволяет полностью исключить рак.
Такие классические исследования груди, как маммология и УЗИ, не проводятся, так как они не дают результатов.
Как проводится лечение
Амбулаторное лечение заболевания допускается крайне редко. Обычно больному показана госпитализация. Для избавления от заболевания применяют антибиотики, относящиеся к группе пенициллинов. Также применяют специальные препараты против сифилиса.
До момента полного выздоровления больным полностью запрещается половая жизнь и употребление спиртных напитков. После выявления заболевания проводят также обследование всех членов семьи больного и его половых партнёров.
В том случае, если терапия заболевания была начата своевременно, прогноз для больного благоприятный. Если в течение 5 лет после проведения терапии болезнь вновь не повторяется, то человек признаётся полностью здоровым от сифилиса.
В нашей клинике на Комендантском проспекте мы работаем с крупнейшими лабораториями Санкт-Петербурга. Новейшее оборудование позволяет поставить точный диагноз и назначить своевременное лечение. Запишитесь на прием к специалисту и приходите к нам.
Источник: https://ndc-mrt.ru/mammologiya/sifilis-molochnyih-zhelez/
Сифилис молочных желез: причины заболевания, основные симптомы, лечение и профилактика
Специфический инфекционный процесс, возникающее на фоне сифилиса, при котором наблюдается первичное, вторичное или третичное поражение молочных желез. Заболевание может проявляться сифилидами, специфическим лимфаденитом, ухудшением общего самочувствия, а также поражением соматических органов.
Диагноз устанавливают на основании анамнестической информации, клинических признаков, физикального осмотра и дополнительных обследований.
В рамках диагностики могут выполнять реакцию Вассермана, реакцию иммунофлюлресценции, реакцию пассивной гемагглютинации, реакцию иммобилизации бледных трепонем, биопсию, с последующими цитологическими и гистологическими исследованиями, маммографию, магнитно-резонансную томографию, ультразвуковое исследование.
Заболевание лечится антибактериальными препаратами пенициллиновой группы. Препаратами выбора могут быть бензилпенициллин и эритромицин. При индивидуальной непереносимости пенициллина назначают средства цефалоспоринового или тетрациклинового ряда. Прогноз благоприятный. Болезнь полностью излечима.
Причины сифилиса молочной железы
Возбудителем недуга является бледная трепонема. Заболевание может передаваться половым и бытовым путем, а также при переливании крови. Патогенный микроорганизм может до 4 дней жить в выделениях пациента, страдающего сифилисом. Входными воротами для спирохеты являются микротравмы, небольшие ранки и трещинки на груди.
Симптомы сифилиса молочной железы
Выраженность симптоматики напрямую зависит от стадии недуга. Инкубационный период длится около 30 дней и имеет латентное течение. На начальном этапе патология проявляется гиперемией в зоне очага поражение, на месте которой формируется округлая четко очерченная язвенная эрозия, имеющая синюшно-красное дно и плотный безболезненный инфильтрат.
Со временем возникает уплотнение, увеличиваются подмышечные лимфатические узлы и развивается специфический полиаденит. Возможно заживление твердого шанкра до проявлений вторичного сифилиса. Первая стадия может длится 1,5-2 месяца. На второй стадии наблюдаются симптомы схожие с гриппом или простудой, а также безболезненный лимфаденит и циклично появляющиеся полиморфные высыпания.
Клиническая картина дополняется лейкодермой, плешивостью, плохим аппетитом, снижением массы тела, повреждениями соматических органов, головного и спинного мозга. Для третичного сифилиса характерны гуммозная либо диффузная инфильтрация железы схожая с хроническим маститом.
Отмечаются необратимые повреждения нервной системы, соматических органов, тяжелые психические расстройства, паралич и слепота. При отсутствии лечения заболевание приводит к инвалидности.
Диагностика сифилиса молочной железы
Пациенту требуются консультации специалистов маммоглогического и венерологического профилей. Чтобы установить и подтвердить диагноз, доктор собирает анамнестические данные, анализирует клиническую картину, проводит физикальный осмотр и направляет больного на дополнительные обследования.
В рамках диагностики могут выполнять реакцию Вассермана, реакцию иммунофлюоресценции, реакцию пассивной гемагглютинации, реакцию иммобилизации бледных трепонем, биопсию, с последующими цитологическими и гистологическими исследованиями, маммографию, магнитно-резонансную томографию, ультразвуковое исследование.
Недуг дифференцируют с туберкулезом, актиномикозом и раком молочной железы.
Лечение сифилиса молочной железы
Терапевтическую тактику определяют в зависимости от стадии сифилитического поражения. Возможно амбулаторное и стационарное лечение под контролем серологических анализов. Заболевание лечатся антибактериальными препаратами пенициллиновой группы. Препаратами выбора могут быть бензилпенициллин и эритромицин.
При индивидуальной непереносимости пенициллина назначают средства цефалоспоринового или тетрациклинового ряда. Медикаментозную схему дополняют противосифилитическими препаратами, иммуномодуляторами и биогенными стимуляторами. На время терапии запрещено употреблять алкогольные напитки и вступать в половые контакты.
Профилактика сифилиса молочной железы
Разработано специальное превентивное лечение, которое применяют в первые 2 часа после полового контакта с пациентом, страдающим сифилисом. Места возможного заражения обрабатывают бактерицидными препаратами. Неспецифические меры профилактики заключаются в использовании барьерных контрацептивов при интимных контактах.
Источник: https://www.obozrevatel.com/health/bolezni/sifilis-molochnyih-zhelez.htm