Существует множество видов панкреатита (алкогольный, реактивный, лекарственный и т.д.)
Хронический панкреатит – это патологическое состояние, которое характеризуется постоянным рецидивирующим воспалением поджелудочной железы с замещением ее паренхиматозной и фиброзной тканей. Из-за этого процесса снижается выработка ферментов поджелудочной железы, что сказывается на процессах пищеварения. Заболевание имеет код К-86 по классификации МКБ 10.
Хронический панкреатит также называют билиарным или билиарнозависимым. Многие пациенты задаются вопросами: «Как восстановить поджелудочную железу?», «Сколько живут люди с таким заболеванием?», «Что делать при наличии симптомов хронического панкреатита у взрослых и детей?». На эти и другие вопросы вы найдете ответы в этой статье.
Этиология подразделяет хронический панкреатит на 2 фазы. Первая – бессимптомная – опасна тем, что не имеет никаких признаков. Другая форма заболевания характеризуется некоторыми клиническими проявлениями.
Развитие хронического панкреатита
Если говорить о принципе развития хронического панкреатита и его патогенезе, необходимо отметить, что чаще всего он возникает после частых приступов острого панкреатита. В результате этого происходит перерождение ткани поджелудочной железы, которая в норме вырабатывает ферменты, отвечающие за переваривание белков, жиров и углеводов.
Итак, ткани поджелудочной железы трансформируются в фиброзную – соединительную ткань, которая не выполняет никаких функциональных обязанностей, то есть не вырабатывает ферменты, необходимые для пищеварения.
В результате этого существенно снижается выработка ферментов поджелудочной железы, они в меньшем количестве попадают в просвет двенадцатиперстной кишки пищеварительного тракта. В результате этого возникает общее нарушение пищеварения.
Интересно, что симптомы хронического панкреатита часто совпадают с признаками другой болезни – холецистита.
Причины возникновения заболевания
Если говорить о причинах возникновения хронического панкреатита, то, как уже было сказано, чаще всего он возникает после перенесенного приступа острого панкреатита. Последний, в свою очередь, завершается разрушением части ткани поджелудочной железы, на месте которой впоследствии развивается соединительная ткань, не выполняющая никаких функций.
Причинами такого патологического процесса чаще всего служат постоянные пищевые нагрузки поджелудочной железы жирной жареной пищей. Кроме этого, на развитие острого и, впоследствии, хронического панкреатита, существенное влияние оказывает употребление средних доз спиртных напитков.
Если регулярно пить алкоголь при имеющемся остром панкреатите, возникает постепенное перерождение поджелудочной железы с формированием хронического панкреатита.
Симптомы хронического панкреатита
Говоря о клинических симптомах данного заболевания, в первую очередь следует отметить постоянные умеренные боли в эпигастрии и левом подреберье с иррадиацией этой боли в межлопаточной области и нижней части спины.
Довольно часто эта клиническая картина становится причиной поиска другого ряда заболеваний. Нередко такие пациенты нуждаются в дифференциальной диагностике сердечных заболеваний, а также заболеваний почек и других органов пищеварительного тракта.
Необходимо отметить, что такой диагностический поиск является целесообразным, т.к. хронический панкреатит довольно часто протекает на фоне патологических состояний других органов пищеварения: язвенных болезней, хронического гастрита.
Среди других признаков панкреатита необходимо отметить симптомы хронического нарушения и расстройства пищеварения. Это происходит вследствие того, что в полость двенадцатиперстной кишки попадает недостаточное количество пищевых ферментов. Они не способны переправлять в нее всю пищу, употребляемую человеком.
Вследствие этого развиваются характерные симптомы мальдигестии и мальабсорбции. Вследствие того, что в двенадцатиперстную кишку попадает недостаточное количество ферментов, часть пищи просто не переваривается. Такая пища проходит дальше по пищеварительному тракту.
Это называется синдромом мальдигестии – заболевания, при котором появляется нарушение переваривания. Вследствие того, что пища попадает в полость тонкого кишечника как бы неподготовленной, она не может всосаться в данном отделе пищеварительного тракта. Этот процесс, в свою очередь, называется синдромом мальабсорбции – недостаточного всасывания.
Окончательным итогом всего этого патологического процесса является недополучение организмом нормальных витаминов, микроэлементов, белков, жиров, углеводов, которые находятся в пище.
На фоне всего этого пациент при нормальном пищевом рационе начинает терять вес, и у него появляются характерные признаки белковой и витаминной недостаточности, такие как бледность кожи, ломкость волос и ногтей, разрушение зубов, появление кариеса и других проблем.
Все это является признаком хронической витаминной недостаточности. Вместе с этим плохое переваривание пищи в пищеварительном тракте становится причиной развития расстройства стула.
У пациентов с хроническим панкреатитом, как правило, развивается так называемый синдром жирного стула. При нем жиры больше не перевариваются и не расщепляются после пищеварительного тракта, вследствие чего возникает понос.
Довольно часто первой жалобой пациента является то, что стул плохо смывается со стенок унитаза. Нередко именно это становится признаком, благодаря которому люди обращаются за помощью к врачу. Диагностика данного заболевания, как правило, заключается в проведении необходимых лабораторных и инструментальных методов исследования.
Обострение хронического панкреатита
Как уже говорилось ранее, панкреатит подразделяется на две формы – хроническую и острую (коды по МКБ-10 – К86 и К85 соответственно). Однако нередко первый тип заболевания входит в стадию обострения.
Источник: https://alkogolizma.com/bolezni/hronicheskij-pankreatit.html
Панкреатит хронический
Панкреатит — это воспаление в поджелудочной железе при котором происходит развитие дефицита продуцирования ферментов поджелудочной железы различной степени выраженности.
Причины
- алкоголь
- заболевания желчного пузыря и желчных путей
- лекарственные препараты (аспирин, гипотиазид и др.)
- токсические вещества
- метаболический ацидоз
- белковая недостаточность
- гормональные расстройства
- инфекции
- травмы
Основным механизмом развития панкреатита является самопереваривание в результате активации собственных ферментов с развитием отека, омертвения и замещения нормальной ткани поджелудочной железы.
Проявления панкреатита
Картина заболевания складывается из трех основных признаков:
- боль в животе,
- нарушение процесса пищеварения,
- сахарный диабет.
Боли при панкреатитах, обусловленные воспалительным процессом в поджелудочной железе, носят постоянный характер, локализуются в центре подложечной области, отдают в спину, не зависят от приема пищи, обычно они спонтанно затихают или значительно уменьшаются через 5-7 дней после начала обострения, устраняются обезболивающими, спазмолитиками.
Боли при наличии закупорки поджелудочных протоков, а также при развитии псевдокист и кист, как правило, опоясывающие, приступообразные, возникают во время или сразу после приема пищи, нередко сопровождаются тошнотой и рвотой, не приносящей облегчения. Эти боли уменьшаются приемом спазмолитиков и препаратов, снижающих поджелудочную секрецию.
При развитии панкреатитов появляются поносы, метеоризм, тошнота, отсутствие аппетита, падение массы тела. Каловые массы приобретают серый сальный цвет и зловонный запах.
Диагностика
1. Оценка функции поджелудочной железы: копрологический тест с Эластазой-1:
- более 200 мкг/г кала — норма,
- 100-200 мкг/г кала — легкая — умеренная степень недостаточности поджелудочной железы,
- менее 100 мкг/г кала — тяжелая степень недостаточности поджелудочной железы.
- Расстройства углеводного обмена при хроническом панкреатите выявляются примерно у 1/3 больных вследствие поражения клеток поджелудочной железы, в результате чего возникает дефицит гормонов.
- 2. УЗИ
- 3. Рентгенологическое исследование
Лечение панкреатита
Консервативная терапия панкреатита включает в себя комплекс мер. В основу терапии положены следующие принципы:
- соблюдение диеты;
- коррекция недостаточности поджелудочной железы;
- устранение болевого синдрома;
- предупреждение осложнений.
При лечении панкреатита необходимо исключить употребление алкоголя, прием лекарственных препаратов, способных оказывать повреждающее воздействие на поджелудочную железу (антибиотики, антидепрессанты, сульфаниламиды, диуретики – гипотиазид и фуросемид, непрямые антикоагулянты, индометацин, бруфен, парацетамол, глюкокортикоиды, эстрогены и многие другие). Чрезвычайно важно проводить лечение заболеваний желудочно-кишечного тракта и своевременную профилактику инфекционных заболеваний, вызывающих поражение поджелудочной железы (вирусных гепатитов В и С, эпидемического паротита).
Нарушения питания, такие как переедание, злоупотребление алкоголем, алиментарная белковая недостаточность, пищевая аллергия могут быть непосредственной причиной панкреатита.
Без применения диетотерапии трудно рассчитывать на достаточный лечебный эффект. Правильно организованное питание может предотвратить развитие осложнений, обострений болезни и ее прогрессирование.
- Лечение обостренной формы панкреатита
- При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови, кислотно-щелочного равновесия.
- Подавление секреции поджелудочной железы является важнейшим мероприятием в лечении обострения панкреатита. С этой целью применяются следующие методы:
- холод на подложечную область;
- в первые 1–3 дня обострения панкреатита рекомендуются голод, прием щелочных растворов каждые 2 часа (например, щелочные минеральные воды);
- применение периферических М-холинолитиков (гастроцепин)
- назначение аналога соматостатина – сандостатина с целью уменьшения секреции поджелудочной железы, устранения болей в животе, снижения потребности в обезболивающих. Сандостатин назначается в дозе 100 мкг подкожно 1–3 раза в сутки (максимально до 600 мкг/сут) на срок от нескольких дней до нескольких недель;
- снижение кислотности желудочного содержимого для обеспечения функционального покоя поджелудочной железы. С этой целью применяют антацидные препараты, блокаторы Н2-гистаминовых рецепторов (циметидин), а также блокаторы «протоновой помпы» обкладочных клеток (омепразол);
- торможение функции поджелудочной железы: даларгин по 1 мл внутримышечно 2 раза в день в течение 22–24 дней; перспективным представляется применение перитола (по 4 мг 3 раза в день внутрь в течение 8–10 дней)
- ингибиторы ферментов применяются после определения индивидуальной переносимости препарата больным. Применяют следующие препараты: трасилол, контрикал, гордокс. Их вводят внутривенно одномоментно в 5% растворе глюкозы или капельно в изотоническом растворе натрия хлорида. Аллергические реакции на введение этих препаратов наблюдаются с частотой 10–12%;
- противомикробная терапия. Используется при обострении панкреатита, протекающем с повышением температуры, интоксикацией, а также для профилактики осложнений. Обычно применяются антибиотики широкого спектра действия – пенициллины или цефалоспорины (ампициллин, оксациллин, ампиокс, кефзол, клафоран и другие) в течение 5–7 дней в обычных суточных дозировках.
Недостаточность функции поджелудочной железы проявляется синдромом нарушенного кишечного всасывания.
По современным представлениям данный синдром не проявляется при хроническом панкреатите до тех пор, пока секреция ферментов не снизится до 10% своего исходного потенциала.
Лечение недостаточности поджелудочной железы сводится к назначению диеты и заместительной ферментной терапии. При этом доза ферментного препарата подбирается каждому больному индивидуально.
Основным критерием эффективности лечения является динамика количества жира в кале и массы тела больного. Обычно лечение начинают с 3-х таблеток до, после и во время основных приемов пищи. При тяжелых формах количество препарата может достигать 20 и более таблеток ежедневно.
Ферментные препараты при хроническом панкреатите назначаются на очень длительное время, часто пожизненно. Возможно добиться снижения их дозы при соблюдении строгой диеты с ограничением жира и белка. Однако при расширении диеты дозы ферментных препаратов должны увеличиваться.
Физиотерапия оказывает болеутоляющий эффект и определенное противовоспалительное действие. Как правило, физиолечение применяется в фазе затихания обострения. Чаще всего применяются:
- электрофорез 5–10% раствора новокаина или даларгина
- диадинамические токи
- синусоидальные модулированные токи
В фазе ремиссии широко применяют бальнеотерапию в виде углекисло-сероводородных, углекисло-радоновых, углекислых, «жемчужных» или сульфидных ванн. Они принимаются при температуре 36–37°С, продолжительность – 10–15 минут, курс лечения – 8–10 процедур.
Санаторно-курортное лечение проводится в стадии компенсации вне обострения на курортах Ессентуки, Трускавец, Железноводск, а также в санаториях Республики Беларусь (Нарочь, Речица).
Подробнее о правилах диеты, а также о запрещенных и разрешенных продуктах можно прочесть здесь
Общие принципы:
- дробное питание: частые (5–6 раз в день) приемы пищи небольшими по объему порциями. Обязательным дополнением этому принципу является медленная еда и тщательное пережевывание пищи;
- включение в рацион повышенного количества белков (110–120 г/сут), из которого 60% должны составлять белки животного происхождения. Употребление продуктов, богатых липотропными факторами, и белков, легкоатакуемых ферментными системами (творог, нежирные сорта мяса, рыбы, яичный белок и др.);
- ограничение употребления жира (до 80 г/сут). Количество жира должно быть равномерно распределено в течение дня. Жиры в чистом виде из рациона исключаются;
- ограничение в рационе углеводов (300–350 г/сут), преимущественно за счет простых сахаров;
- ограничение в рационе поваренной соли (до 8 г/сут).
Прогноз
Строгое соблюдение режима питания и диеты, полное воздержание от приема алкоголя, строгое следование рекомендациям по медикаментозному лечению значительно уменьшают частоту обострений, переводят процесс в редко рецидивирующий вариант с медленным прогрессированием. У части больных возможно добиться заметной и стойкой ремиссии.
Для хронического панкреатита характерно прогрессирующее течение, однако прекращение воздействия причинных факторов и адекватная терапия замедляют прогрессирование болезни, значительно улучшают качество жизни больных и прогноз.
Источник: https://www.diagnos.ru/diseases/jekat/pancreatitis
Хронический панкреатит: что это такое, его симптомы, диета и как лечить
Хронический панкреатит или просто хроническое воспаление поджелудочной железы, довольно распространенная болезнь взрослых, однако больше половины населения не знают что больны ею до прохождения обследований у специалиста на совсем другое заболевание.
В это статье мы хотим рассказать вам, что такое хронический панкреатит и как его лечить, а также по каким признаком можно выявить у себя хроническое воспаление поджелудочной железы.
Что такое хронический панкреатит?
Хронический панкреатит (ХП) — это воспаление в поджелудочной железе, которое прогрессирует, постепенно нанося непоправимый урон органу. Вследствие, это приводит к нарушению как экзокринных, так и эндокринных функций поджелудочной железы.
Обструкция протока поджелудочной железы, злоупотребление алкоголем и аутоиммунные заболевания являются одними из распространенных причин хронического панкреатита. Боль в животе, тошнота, рвота, снижение аппетита, экзокринная и эндокринная дисфункция являются одними из первых признаков хронического панкреатита.
Эпидемиология
По оценкам, в промышленно развитых странах только 3,5-10 из 100 000 человек заболевают хроническим панкреатитом.
Это заболевание чаще всего развивается у пациентов в возрасте от 30 до 40 лет, чаще у мужчин, чем у женщин. По оценкам, ежегодно в больницах регистрируется около 87 000 случаев панкреатита.
Алкогольное заболевание чаще встречается у мужчин, в то время как идиопатическая и гиперлипидемическая форма этого заболевания чаще встречается у женщин.
Причины
Основной причиной хронического панкреатита является плохой обмен веществ (т. е. результат химических реакций в организме) вследствие болезней и проч. факторов.
Заболевание может возникать по причине следующих патологических процессов у человека:
- внутрипротоковая обструкция опухолями или камнями;
- токсичные метаболиты, которые выделяют цитокины (из ацинарных клеток поджелудочной железы);
- некроз, фиброз поджелудочной железы;
- окислительный стресс;
- ишемия;
- хронический алкоголизм;
- аутоиммунные нарушения;
- гиперлипидемия, гиперкальциемия;
- обструкция (закупорка) главного панкреатического протока (может быть врожденной или приобретенной).
Наследственный панкреатит является аутосомно-доминантным заболеванием, на долю которого приходится 1% случаев. Муковисцидоз, аутосомно-рецессивное заболевание, составляет небольшое количество случаев хронического панкреатита.
Хронический аутоиммунный панкреатит имеет клинические особенности, такие как увеличенной поджелудочной железы, суженного протока поджелудочной железы, циркуляции гамма-глобулина и наличия аутоантител. Причины заболевания почти в 30% случаев являются идиопатическим (самостоятельным).
Тупая травма живота, возникшая в результате несчастного случая, приводит к приобретенному обструктивному хроническому панкреатиту.
Некротические воспаления в поджелудочной железы является типичным ответом на травму. Отложение внеклеточного матрикса и пролиферация фибробластов в поджелудочной железе включает сложное взаимодействие группа гормоноподобных белков, как цитокинов, факторов роста и хемокинов.
При повреждении поджелудочной железы происходит высвобождение белка, который контролирует пролиферацию (трансформирующий ростовой фактор бета) и его локальная экспрессия стимулируют рост мезенхимных клеток и увеличивают синтез белков внеклеточного матрикса, таких как фибронектин, протеогликаны и коллагены.
Существуют доказательства того, что хемокины, семейство небольших цитокинов участвуют в начале и развитии хронического панкреатита.
Провоцирующие факторы хронического панкреатита
На первый план выходит такой фактор, как злоупотребление алкоголем, в связи с этим количество заболеваний стремительно растёт. Это касается как представителей мужского пола, так и женщин, которые частенько любят пригубить.
Источник: https://tvojajbolit.ru/gastroenterologiya/hronicheskiy-pankreatit-chto-eto-takoe-eyo-i-kak-lechit-dieta/
Хронический панкреатит: причины, симптомы, лечение и рекомендуемая диета
Для многих пациентов равносильна приговору запись врача в амбулаторной карте, при которой доктор добавляет к названию заболевания в истории болезни «хроническое». Ничего обнадёживающего в подобной формулировке нет.
Специфическим свойством хронических заболеваний признан факт, что болезни протекают у пациента годами, требуют постоянного лечения, которое, к сожалению, лишь облегчает симптоматику и предотвращает ухудшение состояния здоровья пациента, но не излечивает полностью.
Для указанного типа болезни характерны периоды ремиссии и рецидивов. Как правило, хроническую форму вылечить нельзя, специалистом назначается сдерживающая терапия. Утверждения соответствуют и хроническому воспалению поджелудочной железы.
Перед подробным изучением специфики диагностирования, устранения болезни, потребуется разобраться в терминологии. Изучим специфику заболевания.
Специфика панкреатита
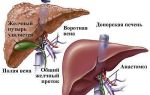
Панкреатит – заболевание воспалительного характера, протекающее в поджелудочной железе человека. Орган располагается в брюшной полости и снабжён двумя функциями:
- Эндокринная (внутренняя). Железой вырабатываются гормоны, основной из которых – инсулин. Гормон важен для регулирования уровня сахара в организме.
- Экзокринная (внешняя). Функция отвечает за выработку панкреатического сока и доставку в желудок в требуемом количестве. Сок включает в состав ферменты, обеспечивающие расщепление и всасывание белков, углеводов и жиров, содержащихся в потребляемой пище.
Лечение хронического панкреатита зависит от формы развития (отёчная, паренхиматозная, склерозирующая, калькулезная).
Смысл заболевания заключается в том, что проток поджелудочной железы перестает поставлять желудочный сок, орган воспаляется. Выработка сока продолжается, наблюдаются нарушения выделения ферментов.
Ферменты, имеющие щелочную структуру, в норме начинают действовать, выходя из железы, сохраняя ткани органа в безопасности.
При хроническом панкреатите процесс активации ферментов нарушается, вещества начинают действовать уже в пределах органа.
https://www.youtube.com/watch?v=7EnhG0_w4jE
Опасность заболевания заключается в том, что ферменты, содержащиеся в соке, не находящие выхода наружу, разъедают непосредственно воспаленный внутренний орган. Хронический панкреатит формируется на фоне других хронических болезней пищеварительной системы. Болезнь перерастает в хроническую форму из острой. Симптомы и лечение болезни зависят от причин возникновения воспаления.
Причины возникновения
Основной причиной возникновения воспаления признано нарушение работы протока и застой поджелудочного сока. Если ранее диагноз «хронический панкреатит» врачи ставили чаще пожилым людям, преимущественно женщинам, теперь болезнью страдают разные половозрастные группы населения планеты. Рост процента заболеваемости связан с неправильным образом жизни, присущим большинству людей.
Группа риска
Заболевание чаще встречается среди пожилых людей. С возрастом естественные процессы в организме замедляются, что касается и работы поджелудочной железы.
Большой процент возникновения воспаления фиксируется у людей, страдающих алкогольной и наркотической зависимостью. Частый прием алкоголя вызывает приступы обострения.
Повторяясь периодически, приступы способны перерасти в хроническую форму. Злоупотребление алкоголем вызывает обострение хронического панкреатита.
Пристальное внимание здоровью уделяют люди, у которых выявлена наследственная предрасположенность к болезни. Ученые предполагают возникновение генетических мутаций.
Наследственная предрасположенность делает поджелудочную железу уязвимой. Работа на вредных производствах повышает риск развития болезни.
Вылечить заболевание гораздо легче, если устранить из жизни риски, провоцирующие воспаление.
Факторы, способствующие заболеванию
Людям, попадающим в указанные группы, важно понимать, что для них риск заболеть гораздо выше. Лечение хронического панкреатита дается сложнее. Обязательно требуется избегать факторов, провоцирующих развитие болезни:
- Длительный стресс;
- Инфекции;
- Приём медикаментов, вызывающих интоксикацию организма;
- Голодание, диеты;
- Травмы;
- Употребление вредной пищи.
Хронический панкреатит поджелудочной железы часто развивается на фоне прочих хронических болезней: гастрит, язва желудка, воспаление желчного пузыря и другие. Особую опасность вызывает холецистит.
Симптомы заболевания
Хронический панкреатит – болезнь, протекающая на протяжении долгих лет. Характеризуется периодами обострения и ремиссии. На ранних стадиях определить диагноз сложно. Пациенты ссылаются на общее недомогание, не обращаются за помощью к врачу. Признаки хронического панкреатита легче обнаружить при обострении болезни. Тогда симптомы схожи с клинической картиной острой формы.
- Потеря веса. Пациент худеет без явных оснований, восстановление массы тела дается сложно.
- Болевые ощущения в области эпигастрия и в левой верхней части брюшной полости. При хроническом панкреатите боль тупая и ноющая.
- Нарушаются естественные процессы пищеварения. У пациента отмечается тошнота, часто сопровождаемая рвотой, изжога, тяжесть.
Обострение хронического панкреатита характеризуется усилением симптомов. В приступы обострений симптомы заметить проще. Характерным признаком считается нарушение стула. Из-за отсутствия достаточного количества сока пища не расщепляется в достаточной степени. Кал становится зловонным, приобретает жирный блеск.
При хроническом панкреатите обнаруживается нарушение эндокринной функции внутреннего органа. Из-за этого организм вырабатывает недостаточное количество гормонов, в том числе, инсулина. Недостаток инсулина в организме приводит к сахарному диабету.
Диагностика и лечение
Если симптомы хронического панкреатита обнаружены, следует незамедлительно обратиться к врачу. Важно понимать серьезность болезни.
Если медлить с лечением, возможны необратимые последствия, которые приведут пациента к летальному исходу. Кроме того, на фоне этой болезни возникают другие, не менее опасные.
А терапия одного заболевания переносится организмом гораздо легче, чем нескольких одновременно.
Прием у специалиста
При подозрении на наличие воспаления для начала обратитесь к терапевту. Врач собирает анамнез и составляет общую клиническую картину.
Когда терапевт ставит диагноз «хронический панкреатит», симптомы и жалобы, высказанные пациентом, подтверждаются дополнительными исследованиями. Наблюдаемые симптомы признаны характерными для большинства заболеваний пищеварительной системы.
В этом и заключается сложность постановки диагноза. Поэтому диагностика хронического панкреатита требует тщательно проведенных исследований. Этапы диагностирования:
- Сбор анамнеза, выслушивание жалоб;
- Визуальный осмотр пациента;
- Пальпация (прощупывание) с целью определения границ внутренних органов;
- Лабораторные исследования;
- Инструментальные исследования.
Последние два этапа считаются определяющими для диагностики хронического панкреатита. Поэтому рассмотрим их более детально. В лабораторную диагностику входит исследование крови, мочи и кала пациента.
Наибольшую эффективность лабораторная диагностика приобретает, если проводить исследования при нахождении хронического панкреатита в стадии обострения. Это изучение направлено на установление уровня ферментов в организме человека, в особенности, амилазы.
При хроническом панкреатите уровень этого фермента значительно повышается уже спустя 2-3 часа после начала обострения. Уровень липазы в организме растет и сохраняет повышенное значение на период до двух недель.
https://www.youtube.com/watch?v=0TUzrBR-JFo
Немалое количество информации дает общий и биохимический анализ крови. У больных с диагнозом «хронический панкреатит» отмечается повышение уровня лейкоцитов. Это характерно для каждого воспалительного процесса. Биохимический анализ регистрирует снижение белков в крови. Также важным показателем в диагностике болезни признано количество жира в кале.
Известно несколько признаков, которые помогают диагностировать хронический панкреатит:
- Сложно прощупывается пульсация аорты под грудиной;
- Образование синяков на некоторых участках брюшной полости;
- При простукивании области поджелудочной железы возникают болезненные ощущения;
- Болезненность при прощупывании области между позвоночником и ребрами слева.
Диагностика и лечение заболевания с большей точностью определяется благодаря использованию медицинского оборудования. Оборудование широко используется при инструментальных методах диагностики.
Инструментальная диагностика
Хронический панкреатит чаще диагностируется при помощи инструментальных методов диагностики. Самым распространенным методом признано ультразвуковое исследование. Этот метод визуализации внутренних органов помогает определить размеры и структуру тканей органа.
Эхопризнаки хронического воспаления при обследовании ультразвуком:
- Неравномерный контур органа;
- Наличие кист;
- Повышение эхогенности железы;
- Наличие камней в протоке;
- Расширение протока неравномерными долями.
Метод рентгенографии пациенту назначает лечащий врач, чтобы определить наличие камней в поджелудочной железе и протоках. Компьютерная томография помогает получить информацию о некрозе тканей внутреннего органа и выявляет опухоли и кисты.
Эндоскопия – метод визуального исследования органа при помощи видеокамеры. Это удивительно информативный метод. Используя цифровой эндоскоп, можно получить предельно четкое изображение внутренних органов и оценить их состояние. При хроническом панкреатите эндоскопия позволяет изучить влияние воспаления на другие внутренние органы.
Специфика лечения
Врач, который занимается изучением воспаления поджелудочной железы, проявляет специализацию в гастроэнтерологии. Поэтому с вопросом «как лечить поджелудочную железу» обращаются к гастроэнтерологу. Разработано множество методик лечения заболевания.
Выбор зависит от специфики и формы болезни. Основной задачей назначенного лечения становится снижение риска возникновения осложнений. Поэтому терапия направлена на снятие болевого синдрома и предотвращение обострений.
Методика лечения зависит и от того, в какой стадии находится заболевание.
При обострении в первую очередь снимается болевой синдром. Во время обострений лечение панкреатита лучше проводить, находясь в стационаре, под постоянным контролем докторов. В первые дни пациентам рекомендуют голодание, в употребление разрешаются только некоторые жидкости.
Когда обострение проходит, интенсивность лечения снижается и для дальнейшего лечения пациента назначается заместительная терапия. Смысл заключается в приеме ферментных препаратов. Болевой синдром снижается с помощью спазмолитиков.
Дополнительно врач выписывает препараты, снижающие секрецию желудка.
Помимо медикаментозного лечения терапия включает в себя соблюдение определенных правил питания. Пациенту теперь пожизненно требуется соблюдать диету и посещать гастроэнтеролога.
Диета для больных панкреатитом
Пациент с диагнозом «хронический панкреатит» продолжает лечение на протяжении жизни. Это касается специальной диеты, которую потребуется соблюдать во избежание осложнений. В первые несколько дней обостренной формы специалисты не рекомендуют употреблять пищу.
Питательные вещества вводятся в организм посредством зонда. Самостоятельно разрешают употреблять только минеральную воду без газа, отвар шиповника. Далее допускается употребление желеобразной пищи и продуктов, которые не будут вызывать выделение панкреатического сока.
Когда обострение проходит, пациенту разрешается начинать прием углеводных продуктов однородной консистенции. Это каши, протертые супы и тому подобное. Через десять дней после приступа пациенту показано употреблять кисломолочные продукты и приготовленное на пару нежирное мясо.
Хронический панкреатит потребует соблюдения правил питания на протяжении жизни. Пациенту придётся избегать употребления жирной, острой, жареной пищи. Полностью исключить алкоголь, грибы, сдобную выпечку и сладости.
Также важно учитывать способ приема пищи. Нужно использовать маленькие порции. Это поможет избежать излишних нагрузок поджелудочной железы.
Соблюдение диеты и правил питания вкупе с терапией, назначенной врачом – вот ответ на вопрос, чем лечить хронический панкреатит.
Здоровое питание, а также отказ от курения и употребления алкоголя признаны важными способами профилактики заболеваний поджелудочной железы. Помните об этом, чтобы исключить себя из группы риска. Хронический панкреатит лечится с трудом, требуя как моральных, так и материальных затрат. Избежать возникновения болезни проще, если соблюдать правила здорового образа жизни.
Кроме того, профилактика поможет избежать других опасных заболеваний. Поэтому здоровым людям, прежде чем задаваться вопросом, как лечить болезнь, следует подробнее изучить методы предотвращения панкреатита.
Источник: https://GastroTract.ru/bolezn/pankreatit/hronicheskij-pankreatit.html
Панкреатит — как он проявляется?
- Более
- 249
- Врачей в каталоге
Панкреатит — сложное и тяжелое заболевание, требующее своевременной диагностики и лечения. Возникает он вследствие нарушения работы небольшого органа — поджелудочной железы, выделяющей пищеварительные ферменты и инсулин.
Первые позволяют полноценно расщепить пищу на составляющие, а второй регулирует уровень глюкозы в крови.
Если поджелудочная железа не справляется со своей функцией, кроме прочих осложнений, человек может заболеть сахарным диабетом. Иногда острый приступ панкреатита приводит к летальному исходу.
Описание
Статистика гласит, что у 2,5-11,8% людей, поступающих в больничные учреждения с обнаруженными у них патологиями в брюшиной области, было обнаружено это заболевание.
В случаях гемморагического пакреонекроза погибают около 70% людей. После 49 лет число мужчин и женщин, которым был поставлен этот диагноз, примерно одинаково.
Из-за закупоривания желчных протоков (камни, злокачественная опухоль, киста) ферменты, вырабатываемые поджелудочной железой, начинают разрушать сам орган.
Получается, что он «пускает в расход» собственные ткани, в результате чего частично ткань мертвеет (некроз), на месте очаговых поражений образуется соединительная ткань, и поджелудочная железа сначала частично, а потом и полностью перестает выполнять свою функцию.
В результате воспалительного процесса происходит выброс желчи, токсинов, ферментов в кровь, и развивается общая сильнейшая интоксикация организма.
Причины
Панкреатит коварен тем, что может вовсе никак себя не проявлять, хотя в это время в организме развивается патология, и лишь потом при травмах, ослаблении имуннитета, воспалительных явлениях дает о себе знать.
К основным причинам, вызывающим тревожные симптомы относятся:
- Систематическое злоупотребление алкоголем. Спиртное способствует концентрации панкретического сока, который начинает слишком медленно продвигаться по желчным потокам в 12-перстную кишку.
- Активация ферментов из-за подобного «опоздания»начинается раньше времени, и они начинают разъедать ткани поджелудочной железы. «Клапан»(сфинктер), перекрывающий вход в 12-перстную кишку, под влиянием алкоголя может быть спазмирован, из-за чего сок, содержащий ферменты, не попадает по назначению, а застаивается в протоках.
- Болезнь развивается и у любителей жареной, острой и жирной еды, которая употребляется постоянно в больших количествах.
- Панкреатит может возникнуть вследствие врожденных аномалий внутренних органов.
- Инфекционные заболевания могут спровоцировать сбои в работе поджелудочной железы.
- Гастрит, дуоденит и другие болезни желудочно-кишечного тракта также являются провокаторами панкреатита.
- Паразиты, прилепляющиеся к стенкам кишечника, травмирующие его и отравляющие организм продуктами своей жизнедеятельности, могут дать толчок к развитию патологии.
- Заболевания сосудов вызывают нарушения в работе поджелудочной железы.
- Гормональные сбои приводят к «расбалансировке»всех систем организма, негативно влияя на состояние маленького органа.
- Нарушение обмена веществ имеет неприятные последствия, в том числе и для работы поджелудочной железы.
Очень важно диагностировать панкреатит на ранних стадиях. Начинается он с острого приступа, который постепенно проходит. И если эта форма поддается успешному лечению, то хроническое затяжное течение болезни таких радужных перспектив совсем не гарантирует.
Симптомы
При остром и хроническом панкреатите симптоматика имеет небольшие различия. Острый панкреатит проявляется через признаки:
- сильные боли в области живота (болеть может под правым и левым подреберьем, в подложечной области — это зависит от того, какая часть поджелудочной железы воспалена — хвост, тело или головка);
- сильная опоясывающая боль, отдающая в спину и под лопатки, сообщает о том, что воспаление затронуло железу целиком;
- сильная тошнота;
- рвота (больного может рвать не только желудочным содержимым, но и слюной, желчью, желудочным соком, при этом приступы рвоты неоднократно повторяются и не приносят никакого облегчения);
- может резко повысится температура тела;
- из-за выброса билирубина в кровь кожа и склеры глаз могут иметь желтоватый оттенок;
- возникает понос, во время дефекации кал выходит вместе с кусочками непереваренной еды и имеет резкий, отвратительный запах.
Хроническая форма панкреатита характеризуется следующими симптомами :
- больной постепенно теряет в весе, черты лица заостряются;
- кожа бледная, с землистым или синюшным оттенком;
- стул жидкий, пенистый, маслянистый, отвратительно пахнет и с трудом смывается со стенок унитаза;
- метеоризм и вздутие живота;
- стойкая потеря аппетита;
- состояние слабости и общего недомогания;
- периодические ноющие тупые боли в эпигастральной области или подреберье.
Если после острого приступа спустя срок менее 6 месяцев снова возникают сильные боли, то говорят о рецидивирующей острой форме панкреатита, а если симптомы повторно возникают через срок более 6 месяцев, то речь идет о хроническом панкреатите.
Диагностика
Ферменты, не достигшие «пункта назначения» (12-перстной кишки), попадают в кровь, обнаруживаются в кале и моче. Поэтому для точной диагностики необходимо сдать общий и биохимический анализ крови, анализ мочи, а также пройти все необходимые исследования:
- УЗИ;
- эндоскопия;
- рентгенологическое обследование грудной клетки и брюшной полости;
- компьютерная томограмма;
- ФГДС (через рот вводится зонд, исследуются органы верхней части живота);
- лапароскопия;
- копрограмма (анализ кала) и др.
Тщательное и подробное обследование позволяет оценить состояние поджелудочной железы, ее протоков и выбрать верное направление лечения.
Традиционное лечение острого панкреатита
Человек, которого настиг острый приступ панкреатита, нуждается в немедленной медицинской помощи. Она состоит в том, чтобы снять болевой синдром и спазм, остановить воспалительный процесс.
Три условия, которые нужно соблюдать непременно: голод, холод, покой. Как правило, даже этих мер хватает, чтобы значительно уменьшить боль.
Для предупреждения некроза и гнойных процессов применяются лекарства, понижающие ферментативные способности поджелудочной железы: Контрикал, Мексидол, Сандостатин и др. Применяются антибактериальные препараты: Абактал, Клафоран, Ципрофлоксацин и др., иммуномодуляторы, например, Циклоферон.
Спустя 3 дня полного голода больному назначается диета 5п по Певзнеру. Прием пищи происходит до 8 раз в сутки, при этом вес порций не должен превышать 300 гр. Еду и напитки нужно употреблять только в теплом виде.
Основу рациона составляют каши, овощи, кисели, рыба, нежирное мясо, творог. Продукты, подвергающиеся термической обработке, готовятся на пару или запекаются.
Традиционные методы лечения хронического панкреатита
Кроме соблюдения щадящей диеты, назначается прием витаминов А, В, Е, С, D и др. Применяются препараты, регулирующие выделение желчи и выработку ферментов:
- Креон;
- Дигестал;
- Фестал;
- Панцитрат.
- При этом средства, содержащие ферменты, при недостаточной их выработке, возможно, придется принимать пожизненно.
- Если нарушена деятельность кишечника, то дополнительно назначается прием лекарств: Домперидон, Дуоденостаз и др.
- При хроническом панкреатите исключены:
- сдоба и свежий хлеб;
- жареные, копченые, жирные блюда;
- консервированные продукты;
- наваристые супы на рыбном и мясном бульоне;
- жирные молочные продукты;
- яичница и сваренные вкрутую яйца;
- бобовые;
- мороженое, шоколад, кондитерские лакомства;
- какао, черный кофе, напитки с газами, сок виноградный;
- сигареты и спиртные напитки.
Подобных ограничений придется придерживаться пожизненно.
Хирургическое лечение
При обнаружении абсцессов в брюшной полости, развитии пакреонекроза, возникновении перитонита в экстренном порядке проводится оперативное вмешательство.
Удаляются нежизнеспособные ткани железы (некрэктомия), в брюшную полость вводятся дренажи, проводится промывание.
Если обнаружены камни в желчном пузыре, то появляется необходимость в холецистэктомии и дренировании протоков, по которым поступает желчь.
Профилактика панкреатита
Как ни крути, но здоровый образ жизни после перенесенного приступа — это то правильное решение, благодаря которому хорошее самочувствие удастся сохранить на долгие годы.
Необходимо поддерживать хорошую физическую форму и питаться часто и понемногу.
После зимы, когда организм особенно нуждается в витаминах, нужно кушать побольше натуральных продуктов, овощей, принимать витаминные комплексы.
Курение и употребление спиртного наносят удар организму человека на всех уровнях, в том числе способствуют развитию патологических процессов в поджелудочной железе. Если не удается исключить алкоголь совсем, то необходимо уменьшить его дозы и снизить частоту употребления.
Панкреатит может протекать бессимптомно, а когда симптомы все же проявятся, вернуть поджелудочной железе прежнее полноценное состояние уже будет невозможно. Легче предотвратить патологию, избегая разного рода излишеств, чем потом пытаться спасти орган с помощью медицины.
Несколько советов напоследок
Рекомендации будут полезны людям, которые неравнодушно относятся к бесценному дару — здоровью и не хотели бы столкнуться со страшным заболеванием никогда.
- Чем дольше пища подвергается термической обработке, тем меньше в ней ценных для организма веществ.
- Блюда, разогретые один, два и более раз, вредны.
- Количество блюд на столе — 2-3. Если их больше, то в желудке они превращаются в неудобоваримую массу и вызывают расстройства пищеварения. Страдает и поджелудочная железа.
- Коричневая корочка, образующаяся на жареных продуктах, является источником канцерогенов. Она не усваивается организмом и вредна во всех отношениях.
- Во время приема пищи напитки не употребляются. Пить можно за 1 час до того, как сесть за обеденный стол, и после еды, спустя 1 час.
- Вместо кофе и черного чая предпочтение лучше отдать отварам полезных и ароматных трав.
Источник: https://gastrocure.net/bolezni/pankreatit.html
Хронический панкреатит: причины, симптомы и лечение
Это хроническое воспалительное заболевание поджелудочной железы, чаще развивается на фоне сопутствующих заболеваний пищеварительной системы, реже – в результате перенесенного острого панкреатита. Начинает обычно активно проявлять себя в среднем и пожилом возрасте, чаще болеют женщины.
Причины и механизм развития хронического панкреатита
В связи с тем, что пищеварительная система – это совокупность взаимозависимых органов, участвующих в процессе переработки и усвоения пищи, любой из них может повлиять на поджелудочную железу и вызвать нарушение в ее работе. Вопрос лишь в количестве времени, которое для этого потребуется. Оставим острый панкреатит, как одну из причин развития хронического, и разберемся в остальных.
Медленно формирующийся хронический панкреатит, при котором поджелудочную железу окружают нездоровые органы пищеварения – явление почти закономерное.
Более того, его весьма сложно распознать клинически, поскольку на этом этапе все симптомы неспецифичны и могут трактоваться и в пользу гастрита, и холецистита, и дискинезии желчевыводящих путей – особенно, если эти заболевания уже диагностированы.
И только лет через 10-15 на передний план выступает характерная симптоматика, которая не оставляет сомнений в поражении поджелудочной железы.
Что провоцирует развитие хронического панкреатита:
- Хронический холецистит, особенно в сочетании с желчекаменной болезнью.
- Хронический гастрит, сочетающийся с дуоденальным рефлюксом.
- Хронический дуоденит.
- Язвенная болезнь желудка и 12-ти перстной кишки.
- Инфекции: паротит, брюшной и сыпной тиф, вирусные гепатиты.
- Злоупотребление алкоголем.
- Нерегулярное бессистемное питание, бесконтрольное употребление специй, пряностей, острых приправ, тяжелой, жирной пищи.
- Атеросклеротическая болезнь с вовлечением сосудов поджелудочной железы.
- Глистные инвазии.
- Хронические профессиональные вредности – интоксикации ртутью, мышьяком, свинцом, фосфором.
Отдельным фактором риска необходимо отметить психоэмоциональный стресс. Лица с неустойчивой нервной системой чаще других подвержены желудочно-кишечным проблемам. Стресс и психотравма вызывают спазм гладкой мускулатуры органов брюшной полости, а значит, и нарушение в них кровообращения.
Систематический спазм панкреатических сосудов – неизбежный путь к развитию хронического воспаления в железе.
Что происходит с железой при хроническом панкреатите
Задержка выведения пищеварительного сока из поджелудочной железы приводит к преждевременной активации трипсина и липазы. При нормальном процессе пищеварения эти ферменты начинают работать в просвете 12-ти перстной кишки.
Однако если выводной проток спазмирован, секрет, богатый ферментами, застаивается и начинает «поедать» паренхиму органа. В результате происходит разрастание соединительной ткани взамен железистой и склерозирование железы.
Этот процесс тянется годами, и когда развивается стойкая панкреатическая недостаточность, можно с уверенностью говорить о развитии у больного хронического панкреатита.
Иногда, при нарушении моторики пищеварительного тракта (дуоденальный рефлюкс – заброс содержимого 12-перстной кишки в желудок, холедохо-панкреатический рефлюкс – заброс желчи из общего желчного протока в панкреатический), микроорганизмы проникают в поджелудочную железу из просвета кишечника или желчного пузыря. Тогда развивается хроническое вялотекущее воспаление ткани поджелудочной железы инфекционного характера. Панкреатит протекает одновременно с холециститом.
Иногда в протоках железы под влиянием застоя формируются камни – кальцинаты.
Таким образом, в зависимости от механизма развития, хронический панкреатит бывает:
- Отечным (интерстициальным).
- Паренхиматозным.
- Склерозирующим.
- Калькулезным.
Симптомы хронического панкреатита
- Боль различной степени интенсивности в области эпигастрия и левом подреберье, иногда с отдачей в поясничную область. Характер боли может быть постоянным или приступообразным, с усилением после приема пищи, с тенденцией к нарастанию во второй половине дня.
- Диспепсические явления – тошнота, рвота, отрыжка, тяжесть в животе, неприятный привкус во рту, урчание в животе, метеоризм. Они носят постоянный характер. Иногда наблюдается отвращение к жирной пище или потеря аппетита.
- Присоединение ГЭРБ – гастро-эзофагальной рефлюксной болезни. Нижний пищеводный сфинктер ослабевает, и желудочное содержимое систематически попадает в пищевод, вызывая изжогу, кислый привкус во рту, кашель.
- Понос при далеко зашедшей недостаточности ферментовыделительной функции. В начальных стадиях стул нормальный, по мере прогрессирования понос чередуется с запором. Панкреатический понос – выделение большого количества кала с остатками непереваренной пищи, зловонного, мазеобразного, оставляющего жирные следы на унитазе.
- Потеря веса и проблемы с его восстановлением.
- Появление на коже красных сосудистых образований – мелких ангиом. Их наличие часто связывают с развитием у пациента хронического панкреатита, однако механизм этого явления до конца не изучен.
- Присоединение сахарного диабета.
Диагностика хронического панкреатита
В начальных стадиях хронический панкреатит сложно заподозрить, не проводя специальные методы исследования – УЗИ поджелудочной железы и определение активности панкреатической амилазы. Позднее, при развитии характерной симптоматики, эти методы исследования подтверждают диагноз. В сложных случаях проводят радиоизотопное сканирование железы и компьютерную томографию.
Подробнее о диагностике хронического панкреатита
Лечение хронического панкреатита
Лечение заболевания будет зависеть от степени его активности, частоты обострений и развития осложнений. Своевременная диагностика осложнений – одна из главных задач, стоящая перед лечащим врачом.
Квалифицированная оценка состояния поджелудочной железы проводится в специализированных хирургических гастроэнтерологических центрах, и чем раньше она будет выполнена, тем с большим успехом удастся сохранить функцию поджелудочной железы и обеспечить пациенту высокое качество жизни.
Лечение неосложненных форм хронического панкреатита включает в себя:
- Диету;
- Подбор противоболевых препаратов;
- Коррекцию внешнесекреторной функции поджелудочной железы;
- Лечение сопутствующих заболеваний, влияющих на состояние железы (например, хронического холецистита);
- Борьба с алкогольной зависимостью пациента;
- Санаторно-курортное лечение в периоды ремиссии.
Диета
При обострении на 2-3 дня назначается голод и обильное щелочное питье – боржоми, нарзан, ессентуки -17 в объеме 2-2,5 л в сутки.
Затем пациента переводят на частое дробное кормление до 7 раз в сутки протертой пищей с небольшим содержанием растительного и молочного белка.
В дальнейшем назначают диету №5п, которая предусматривает приготовление пищи на пару, в отварном, тушеном виде и в виде запеканок.
Исключаются продукты, обладающие «сокогонным» действием – крепкие мясные бульоны, приправы, специи, острое, жареное, жирное, копчености, соленья, маринады.
Из напитков разрешены отвар шиповника, компот из черной смородины, чай, кофе некрепкий с молоком, кисломолочные продукты – кефир, ряженка, йогурт, простокваша. Ограничивают жиры, предпочтение отдается легким растительным маслам – оливковому, кукурузному.
В качестве источника белка, необходимого при панкреатите разрешается обезжиренный творог, нежирная телятина, кролик, индейка. Свинину, баранину, утку, гуся исключают.
Источник: http://pankreatitu.net/blog/bolezn/hronicheskii