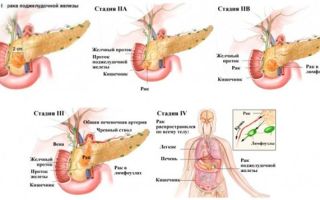
Чем опасен хронический панкреатит
Недолеченный острый деструктивный панкреатит очень часто становится причиной развития хронической формы данного заболевания. В качестве провоцирующего фактора здесь выступает отсутствие должного лечения и нарушение всех рекомендаций от лечащего врача по проведению профилактических мероприятий.
Регулярное воздействие на организм раздражающих факторов способствует активизации процессов замедленного разрушения структуры железы, а также прогрессированию воспаления, ведущего к повторным приступам острого панкреатического заболевания.
Более того, на фоне неспешного прогрессирования воспалительных реакций в железе могут возникнуть такие последствия, как:
- развитие сахарного диабета,
- образование почечной недостаточности, развития пиелонефрита и других патологий почек,
- печеночной недостаточности,
- возникновение гнойных процессов,
- формирование сепсиса,
- непроходимость в кишечнике,
- образование доброкачественной опухоли,
- развитие рака,
- обострение панкреонекротического поражения тканевых структур органа,
- образование тромбоза в селезеночных венозных протоках,
- дальнейшее распространение воспаления, затрагивающего и другие внутренние органы.
При несвоевременном купировании воспалительного процесса при хроническом панкреатите разрушительные процессы будут прогрессировать, что в итоге может стать причиной полного отказа функциональности данного органа, а без панкреатических ферментов осуществление процессов пищеварения становится невозможным, как и дальнейшее поддержание жизни пациента.
Также стоит отметить, что калькулезный панкреатит зачастую переходит в стадию озлокачествления и дальнейшего развития онкологического процесса. Но кроме подобных изменений с физиологической стороны, немаловажную роль играет и психологический фактор.
Постоянное чувство дискомфортного ощущения внутри организма, опасение за дальнейшую жизнь и различные ограничения в питании, и других сферах жизни пациента, становятся причиной развития депрессии и развития апатии ко всему.
К чему приводит хронический панкреатит
Прогрессирующая стадия панкреатической формы поражения поджелудочной железы с хроническим характером может спровоцировать образование инфекционного уплотнения в полости пораженного органа, а также прогрессирования воспаления с гнойным характером проявления в полости панкреатических и желчных протоков. Может быть, образование эрозивного поражения пищевода, язвенного поражения полости желудка и кишечника, а также могут развиться осложнения, сопровождающиеся внутренними кровоизлияниями, непроходимостью 12-ти перстной кишки, возникновение свободных жидких масс в полости живота либо грудной клетки.
В некоторых случаях может развиться образование свищей с выходом в полость брюшины.
Развивающийся более года хронический панкреатит может привести к тому, что размеры железы будут изменены до таких параметров, которые будут оказывать интенсивный уровень давления на полость 12-ти перстной кишки, что будет препятствовать прохождению через нее пищи. Разрешить такую ситуацию поможет лишь проведение хирургического вмешательства.
Хроническая форма патологии может стать причиной развития нервно-психических расстройств, проявляющихся нарушением мыслительных процессов, снижением способности к запоминанию и снижением уровня интеллекта.
Рассмотрим, к чему еще приводит хронический панкреатит.
Осложнения
Осложнения хронической формы панкреатического заболевания начинают проявляться не сразу, а по прошествии определенного промежутка времени, среди самых опасных разновидностей осложнений, выделяются следующие патологии:
- развитие механической желтухи,
- прогрессирование панкреатического асцита,
- образование панкреатогенного плеврита,
- желудочно-кишечные кровоизлияния,
- варикозная патология венозных сосудов в пищеводе и полости желудка,
- прогрессирование синдрома Маллори—Вейсса,
- поражение ЖКТ развитием язв с эрозивным характером проявления,
- образование свищей в поджелудочной железе,
- холангит,
- развитие дуоденального стеноза,
- образование гепатопривного синдрома, гепатоцеллюлярной недостаточности и энцефалопатии в печени.
Механическая желтуха
Механический тип желтухи называется патологический процесс, при котором нарушен отток желчи, вырабатываемой печенью по желчевыводящим протокам в полость 12-ти перстной кишки на фоне механических преград.
Непроходимость желчевыводящих путей в основном развивается на фоне патологий билиарной системы органов, что ведет к появлению следующей клиники патологии:
- пожелтение кожных и слизистых покровов, а также склер глаз,
- моча становится более темного оттенка,
- кал обесцвечивается,
- проявляется зуд на коже,
- болевые ощущения в области живота,
- резкая потеря веса,
- повышение температуры тела до субфебрильных границ,
- увеличение размеров печени.
Продолжительность патологии может варьироваться от пары дней до половины года. Лечение патологии проводится преимущественно путем оперативного вмешательства.
Панкреатический асцит
Образование брюшного транссудата при развитии острой либо хронической формы панкреатической патологии, но вот развитие панкреатического асцита является редчайшим заболеванием.
Причина развития панкреатического транссудата заключается в сдавливании и одновременном образовании тромбоза в системе воротной вены.
Выпот при декомпенсационном развитии цирроза печени и нарастающего проявления портальной формы гипертензивной болезни переходит в развитие настоящего асцита.
В большинстве случаев, развитию асцита подвержены пациенты, у которых уже имеется такая патология, как панкреатическая киста, дренирующая в свободную полость брюшины. В роли провоцирующих факторов здесь могут быть:
- развитие парапанкреатита с одновременным прогрессированием гипертензии в области грудного лимфатического протока,
- выраженный уровень панкреатической недостаточности.
Есть 2 способа развития клинической истории асцита.
В первом случае, после возникновения болевого синдрома идет моментальное накопление жидкости в полости брюшины, что обуславливается интенсивностью прогрессирующей стадии панкреонекротического поражения железы и последующим образованием псевдокист, сообщающихся с полостью брюшины. В другом случае, при развитии именно субклинического течения хронической формы панкреатического заболевания происходит постепенное накопление жидкости и развитие асцита.
Диагностирование патологии не предоставляет особых трудностей. Болезнь определяется физикальным методом, а также с помощью ультразвукового исследования и рентгенографии. Зачастую асцит развивается в комбинации с плевральным и перикардиальным выпотом.
Так как развитие панкреатического асцита у взрослого человека обусловлено именно кистозными поражениями поджелудочной железы, то и лечение данной патологии будет заключаться в применении медикаментозных препаратов и проведении хирургического вмешательства.
Панкреатогенный плеврит
Развивается на фоне перфорации нагноившихся кист в полость плевры. При развитии незначительного выпота диагностировать наличие плеврита при помощи физикального метода не всегда представляется возможным, поэтому для получения более точной клинической картины, проводится рентгенографическое исследование груди. Для определения тактики лечения также проводится плевральная пункция.
Желудочно-кишечные кровотечения
Основные провоцирующие факторы кровоизлияний у больных с развитием хронической формы панкреатита заключаются в следующем:
- образование разрыва кисты на поджелудочной железе с кровоизлиянием в область протоковой системы, а также брюшной либо плевральной полости,
- образование язв с острым эрозивным характером, локализующиеся в верхних отделах ЖКТ,
- прогрессирование синдрома Маллори-Вейсса.
В качестве источника кровоизлияний может выступать варикозное расширение вен в желудке и пищеводе.
Варикозное расширение вен пищевода и желудка
Развитие данного осложнения образуется при сдавливании воротных вен увеличенной во внешних параметрах пораженной головкой железы, пораженной панкреатической патологией, а также растущим кистозным образованием либо в ходе прогрессирования тромбоза.
Наибольшую опасность представляют варикозно-измененные вены, вызывающие профузные реактивные кровоизлияния, основными признаками которых являются:
- отхождение кровавых рвотных масс,
- появление мелены,
- острая стадия постгеморрагической анемии,
- геморрагический шок.
Устранение патологии заключается в проведении консервативного лечения и минимально травматической операции
Синдром Маллори—Вейсса
Данный синдром диагностируется крайне редко и составляется всего 3% от всех случаев с развитием осложнений панкреатической патологии.
Охарактеризовывается первичным разрывом слизистых и подслизистых оболочек стенок желудка на фоне дистрофического нарушения подслизистых слоев с развитием варикозного расширения вен, периваскулярным инфильтратом и микронекрозом в полости кардиального отдела желудка.
Устранение болезни заключается в применении противорвотных средств, гемостатической и инфузионно-трансфузионной терапии, реже хирургическое вмешательство. Летальный исход происходит редко.
Эрозивно-язвенные поражения желудочно-кишечного тракта
Образование эрозий и язвенных поражений ЖКТ чаще всего возникает в следующих случаях:
- у пожилых людей,
- при развитии энцефалопатии с печеночной недостаточностью,
- при тяжелой форме гипоксии с поражением легкого и дыхательной легочной недостаточностью,
- при гиповолемии,
- при развитии гепаторального синдрома,
- при панкреатическом перитоните, а также при развитии гнойно-септических процессов в полости поджелудочной железы и пара панкреатической клетчатки,
- при травматизации.
Зачастую рассматриваемое осложнение панкреатического заболевания развивается без проявления каких-либо симптоматических признаков, лишь в редких случаях может проявиться в виде массивного кровоизлияния, отхождением рвотных масс в виде кофейной гущи, а также геморрагическим шоковым состоянием.
Ликвидация патологии должна проводиться комплексно, включая в себя проведение системной гемостатической и местной терапии, а также должны быть назначены гемоблокаторы секреции желудка, цитопротекторы и антиоксидантные препараты.
Свищи поджелудочной железы
Образование свищей преимущественно возникает в области головки, тела либо хвоста поджелудочной. Они могут быть:
- травматические,
- терминальные,
- внутренние и наружные.
Лечение свищей заключается в применении комбинации консервативных методов и проведения хирургической операции.
Воспаление в протоке желчного пузыря
Холангит, или воспаление протоков желчного пузыря является одной из серьезнейших форм осложнений холецистита, характеризующаяся резким ухудшением общего самочувствия пациента.
Симптомы холангитов:
- потрясающие ознобы,
- повышение температуры тела до высоких границ,
- резкий упадок сил,
- сильные боли в области головы,
- интенсивная рвота,
- потеря аппетита,
- увеличение размеров печени и селезенки, сопровождающееся тупыми болями.
Принцип устранения патологии может заключаться в применении современных медикаментозных средств и проведении хирургического вмешательства.
Дуоденальный стеноз
- Дуоденальное развитие непроходимости является достаточно редким осложнением панкреатического заболевания, вызванное сдавленностью ДПК увеличившейся головной частью поджелудочной железы при развитии псевдотуморозного панкреатита, крупных очагов кистозного поражения головки и при распространении воспалительного процесса на стенки кишечника.
- Проявляется в виде истощающей рвоты, отхождением тухлой отрыжки и другими классическими признаками.
- Лечение заключается в коррекции водно-электролитных патологических изменений в организме методом инфузионной терапии.
- Если у пациента наблюдается декомпенсационное состояние, то назначается проведение смешанной нутритивной поддержки организма.
Гепатопривный синдром, гепатоцеллюлярная недостаточность и печёночная энцефалопатия
Гепатопривным синдромом называются осложненные течения тяжелых болезней поджелудочной железы, характеризующиеся нарушением белоксинтезирующей функциональности печени.
Гепатоцеллюлярной недостаточностью называется последняя стадия гепатопривного синдрома, сопровождающаяся продолжительным холестазом и билиарным панкреатитом.
Основным клиническим проявлением является развитие печеночной энцефалопатии, которая характеризуется, как комплексное нарушение церебральной системы на фоне хронической формы либо острого процесса развития патологического нарушения в печени.
Источник: http://DiabetSahar.ru/pankreatit/oslozhneniya-i-posledstviya-xronicheskogo-pankreatita.html
Чем опасен панкреатит и какие могут быть последствия?
Панкреатит – серьезное воспалительное заболевание поджелудочной железы. Проявляется эта болезнь тяжелой симптоматикой. При отсутствии своевременного эффективного лечения нередко развиваются серьезные последствия панкреатита. Многие из этих осложнений существенно ухудшают качество жизни пациента, приводят к инвалидности, некоторые даже опасны для жизни.
Чем опасен острый панкреатит?
Острое воспаление поджелудочной железы может быть диагностировано и у взрослого, и у ребенка. Развивается патология по многим причинам, чаще всего – на фоне злоупотребления алкоголем (чаще у мужчин, чем у женщин), вредной жирной пищей.
Под воздействием этих патогенных факторов развивается воспаление, отечность, гиперемия тканей железы. Проявляется приступ опоясывающей болью в животе, профузной рвотой, не приносящей облегчения пациенту, и расстройством работы кишечника (диареей).
Просвет панкреатических протоков сужается из-за отечности, и отток секрета поджелудочной железы в двенадцатиперстную кишку (ДПК) затрудняется.
Вследствие этого развивается застой сока железы внутри самого органа, и пищеварительные ферменты начинают переваривать железистую, паренхиматозную ткань поджелудочной. Так происходит разрушение железы, нарушение его функций – экзокринной и эндокринной.
Осложнения острого панкреатита
Поджелудочная железа анатомически и функционально связана со многими структурами брюшной полости. В непосредственной близости от железы расположены многие внутренние органы: желудок, печень, желчный пузырь, двенадцатиперстная кишка, крупные кровеносные сосуды, а также сальниковая сумка (часть брюшной полости, образованная этими органами, связками между ними, а также структурами брюшины). Острое воспаление поджелудочной железы неминуемо отражается и на состоянии этих органов, вызывая следующие патологические состояния:
- абсцесс сальниковой сумки;
- сдавление холедоха (общего желчного протока), что вызывает механическую желтуху;
- появление кист, гнойников, свищей на внутренних органах;
- разрушение стенок сосудов и развитие внутреннего кровотечения;
- тромбозы вен (воротной, селезеночной, мезентериальной, портальной и других);
- перитонит (воспаление брюшины при распространении воспалительного процесса в брюшную полость, разрыве абсцессов, гнойников);
- при попадании продуктов распада и микроорганизмов в кровяное русло может развиться токсемия, сепсис (заражение крови);
- токсическая энцефалопатия – поражение головного мозга из-за влияния на него токсинов, особенно – при остром алкогольном панкреатите;
- шоковое состояние (по патогенезу шок бывает разным в зависимости от его причины: из-за сепсиса развивается инфекционно-токсический шок, вследствие интенсивного болевого синдрома – болевой шок, а после сильного кровотечения проявляется гиповолемический шок).
Вероятность летального исхода
Некоторые осложнения острого панкреатита очень опасны и могут привести к летальному исходу.
Такие тяжелые последствия болезни, как шок, сепсис, внутреннее кровотечение, требуют немедленной госпитализации в клинику – в отделение хирургии или реанимации, так как они приводят к полиорганной недостаточности (печеночной, почечной), развитию комы.
Для лечения абсцессов, перитонита, кровотечения из крупного сосуда необходимо хирургическое вмешательство, а затем – интенсивная терапия в условиях реанимационного отделения.
При недооценке тяжести состояния пациента, несвоевременной диагностике, отсутствии эффективной медицинской помощи вероятность летального исхода от осложнений острого панкреатита очень высока.
В чем опасность хронического панкреатита?
Острый панкреатит даже при правильном лечении может перейти в хронический воспалительный процесс. Хронический панкреатит протекает с периодами ремиссии и обострений. При каждом обострении патологического процесса погибают новые участки поджелудочной железы, и ее функции все больше и больше нарушаются, что постепенно приводит к развитию серьезных осложнений.
Необратимые изменения ЖКТ
Под влиянием постоянных обострений воспалительного процесса и разрушения клеток поджелудочной железы происходит замещение погибших участков органа соединительной тканью (рубцевание, фиброз или склероз поджелудочной железы) – это необратимое изменение анатомии и физиологии железы. Такие участки уже бесполезны в плане выполнения экзокринной или эндокринной функции.
Постепенно развиваются патологические изменения и в других органах пищеварительного тракта. Воспалительным изменениям подвергаются слизистые оболочки желудка, ДПК, желчного пузыря, желчных протоков, пищевода.
В желудке, пищеводе появляются эрозии на стенках и, как следствие, склероз стенок, стриктуры (сужение просвета) полого органа. Воспаление желчного пузыря (холецистит) способствует застою желчи, формированию камней в пузыре.
Поражение клеток печени вызывает ее липоматоз (замещение погибших гепатоцитов жировой тканью). Воспалительный процесс в стенках тонкого кишечника опасен формированием кишечной непроходимости.
Все эти патологические процессы усугубляют состояние больного, ухудшают прогноз для выздоровления.
Влияние на сердечно-сосудистую систему
При реактивном панкреатите патологическим изменениям подвергаются не только органы желудочно-кишечного тракта. Проблемы появляются также со стороны сердца, сосудов, системы кроветворения.
Объясняется это тем, что организм человека организован очень сложно, все элементы этой саморегулирующейся системы взаимосвязаны, и патология какого-то одного компонента чаще всего бывает не автономной.
Поэтому и лечить пациента нужно комплексно, используя индивидуальный подход.
Из-за нехватки железа при железодефицитной анемии вследствие внутренних кровотечений, интоксикационного синдрома, недостатка определенных витаминов и микроэлементов, нарушения работы печени, продуцирующей факторы свертывания крови, развиваются следующие симптомы:
- тахикардия (учащение частоты сердечных сокращений);
- нарушение сердечного ритма (мерцательная аритмия);
- понижение артериального давления;
- спазмы сосудов, приводящие к нарушению кровоснабжения всех органов и тканей;
- гипокоагуляция (склонность к спонтанным кровотечениям любой локализации).
Осложнения панкреатита
Воспаление в тканях поджелудочной железы вызывает серьезные осложнения. Такие болезни, как сахарный диабет, рак поджелудочной железы, диагностируются у пациентов с хроническим панкреатитом довольно часто.
Диабет
Сахарный диабет панкреатогенного характера развивается в результате гибели клеток эндокринного отдела поджелудочной железы – островков Лангерганса, продуцирующих гормон инсулин.
При его нехватке сахар, поступающий с пищей, не утилизируется клетками печени или мышц, а остается циркулировать в крови больного. Это состояние называется гипергликемия. Высокий уровень глюкозы в крови может привести к нарушению сознания, гипергликемической коме.
Постоянно повышенное содержание сахара вызывает характерные диабетические осложнения – поражение сетчатки глаз, почек, всех сосудов организма (диабетическая ангиопатия).
Для предупреждения развития этих опасных последствий больному с диагностированным диабетом постоянно нужно контролировать уровень гликемии, получать заместительную инсулинотерапию, наблюдаться у врача-эндокринолога.
Панкреонекроз
Разрушение тканей поджелудочной железы, или панкреонекроз, происходит из-за деструктивного воздействия на орган собственных ферментов.
Задерживаясь в железе из-за нарушения оттока панкреатического сока в просвет ДПК, протеолитические ферменты начинают повреждать все окружающие ткани: поджелудочной железы, желчного пузыря, желудка, брюшины, вызывая опасные для жизни осложнения (перитонит, абсцессы, гнойники).
При подозрении на панкреонекроз необходима срочная консультация хирурга и проведение операции – резекции части поджелудочной железы или всего органа в зависимости от поражения.
Онкология
Злокачественные новообразования развиваются часто в тканях, подвергающихся длительному воспалению. Клетки поджелудочной при панкреатите изменяют свое строение, мутируют, становятся уязвимыми для влияния свободных радикалов и других онкогенов.
В результате они переходят в злокачественную форму, начинают бесконтрольно размножаться: так образуется карцинома (злокачественная опухоль). Чаще всего диагностируется рак поджелудочной железы – это опухоль из клеток эпителия органа.
Особенно опасен в плане онкологии калькулезный панкреатит с формированием камней в выводящих протоках железы.
Рак поджелудочной трудно поддается лечению, имеет неблагоприятный для жизни прогноз.
Вероятность благоприятного исхода после лечения заболевания
Чем раньше диагностирован панкреатит и приняты все меры по излечению от него (медикаментозное лечение, хирургические методы, строгая диетотерапия), тем лучше прогноз для выздоровления и дальнейшей жизни.
Нельзя допускать перехода воспаления в хроническую форму, а если уж это произошло, то необходимо постараться минимизировать риск обострений.
Для этого нужно следовать всем рекомендациям лечащего врача по поводу приема препаратов, лечебного питания и образа жизни.
Воспалительная патология поджелудочной железы – очень опасный патологический процесс, который часто приводит к опасным для жизни осложнениям, требующим длительного серьезного лечения. При подозрении на развитие подобных состояний главное – немедленная консультация специалиста (гастроэнтеролога, хирурга, эндокринолога) и следование всем рекомендациям врача.
- Маев. В. Хронический панкреатит. 2012 г.
- Ямлиханова А.Ю. Основные факторы риска и качество жизни у больных острым и хроническим панкреатитом. Автореферат диссертации. Новосибирск. 2010 г.
- Григорьева И.Н., Веревкин Е.Г., Брагина О.М., Ямлиханова А.Ю. Питание и качество жизни у больных хроническим панкреатитом. Российский журнал гастроэнтерологии, гепатологии и колопроктологии. 2010 г. стр. 88.
- Григорьева И.Н., Никитенко Т.И., Ямлиханова А.Ю. Острый и хронический панкреатит алкогольной этиологии. Материалы 7-ой Восточно-Сибирской гастроэнтерологической конференции. Красноярск 2007 г. стр.191–198.
Источник: https://pankreatit03.ru/posledstviya.html
Причины панкреатита и его последствия
Рассмотрим какие бывают последствия панкреатита и чем они опасны? Воспаление поджелудочной железы именуется панкреатитом. Развитие патологического процесса обусловлено нарушением активации ферментов органа. Несвоевременное лечение заболевания приводит к тяжелым последствиям.
Основные причины панкреатита
Острый панкреатит относится к наиболее опасным патологиям. Нарушение оттока вырабатываемого поджелудочной железой сока в 12-перстную кишку приводит к склеротическому поражению органа. Затем наблюдается увеличение давления в протоках. Это приводит к повреждению клеток железы. На фоне самопереваривания происходит некроз тканей органа.
Выделяют следующие причины развития острой формы болезни:
- Злоупотребление спиртными напитками.
- Образование в желчном пузыре конкрементов.
- Употребление табачной продукции.
- Заболевания печени.
- Неправильное питание
- Длительное применение определенных препаратов.
- Травмы во время оперативного вмешательства на органах живота.
Развитие хронического панкреатита основано на прогрессирующей дисфункции органа. Это происходит на фоне образования рубцов, стремительного разрастания соединительной ткани. Негативную роль играет и кальцификация пораженных зон.
Какие появляются симптомы и признаки панкреатита
Через несколько часов после употребления жирной пищи появляются следующие симптомы острого панкреатита:
- сильный болевой синдром;
- рвота;
- метеоризм.
Для острой формы характерно поражение как самой поджелудочной, так и близлежащих органов. На фоне всасывания в кровь продуктов распада тканей и ферментов происходит отравление организма. При сильной интоксикационной степени наблюдается поражение почек, сердца, головного мозга. В это время умирает большая часть пациентов с молниеносным панкреатитом.
Специфический признак острой формы — болезненный синдром. Он может быть тупым или режущим. Часто наблюдаются приступы болей. У некоторых людей болевой синдром присутствует постоянно.
С течением времени состояние человека становится хуже. Учащается пульс, выступает пот. Наблюдается понижение артериального давления, побледнение кожи. Язык становится сухим, покрывается специфическим налетом. Черты лица больного становятся острее.
Легкий приступ панкреатита характеризуется наличием ноющего болезненного синдрома. Человека тошнит, рвет, но это не приносит ему облегчения. Повышение температуры сопровождается лихорадкой. Вздутию живота сопутствует нарушение стула. Больной может мучаться запорами или диареей.
Опасные последствия панкреатита
Если лечение панкреатита не будет своевременным, тяжелые последствия затронут пищевод, желудок, кишечник. Нагноение, характерное для острой формы патологии, становится причиной перитонита. Это опаснейшее состояние требует незамедлительного оперативного вмешательства.
Наиболее распространенным осложнением болезни является сахарный диабет. Он развивается на фоне повреждения клеток поджелудочной, ответственных за вырабатывание инсулина.
Осложнения острой формы
Частым последствием острого панкреатита является развитие абсцесса сальниковой сумки. На фоне сдавливания общего желчного протока развивается желтуха. Острая форма патологии требует незамедлительной госпитализации. Иначе появляется риск летального исхода.
Возникают местные эрозии, кисты. Когда новообразования разрываются, образуется кровотечение. На поверхности железы и находящихся рядом органов появляются гнойнички, свищи. Без незамедлительной резекции возникает риск заражения крови.
Какие последствия имеет легкий приступ
Наблюдается развитие отека поджелудочной. Ее тельце, хвост и головка изменяются в размере. При своевременном лечении прогноз достаточно оптимистичен. С течением времени наблюдается анатомическое и функциональное восстановление органа. Но это возможно только в случае быстрого купирования воспалительного процесса. Если больной не обратится к врачу, легкая форма трансформируется в тяжелую.
Последствия хронического панкреатита
На фоне хронической формы панкреатита нарушается секреция ферментов. Появляются признаки почечной недостаточности, поражается печень. Такие осложнения наблюдаются у людей с тяжелой алкогольной зависимостью.
К самым серьезным последствиям гастроэнтерологи относят:
- кровотечения;
- инфекционные патологии;
- развитие холестаза;
- развития и обострения холецистопанкреатита
- тромбоз селезеночной вены;
- кризы;
- тромбоз портальной вены.
Нарушается работа сердечной мышцы, функционирование кровеносных сосудов. У больного может быть диагностирована кардиопатия или тахикардия. В органах наблюдается дефицит кислорода, возникают сосудистые спазмы. На фоне нарушенной свертываемости крови плохо заживают раны, появляются выделения из свежих рубцов.
Диагностика панкреатита
При установлении диагноза используются инструментальные способы. Больному назначается прохождение ультразвукового исследования, МРТ брюшной полости, рентгенография. Иногда требуется прохождение инвазивной ангиографии и диагностической лапароскопии.
Врач принимает во внимание:
- анамнез патологии;
- анализ жалоб больного;
- анамнез жизни пациента;
- данные осмотра;
- биохимический анализ крови;
- семейный анамнез;
- общий анализ крови.
Особенности помощи больному
В первые часы приступа нужно вызвать «скорую». До приезда врача больному следует обеспечить покой. Болезненный синдром не дает человеку разогнуться и совершать даже незначительные движения. Поэтому нужно помочь больному лечь в удобную для него позу. На живот можно поместить ледяной компресс.
Важно купировать сдавливание железы диафрагмой. Рекомендовано частое поверхностное дыхание. Это способствует облегчению состояния больного.
Лечение острой формы
Пациента с острой формой панкреатита помещают в стационар. В ферментативной фазе лечение предполагает:
- Назначение парентерального питания.
- Установление холодного компресса.
- Купирование боли.
- Ликвидацию последствий обезвоживания.
- Уменьшение секреции железы.
- Улучшение иммунитета.
- Восстановление водно-солевого баланса.
При гнойных осложнениях больному назначается оперативное вмешательство с санацией. Потом пациент направляется на антибактериальную, иммуноглобулиновую и гормональную терапию. Переливание крови назначается при гиповолемическом шоке. Если у больного нарушен углеводный обмен, проводится лечение сахарного диабета.
Помощь при хронической форме
Купировав боль, врач проводит манипуляции, способствующие снятию воспаления и уменьшению отечности.
Больному назначается прием:
- антибиотических препаратов;
- панкреатических ферментов;
- цитостатиков;
- холинолитиков;
- спазмолитиков;
- антигистаминных препаратов.
Самыми сильными антибиотиками считаются Трихопол, Канамицин, Цепорин. Назначаются такие панкреатические ферменты, как Панкреатин, Метионин. Большую пользу организму приносит прием Фрорафура, Винкристина.
Прописывается применение Метилурацила, Пентоксила, Атропина. Из спазмолитиков лучше всего помогают такие препараты, как Дротаверин, Но-шпа. Лучшими антигистаминными лекарствами считаются Супрастин, Циметидин.
Комментарий о диете и профилактике
Рацион больного должен содержать ограниченное количество жиров. Важно повысить количество углеводов, снизить объем белков. Есть нужно небольшими порциями, до 6 раз/24 ч.
Пищу нужно варить или готовить на пару. Первые недели после выписки еда должна быть пюрированной. Продолжительность диеты зависит от состояния больного.
Иногда человек обязан придерживаться ее на протяжении нескольких лет.
Нужно своевременно вылечить сопутствующие патологии. При холецистите врач санирует желчевыводящие пути. Конкременты выводятся из желчного пузыря посредством холецистэктомии.
Источник: https://pankreotit-med.com/posledstviya-pankreatita/
Чем может быть опасен панкреатит
Воспаление поджелудочной железы или панкреатит относится к самым опасным патологиям. При неправильном лечении или несоблюдении диеты это заболевание может привести к серьезным последствиям вплоть до летального исхода.
Связано это с особенностями расположения и функционирования поджелудочной железы. Ведь она вырабатывает ферменты, которые расщепляют белки, жиры и углеводы. А из-за воспалительного процесса нарушается их выработка, в результате чего ухудшается переваривание пищи.
Кроме того, эти ферменты могут активироваться внутри самой железы, разрушая ее ткани и окружающие органы.
Какие могут быть осложнения
Поджелудочная железа вырабатывает ферменты, необходимые для переваривания пищи. Это амилаза, липаза и протеаза. Они поступают по протокам в двенадцатиперстную кишку, где активируются и расщепляют белки, жиры и углеводы пищи до более мелких структур.
Кроме того, часть ее клеток нужна для выработки гормонов, прежде всего, инсулина. Он необходим для нормального усвоения глюкозы и транспортировки ее в ткани.
Из-за воспалительного процесса клетки железы гибнут, заменяются фиброзной тканью, поэтому снижается количество ферментов и гормонов.
Панкреатит может протекать в острой или хронической форме. Острое воспаление проходит тяжело, с повышением температуры, сильными болями и нарушением пищеварения. Чем раньше начато лечение этого заболевания, тем благоприятнее прогноз.
Но даже при соблюдении всех рекомендаций врача после выздоровления больной будет ощущать последствия панкреатита всю жизнь. В большинстве случаев заболевание переходит в хроническую форму. Ведь разрушенные клетки поджелудочной железы не восстанавливаются, поэтому ее функции снижаются.
При этом у женщин реже развиваются осложнения, так как они ответственней относятся к своему здоровью, соблюдают диету и следуют рекомендациям врача. У мужчин же обострения случаются чаще, что приводит к более быстрому разрушению тканей поджелудочной железы. Особенно велик риск развития серьезных осложнений у тех, кто злоупотребляет алкоголем.
Есть несколько самых распространенных осложнений, которые часто сопровождают панкреатит:
- гнойные процессы – абсцесс, флегмона, сепсис, перитонит;
- внутреннее кровотечение из-за разрушения стенок сосудов;
- тромбозы вен;
- закупорка желчных протоков и застой желчи;
- появление кист и других опухолей;
- склероз или фиброз поджелудочной;
- сахарный диабет;
- кишечная непроходимость;
- нарушение работы почек;
- патологии других органов.
Последствия острого панкреатита
При остром панкреатите воспаление развивается быстро и без своевременного лечения может стать причиной серьезных осложнений. Такая форма заболевания отражается на работе всех органов. Ведь пищеварительные ферменты поступают в кровь, что вызывает симптомы интоксикации. Появляющиеся токсины могут проникнуть в мозг, в результате чего развивается токсическая энцефалопатия.
Если из-за воспалительного процесса нарушен отток панкреатического сока, он накапливается в железе. При этом ферменты продолжают вырабатываться, а воспалительный процесс вызывает их активацию. Они начинают переваривать ткани самой железы – развивается панкреонекроз.
В результате повреждаются сосуды, что становится причиной кровотечения, или же стенки железы. Из-за этого ее содержимое попадает в брюшную полость и развивается перитонит.
Возможно появление абсцессов печени, флегмоны забрюшинного пространства, желудочно-кишечных кровотечений.
Сильный воспалительный процесс может привести к некрозу тканей поджелудочной железы.
Серьезными последствиями острого панкреатита является также шоковое состояние. При наличии инфекции развивается инфекционно-токсический шок, после кровотечения – гиповолемический. Но наиболее часто встречается болевой шок, так как боли при остром воспалении бывают очень сильными.
Внимание: все эти состояния требуют немедленной госпитализации больного. Без своевременной медицинской помощи может развиться полиорганная недостаточность.
Причиной этого становится увеличение печени и нарушение ее дезинтоксикационных функций. В результате на почки падает большая нагрузка. Без своевременной медицинской помощи больной впадет в кому. Последствием этого может стать летальный исход.
Чаще всего причиной смерти становится позднее обращение к врачу, в результате чего развивается почечная или сердечно-сосудистая недостаточность, появляется гнойное воспаление или кровотечение.
Возрастает риск летального исхода с возрастом, при алкогольной интоксикации или нарушении диеты.
Последствия хронической формы
Не все больные знают, чем опасен панкреатит в хронической форме. Многие считают, что если болей нет, то и лечиться необязательно. Но несоблюдение диеты приводит к постепенному отмиранию клеток поджелудочной железы. Это негативно отражается на работе всех органов.
Особенно сильно панкреатит влияет на систему пищеварения. Ведь из-за нарушения выработки ферментов пища поступает в кишечник не расщепленной. Питательные вещества хуже усваиваются, поэтому у больного может развиваться анемия, слабость, сонливость, снижение работоспособности.
Он худеет, теряет аппетит.
У больных хроническим панкреатитом наблюдается повышенная утомляемость, снижение артериального давления. Если не нарушена выработка инсулина, уровень сахара в крови падет. В результате этого развивается кислородное голодание, из-за чего прежде всего страдают клетки головного мозга.
Опасность хронического панкреатита в том, что из-за недостатка питательных веществ и постоянной интоксикации повышается восприимчивость к инфекциям.
Воспаление поджелудочной железы может осложниться гнойным процессом, иногда появляются абсцессы, гнойники или свищи. Из-за этого возможно заражение крови. Кроме того, больной становится уязвим перед вирусными заболеваниями.
А на фоне постоянного плохого самочувствия у него развивается депрессия, возможет даже психоз.
Внимание: если больной не соблюдает рекомендации врача и отступает от диеты, процесс разрушения клеток поджелудочной железы проходит быстрее.
Ее клетки заменяются фиброзными, развивается фиброз. Кроме того, начинают образовываться опухоли. Чаще всего это кисты или псевдокисты, но осложнением хронического панкреатита может стать онкология.
Одним из самых серьезных последствий панкреатита является появление опухолей.
Еще одним серьезным последствием воспаления поджелудочной железы является сахарный диабет. Он возникает, когда воспалительный процесс приводит к разрушению клеток, отвечающих за выработку инсулина.
Влияние на систему пищеварения
Самым частым осложнением панкреатита является нарушение работы желудочно-кишечного тракта. Снижение выработки основных пищеварительных ферментов приводит к ухудшению переваривания пищи. Из-за этого наблюдается недостаток многих витаминов и минералов.
Кроме того, происходит нарушение работы кишечника, часто развиваются язвы или эрозии на его стенках. Больной постоянно испытывает дискомфорт, у него часто появляется диарея, запоры, метеоризм.
В самых тяжелых случаях это состояние приводит к кишечной непроходимости.
Как улучшить работу поджелудочной железы
Длительный воспалительный процесс может провоцировать заболевания соседних органов. Чаще всего страдает желчный пузырь.
Желчные протоки выходят в двенадцатиперстную кишку вместе с протоками поджелудочной, поэтому поражаются воспалительным процессом в первую очередь. Развивается холецистит, дискинезия желчевыводящих путей, желчнокаменная болезнь.
А если увеличенная железа перекрывает протоки, может возникнуть застой желчи и развивается механическая желтуха. В этом случае спасти больного может только операция.
Частыми спутниками панкреатита являются также гастрит, язвенная болезнь, эрозии пищевода, гастродуоденальный рефлюкс. Иногда может начаться перерождение клеток печени и развитие липоматоза.
Сердечно-сосудистая и дыхательная системы
Когда в кровь попадают ферменты поджелудочной железы, это негативно отражается на работе всех органов. Воспалительный процесс в поджелудочной железе может нарушить работу сердечно-сосудистой системы.
Это связано с недостаточностью функций печени, нехваткой необходимых микроэлементов и с увеличением размеров железы. В результате нарушается ритм сердца, снижается свертываемость крови. Последствием этого может стать тахикардия, мерцание предсердий, частые кровотечения.
Возникают также спазмы сосудов, может снизиться артериальное давление.
Интоксикация и недостаток некоторых микроэлементов в крови приводит к снижению количества кислорода. Это негативно отражается на состоянии дыхательной системы. Развивается гипоксия, в легких может накапливаться жидкость. Любая простуда приводит к тяжелой пневмонии.
Сахарный диабет
Хронический воспалительный процесс в поджелудочной железе часто приводит к повреждению островков Лангерганса. Именно там располагаются клетки, в которых происходит выработка инсулина.
Без него глюкоза не поступает в клетки, а остается в крови. Постоянное повышение ее уровня становится причиной развития сахарного диабета 1 типа.
Причем возникает заболевание не сразу, поэтому при панкреатите необходимо постоянно контролировать уровень сахара.
Онкология
При воспалительном процессе происходит отмирание клеток поджелудочной железы. Последствием этого часто становится некроз, который может привести к злокачественному перерождению клеток. Чаще всего этот орган поражается аденокарциномой.
Внимание: основной причиной злокачественных опухолей становится калькулезный панкреатит, при котором образуются камни в протоках железы и закупоривают их.
Рак поджелудочной железы – это очень серьезное заболевание, часто заканчивающееся смертельным исходом. Только на начальном этапе можно удалить часть железы, поврежденную опухолью. Даже полная резекция органа при отсутствии метастаз в другие органы может спасти больному жизнь.
Как избежать осложнений
Благоприятный исход заболевания возможен только при своевременно оказанной медицинской помощи. Больному необходимо обеспечить покой, полностью исключить принятие пищи, а на область поджелудочной железы приложить холодный компресс. Лекарственные препараты для снятия боли и воспаления должен назначать врач.
Но даже после выздоровления такое заболевание не проходит бесследно. В большинстве случаев панкреатит становится хроническим. А это заставляет больного соблюдать определенные правила и принимать некоторые лекарства всю оставшуюся жизнь. Только это и особая диета помогут сохранить функции поджелудочной железы и избежать осложнений.
Выводы
Панкреатит – это серьезное заболевание, которое требует своевременного комплексного лечения. Благоприятный прогноз возможен только в том случае, если пациент соблюдает все рекомендации врача. Нарушение диеты или лечебного режима способно привести к серьезным последствиям, которые опасны не только для здоровья, но и для жизни больного.
Источник: https://vrbiz.ru/raznoe/mozhet-byt-opasen-pankreatit
Осложнения хронического панкреатита и его последствия
Поджелудочная железа – жизненно важный орган, участвующий в производстве гормонов, отвечающий за выработку ферментов, необходимых для пищеварения.
Неправильное питание, употребление жирной пищи, частый приём алкоголя вызывают воспалительные процессы на тканях поджелудочной, называемые в медицине панкреатитом.
Часто заболевание возникает на нервной почве, в условиях постоянных стрессов и отсутствии полноценного отдыха. Развитие патологии имеет высокий риск возникновения осложнений, опасных для жизни.
Формы заболевания
В медицине принято выделять две формы панкреатита – острую и хроническую, которые разделяются на подтипы. Осложнения зависят от формы заболевания.
Острый панкреатит
Для острого панкреатита характерно стремительное развитие в поджелудочной железе некроза. Орган начинает сам себя переваривать, в ходе процесса происходит повреждение тканей.
Опаснейшим осложнением острой формы является некротический панкреатит, иногда приводящий к полному отмиранию тканей поджелудочной. При подобной патологии часто начинают страдать остальные органы в брюшной полости.
Некроз поджелудочной железы проявляется сильными болями, тошнотой, рвотой, высокой температурой тела.
В разных медицинских классификациях его разделяют на подтипы: стерильный, инфицированный, жировой, геморрагический, смешанный и прочее.
Хронический панкреатит
У половины людей, перенесших острый панкреатит, развивается хроническая форма заболевания. Это вялотекущий процесс, приводящий к функциональным нарушениям поджелудочной железы, недостаточной выработке секреции и необратимым изменениям структуры органа.
Панкреатит хронического типа
Разновидности заболевания
В медицинской литературе встречается ряд вариантов классификаций описываемого заболевания. Рассмотрим, как выглядит наиболее популярная.
Хронический панкреатит подразделяется с точки зрения происхождения:
- Если заболевание изначально развивается в поджелудочной железе, оно считается первичным.
- Вторичный панкреатит возникает на фоне иных патологий, к примеру, при язве желудка, энтероколитах, холецистите.
- Посттравматический панкреатит становится следствием тупой или открытой травмы поджелудочной железы, либо оперативного вмешательства.
Хронический панкреатит в медицине принято разделять на подвиды, которые отличаются по причинам возникновения, симптомам, течению болезни:
- инфекционный;
- рецидивирующий (повторяющийся);
- алкогольный (токсический).
Инфекционный панкреатит следует за гепатитом, паротитом, сыпным тифом.
Хронический рецидивирующий панкреатит характеризуется выраженными функциональными нарушениями поджелудочной железы. Отличие формы болезни в частом чередовании ремиссий и обострений, сопровождающихся сильными болями.
Повторный приступ бывает спровоцирован несоблюдением предписанной диеты, употреблением алкоголя, либо приемом лекарственных средств.
Отметим, что хронический рецидивирующий панкреатит часто наблюдается на протяжении жизни больного.
Хронический рецидивирующий панкреатит
У людей, привыкших употреблять алкогольные напитки на постоянной основе, с большой долей вероятности разовьётся токсический панкреатит.
Этиловый спирт, содержащийся в спиртном, производит разрушительное воздействие на поджелудочную железу, приводит к воспалению.
Под воздействием фактора заболевание часто протекает с выраженной гипертриглицеридемией, у пациентов в крови обнаруживается чрезмерное количество триглицеридов.
Особенности хронического панкреатита у детей
К сожалению, часто встречается хронический панкреатит у детей, протекающий с особенностями. Заболевание развивается из-за травм, врожденных аномалий, отклонений в работе прочих органов ЖКТ, неправильного питания, приема лекарств.
Главная проблема заключается в том, что маленький ребенок не в силах указать на беспокоящий признак. Заболевание протекает без ярких симптомов, в острые периоды появляется рвота, тошнота, острая боль в животе, расстройства желудка.
Причины
В качестве первопричин развития панкреатита чаще выступают:
- вредные привычки;
- неправильное питание;
- стрессы;
- осложнение заболеваний (холецистита, язвы, и др.);
- травмы;
- дисхолия желчного пузыря.
Медики считают, что в большинстве случаев хронический панкреатит развивается как осложнение хронического холецистита.
Симптомы хронического панкреатита
По клинической картине хронический панкреатит принято разделять на формы: латентную, полисимптомную, болевую, псевдоопухолевую, диспептическую. Болевая форма характеризуется постоянными сильными болями.
В остальных случаях панкреатит без боли протекает на начальных этапах заболевания, период длится несколько лет. При обострении наблюдаются симптомы:
- болевой синдром под ребром с левой стороны;
- нарушен стул;
- резкая потеря веса;
- приступы боли после приема жирной пищи;
- повышенное слюноотделение;
- сухость во рту, отрыжка, тошнота, метеоризм;
- потеря аппетита.
Нарушение в работе поджелудочной железы сказывается на общем состоянии человека, доставляет сильный дискомфорт. При отсутствии нормального пищеварения наступает острый дефицит необходимых веществ в организме.
К примеру, довольно часто возникает зуд при панкреатите. Это связано с отёком поджелудочной железы, приводящему к давлению на другие органы, вызванному аллергией на медикаменты.
Течение болезни сопровождается выпадением волос, ломкостью и расслоением ногтей. Если не лечиться, возможно частичное облысение головы.
Осложнения и последствия хронического панкреатита
Описываемый недуг коварен тем, что в периоды ремиссий симптомы отступают, больному в моменты просветления кажется, что болезнь излечена, и он возвращается к привычному образу жизни. Постепенно развиваются осложнения хронического панкреатита, в перечень входят опасные заболевания.
Чаще прочих у больных наблюдаются осложнения:
- механическая желтуха (развивается из-за нарушения процесса оттока желчи из желчного пузыря);
- внутренние кровотечения из-за деформации органов и формирования язв;
- развитие инфекций и абсцессов;
- образование кист и свищей;
- развитие сахарного диабета;
- раковые образования.
В большинстве случаев обследование выявляет кисты, становящиеся осложнением хронического панкреатита. Представляют образования, наполненные жидкостью, диагностируются в процессе ультразвукового исследования. В этом случае неизбежно хирургическое вмешательство. Удаление проходит с помощью лапароскопической операции.
Если раньше заболевание встречалось у пожилых людей, сегодня патологические изменения в поджелудочной железе часто происходят у молодых людей. Неправильные привычки питания приводят к тому, что поджелудочная железа страдает и утрачивает функции.
Развивается хроническая форма заболевания, в ходе которого в 12-перстную кишку прекращает выбрасываться необходимый для нормального пищеварения панкреатический сок.
Ситуация приводит к панкреатиту с внешнесекреторной недостаточностью, опасности развития сахарного диабета.
При отсутствии терапии заболевание усугубляется иными тяжелыми состояниями, развиваются прочие патологии. К примеру, вследствие деформации поджелудочной железы возникает атрофический панкреатит: объем железы уменьшается, ухудшается выработка секреции.
Часто такое заболевание становится последней стадией токсического панкреатита.
Приводит к опасному состоянию: происходит атрофия клеток поджелудочной железы, орган теряет функции, пища перестает нормально перевариваться и организм начинает страдать от дефицита витаминов и полезных веществ.
Атрофия клеток поджелудочной железы
Заболевания поджелудочной железы также оказывают прямое влияние на работу вегетативной системы организма. Давление при панкреатите зависит от формы и стадии болезни. Для хронического типа характерно систематическое понижение давления. Повышение часто свидетельствует о болевом шоке при этом заболевании.
Если панкреатит вторичный, ситуация осложняется тем, что человек страдает сразу от нескольких заболеваний, которые взаимосвязаны и показывают похожую симптоматику. В этом случае определение первопричины развития патологии затруднительно.
Например, часто холецистит и панкреатит протекают вместе, где первый случай – воспаление желчного пузыря, а второй – поджелудочной железы. Симптомы похожи. Панкреатит, осложнивший холецистит, проявляется сильными опоясывающими болями.
Запущенный панкреатит может переходить в тяжелую форму, при которой жизнь человека находится под угрозой. Как правило, процесс сопровождают многочисленные осложнения – кисты, абсцессы, внутренние кровотечения.
Тяжелый панкреатит в половине случаев заканчивается летальным исходом, так как вызывает нарушение работы жизненно важных органов. У больных с диагностированной тяжелой формой часто осложнено дыхание, УЗИ фиксирует разрывы внутренних органов, а электрокардиограмма показывает инфаркт миокарда.
Диагностика и лечение
Самостоятельно поставить диагноз в этом случае невозможно и даже опасно, так как многие болезни проявляют схожую симптоматику и локализацию боли (например, гастрит и панкреатит). Для этой цели важно обратиться к доктору.
Вовремя выполненное диагностирование заболевания позволит избежать осложнений и тяжелых последствий. Многие обращаются к гастроэнтерологу только тогда, когда болезнь уже невыносима, однако это требуется сделать при первых признаках нарушения работы желудочно-кишечного тракта. Жизненно важно обратиться за помощью к врачу.
Чем быстрее удастся пройти необходимое обследование, тем позитивнее прогноз на выздоровление.
На первичном приёме гастроэнтеролог выслушает жалобы, проведет осмотр кожных покровов, языка, пальпирует живот. Для прояснения диагноза обязательно назначаются дополнительные анализы и процедуры.
Патологические изменения в работе поджелудочной железы выявляют с помощью исследований: анализ мочи, общий и биохимический анализ крови, ультразвуковое исследование органов брюшной полости, КТГ. На усмотрение врача проводятся дополнительные исследования, например, дыхательный тест, МРТ, рентген и др.
Наиболее показательным считается анализ мочи на диастазу, результат которого указывает на уровень фермента поджелудочной железы, обеспечивающего расщепление углеводов. Чем выше диастаза мочи, тем сильнее воспалительный процесс. Норма – 64 ЕД, при заболевании цифры увеличиваются в сотни раз.
В периоды обострений пациенты испытывают симптомы, которые могут указывать на инфаркт миокарда, для его исключения проводится ЭКГ при панкреатите.
Лечение
На основе комплекса полученных показателей доктор принимает решение о назначении эффективной терапии, которая подбирается индивидуально. Каждый доктор рассматривает поначалу консервативное лечение и только в крайних случаях готов прибегнуть к хирургическому вмешательству. Однако выбор метода напрямую зависит от того, в каком состоянии больной обратился за помощью.
Рассмотрим главные принципы лечения хронического панкреатита:
- В первую очередь, необходимо понять, почему развилась болезнь, и исключить эти факторы, так они усугубляют состояние больного. Чаще первопричинами являются курение, спиртные напитки, жирная пища.
- В периоды обострений важно соблюдать постельный режим, в стадии ремиссии допускается возвращаться к привычному образу жизни.
- Доктор назначает медикаментозное лечение, которое включает обезболивание, ферментотерапию, приём антибиотиков, антиоксидантов, и др. Часто в лечении панкреатита используется «Метилурацил», обладающий сильным противовоспалительным действием и стимулирующий регенерацию поврежденных клеток. Эффективным средством для лечения хронического панкреатита считаются антисекреторные препараты, которые помогают избавиться от боли и уменьшить соковыделение.
- Отдельного внимания заслуживает питание при панкреатите, имеющее важнейшее значение для выздоровления. При хронической форме следите за тем, чтобы питание оставалось полноценным. При этом в меню допускается минимальное количество жирной пищи и продуктов, стимулирующих секрецию. Подробно лечебный стол обсуждается с лечащим врачом. Важно понимать, что ремиссия не является окончательным выздоровлением, поэтому даже в эти дни продолжайте следить за питанием.
- Для поддержания иммунитета в последнее время доктора часто рекомендуют такое средство, как АСД 2. Этот препарат за счет сильнейших иммуномодулирующих свойств применяется в лечении многих серьезных заболеваний, кроме этого, считается мощным антисептиком. Разработано средство в 50-е годы прошлого века при участии А.С. Дорогова, поэтому в качестве названия взяты инициалы учёного. Вторая фракция препарата широко используется для лечения панкреатитов, так как оказывает противовоспалительное действие, а также нормализует пищеварительные процессы.
Лапароскопия
Если с помощью стандартной диагностики не удалось выявить особенности патологии, либо поставлен такой диагноз, как панкреонекроз или кистозный панкреатит, доктор принимает решение о проведении лапароскопии. Операция проводится в условиях стационара, после неё некоторое время требуется наблюдаться у врача.
Эта процедура считается безопасной, безболезненной, после вмешательства не остается шрамов. При этом лапароскопия легко переносится больными и не требует длительной реабилитации.
Народные средства
По согласованию с врачом лечить панкреатит допустимо с применением средств народной медицины. Большой популярностью в лечении такого заболевания пользуется лопух, который в народе называют «лопушник».
Это растение часто воспринимается, как сорняк. Однако репей, благодаря своим дубильным, противомикробным, обезболивающим, желчегонным и многим другим свойствам, оказывается незаменимым в лечении панкреатита. Лопух – природный антисептик.
Большинство народных рецептов содержат корень лопуха, из которого готовят настойки и отвары. Для этого берут корень, собранный до появления листьев, измельчают, заливают кипятком (500 мл на одну чайную ложку), держат в термосе ночь. В течение дня средство выпивают. Рекомендуется курс в два месяца.
Пользой обладает не только корень. Из листьев также готовят антисептический отвар. Для этого берут зелень, промывают, тщательно измельчают. Пару ложек такой кашицы заливают стаканом воды и доводят до кипения. Пьют в охлажденном виде трижды в день.
Общие рекомендации при хроническом панкреатите
Лечение серьезного заболевания – панкреатита – требует серьезного подхода в лечении. Сама по себе болезнь не пройдёт. При любом типе панкреатита требуется квалифицированная медицинская помощь.
Чтобы избежать развития заболевания и последующих осложнений, обязательно требуется следовать рекомендациям врача, правильно питаться, вести здоровый образ жизни, прислушиваться к своему организму и вовремя обращаться за медицинской помощью.
Источник: https://GastroTract.ru/bolezn/pankreatit/oslozhneniya-hronicheskogo-pankreatita-i-ego-posledstviya.html

 Сильный воспалительный процесс может привести к некрозу тканей поджелудочной железы.
Сильный воспалительный процесс может привести к некрозу тканей поджелудочной железы. 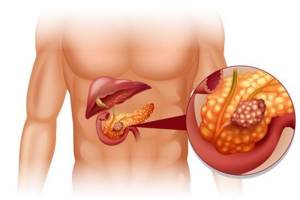 Одним из самых серьезных последствий панкреатита является появление опухолей.
Одним из самых серьезных последствий панкреатита является появление опухолей.