Онкология РМЖ — это посторонние новообразования, появляющиеся в железистой ткани. Количество подвидов этого заболевания, известных на сегодняшнее время, составляет около двадцати.
От обычных, клетки раковых опухолей отличаются своим ускоренным обменом веществ и ненормальным строением.
Когда возникает онкология молочной железы, эти клетки постоянно растут, а позже проникает в лимфоузлы и прочие органы.
Современная наука полагает, что главным катализатором РМЖ является искажение гормонального фона, вследствие чего возникают все прочие симптомы рака. Ведь согласно статистике, обнаруживают его во время климакса чаще.
Ведь это период резкого изменения выработки различных гормонов женским организмом, сказывающийся на состоянии молочной железы. Негативными факторами считаются как избыток, так и недостаток половых гормонов.
Так, заболеваемость у прошедших роды и лактацию женщин в несколько раз ниже, чем у нерожавших или совершивших абортов. У последних, признаки онкологии молочной железы встречаются чаще.
Виды
Виды рака молочной железы у женщин могут быть по различным признакам, мы приведем простейшую из классификаций, которую легко поймет даже неспециалист.
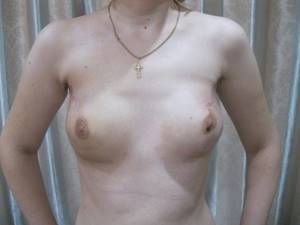
- Узловой — встречается чаще других и представляет собой образование небольших узелков, которые являются ничем иным, как некротизированными (пораженными) участками. На средней стадии легко пальпируется, имеет неоднородную узелковую структуру. По форме опухоль шарообразна, но может иметь боковые ответвления. Ткань железы изменяется, спаиваясь. Эти первые сигналы онкологии заметны невооруженным глазом, когда руки подняты выше уровня плеч. Визуально также можно диагностировать по смене оттенка кожных покровов (желтого, красного, коричневого) и сосочным выделениям. На последующих этапах ведет к воспалению лимфоузлов, прогрессу новообразования, и, соответственно, к увеличению объема груди. Также может появится характерная ороговевшая кожа и открытые язвы.
- Диффузный — встречается реже, чем узловой, но не в пример более опасен. Ведь развивается он разы быстрее и сопровождается относительно ранним метастазированием. Из-за поражения железы грудь отекает, а кожные покровы изменяются. У диффузного существуют свои типы:
- Инфильтративный — появляется плотное образование, а кожа отекает и покрывается характерной коркой. Помимо этого, поражаются лимфоузлы, а наиболее четко заболевание проявляется возле ареолы соска.
- Воспалительный — иначе может называться маститоподобным и возникает из-за неправильного лечения. Уплотнения внутри груди являются болезненными, грудь отекает и приобретает синюшный оттенок. Страдают лимфоузлы и капиллярные сосуды.
- Панцирный — течение болезни очень длительное, опухоль поражает не только молочные железы, но и может распространиться дальше. Вместо отечности, наблюдаемой в других видах, здесь имеет место уменьшение груди в объеме, ее пигментация и появление множественных узелков, сливающихся затем в одну большую опухоль.
- Рак соска — наименее часто упоминающийся подтип этой сферы, им поражены всего 3% заболевших. Захватывает протоки соска и околососковую область. Первыми признаками рака молочной железы у женщин будут следы на внутренней поверхности чашечек бюстгальтера. Затем возникает отечность, появляются корочки и язвы. С развитием новообразование может затронуть и другие части груди, но прогресс заболевания чрезвычайно медленный.
Стадии
Чтобы понять, как определить стадию рака молочной железы, следует знать, чем они отличаются. Рассматривается диаметр опухоли, продолжительность заболевания, насколько поражен организм, каков прогноз выживаемости. Выделяют начальную и 4 основных стадий развития заболевания:
- Начальная — опухолевые клетки появились совсем недавно, обычно выявляется случайно при профосмотре. Такой рак молочных желез у женщин малоопасен, шансы успешно излечиться невероятно высоки и составляют выше 98%. Врачи рекомендуют проходить профосмотр самостоятельно и в поликлинике (женской консультации) на регулярной основе.
- Первая — новообразование до 2 сантиметров в диаметре и пока не поразило близлежащие ткани. Выживаемость при раке молочной железы 1 степени превышает 96%, что делает прогноз чрезвычайно благоприятным.
- Вторая — диаметр больше 2 см, но еще не превысил 5см. Выживаемость обусловлена уязвимостью лимфатической системы, но шансы успешного избавления достаточно велики (до 90%).
- Третья — прогноз успешно избавиться от заболевания не столь велик — до 70%, зависит от степени поражения и удаленности от очага болезни лимфатических узлов. Но метастазов в здоровые органы еще нет.
- Четвертая — последняя стадия онкологии, когда клетки с кровотоком и лимфотоком попадают в другие органы, создавая множественные очаги заболевания. Вероятность излечения крайне мала — до 10%
Скорость развития
На вопрос о том, как быстро развивается заболевание, нельзя ответить абсолютно точно. Прогресс обусловлен множеством факторов, среди которых:
- Возраст пациента
- Гормональный фон
- Условия жизни
- Сопутствующие заболевания
- Вид рака
Последний по порядку фактор является одним из самых важных, так как существуют более агрессивные по течению виды онкологических заболеваний и менее агрессивные. Таким образом, переход от стадии к стадии и общий прогресс заболевания у одного пациента может занять год, а у другого и 10 лет.
Выживаемость
Ответ на вопрос о том, сколько живут с раком молочной железы, заключается в степени распространения онкологического заболевания на молочную железу. Для более точного определения в медицине применяется термин «пятилетняя выживаемость» — вероятность прожить больше 5 лет после диагностирования онкологии в конкретной стадии.
На начальном этапе, как было сказано выше, средняя продолжительность жизни при раке молочных желез практически ничем не отличается от обычной, ведь он успешно излечивается у большинства пациентов. Но проблема заключается в том, что минимум половина пациентов обнаруживает рак на 3-4 степени.
| Стадия | Пятилетняя выживаемость |
| Первая | До 95% |
| Вторая | До 80% |
| Третья | До 40% |
| Четвертая | До 10% |
Помимо выживаемости актуален и вопрос рецидива. Современные медицинские методы лечения не гарантируют стопроцентное убийство раковых клеток. Поэтому через некоторое время болезнь может вернуться с новой силой и поразить другие важные элементы организма пациента.
Чем больше разрослись раковые клетки до момента старта терапии или хирургического вмешательства, тем больше вероятность повторного возникновения онкологии груди. При этом самые опасные — первые 5 лет после, казалось бы, успешной терапии. Следовательно, раковые больные регулярно должны наблюдаться и по окончании лечения.
Это сделает прогноз при раке молочной железы более благоприятным.
Диагностика
Из всех методов ранней диагностики рака молочной железы, важнейшим является самообследование, ведь крайне важно пораньше заметить симптомы. Медики настаивают на ежемесячном самоосмотре для всех женщин старше 35 лет и тех, кто входит в группу риска.
Начать необходимо с простого осмотра груди с помощью зеркала. Если одна из них увеличена по отношению к другой, наблюдается деформация или кожа постепенно превращается в лимонную корку — стоит немедленно обратиться к специалисту.
Это самая простая начальная диагностика онкологии раке молочной железы.
Выявить онкологию груди самостоятельно вероятнее на второй неделе после старта менструального цикла. Распознать ее проще, если при осмотре, стоя или лежа, одну руку закидывать за голову, а второй помогать осмотру.
Кроме осмотра визуального необходимо проверить грудь на ощупь на опухолевые узлы. Если при ощупывании ощущается дискомфорт или боль, посещение маммолога откладывать нельзя. Ненормальные выделения из сосков определяются путем их несильного сдавливания.
Быстрое выявление заболевания — гарантия абсолютного излечения, поэтому оно жизненно важно.
Как определить рак молочной железы в клинических условиях
Набор инструментов и методик для выявления онкологии молочных желез у медиков довольное широк. Основные из них:
- Маммография
- Термография
- Магниторезонансная терапия
- Ультразвуковое исследование
- Биопсия
- Цитологическое исследование
- Радиоизотопное сканирование
- Сцинтимаммография
Эти современные методики не только позволяют поставить точный диагноз, дифференцировав его от, например, мастопатии, но и дать конкретное представление о положении, размерах опухоли и ее злокачественности.
Симптомы и признаки
Признаки рака молочной железы на первой стадии мало проявляются вообще или слабо заметны. Возникают, например, небольшие узелки, проявляющиеся при ощупывании. Любопытно, что болезненные новообразования чаще указывают на доброкачественную опухоль, а вот злокачественная боли на начальных этапах не приносит.
Узелок может быть неподвижным, а может незначительно смещаться под давлением пальцев. Другие сигналы онкологии РМЖ заключаются в изменении фактуры кожи, на ней могут появиться складки, морщины, отеки или корка, похожая на апельсиновую.
Также могут появиться и небольшие язвочки, которые на поздних этапах нагнаиваются и кровоточат.
Если болезнь затрагивает сосок, то сигналом этого являются патологические выделения, а также изменения кожи соска и ареола вокруг него. Не стоит путать это с выделениями в период лактации (кормления). К симптомам рака молочной железы также относят разрастание лимфатических узлов, что характерно для 2 степени. Причем сперва страдают близлежащие узлы, находящиеся под мышками.
Лечение
Если вас крайне беспокоит — лечится ли рак молочной железы, то мы с уверенностью готовы дать положительный ответ. При лечении необходимо полностью удалить все опухолевые клетки. Естественно, сделать это тем проще, чем раньше было выявлено новообразование.
Современные методы лечения рака молочной железы включают множество различных терапий, но самым действенным способом был и остается хирургический, при котором возможно полное удаление груди или удаление только опухоли при ее небольших размерах.
Мастэктомия — удаление одной из грудей пациентки, показана на поздних стадиях ракового заболевания. При современном уровне развития пластической хирургии такие операции нередко проводят вместе с реконструирующими.
То есть сразу после удаления груди вживляется имплантат, внешне имитирующий орган.
После мастэктомии, назначающейся обычно с третьей степени рака, проводится тщательное исследование близлежащих тканей и лимфоузлов, чтобы исключить возможные рецидивы.
К другим методам лечения заболевания относятся следующие терапии:
- Лучевая — замедляет рост опухолевых клеток. Актуально, когда хирургическое лечение невозможно или рост опухоли носит агрессивный характер.
- Гормональная — ряд онкологических новообразований уязвим для определенных половых гормонов, поэтому медики могут использовать их искусственные аналоги или антагонисты, но только после тщательного гистологического исследования в лаборатории.
- Таргетная — поскольку раковые клетки вырабатывают собственную защиты от лекарственных препаратов и разрушающих их гормонов, разработаны средства, снижающие данную защиты и действующие избирательно только на клетки злокачественных образований.
- Химическая — заключается в применении лекарств, губительных для раковых клеток. Назначается обычно со второй степени болезни, а также в том случае, если гормонотерапия неэффективна. При этом химиотерапия может, во-первых, подготовить постороннее образование к оперативному вмешательству, во-вторых, помочь обезвредить метастазы, разошедшиеся по организму, и, наконец, уменьшить злокачественное образование до операбельных размеров.
Лечение должно проводиться комплексно под постоянным контролем специалиста, в том числе, и после выздоровления. Отметим, что ряд методов имеют свои осложнения и побочные эффекты, устраняемые другими лекарственными препаратами и иными медицинскими средствами.
Причины возникновения
Ключевым фактором в возникновении опухолевого очага ученые считают гормональный. Но существуют и другие причины возникновения онкологии рака молочно железы у женщин. Рассмотрим, что увеличивает вероятность заболевания:
- Случаи аналогичных заболеваний у родных
- Ранее обнаруженные неонкологические болезни молочных желез
- Пожилой возраст
- Не было беременности и (или) родов
- Слишком маленький (менее года) период кормления ребенка грудным молоком
- Роды в позднем возрасте (старше 35 лет)
- Ранние месячные или поздний климакс
- Использование гормональных контрацептивов
- Лишний вес
- Злоупотребление алкоголем и табачными изделиями
- Маленький процент жировой ткани в структуре молочной железы
Количество факторов достаточно велико и все они играют свою роль в возникновении данного онкологического заболевания.
Как избежать
Сразу подчеркнем, что на 100% застраховать себя от онкологии груди невозможно.
Однако можно значительно снизить вероятность заболевания (алкоголь, табак, лишний вес) и реализовать то, к чему женский организм подготовила природа.
Речь здесь, в первую очередь, о родах и грудном вскармливании. Длительная лактация и роды (лучше не одни) в активном возрасте значительно снижают риск рака груди.
Современный мир диктует для девушек определенные модные тенденции, не все из которых безопасны.
Например, загар топлес или экстремальный спорт с периодическими травмами в районе груди несут в себе дополнительную опасность онкологических заболеваний.
Не последнюю роль играют и стрессы, поэтому спокойный образ жизни, правильное питание и умеренная спортивная нагрузка помогут вам оставаться здоровыми долгие годы!
Ассоциация «Здравствуй!» совместно со специалистами-онкологами разработала серию брошюр, из которых пациенты и их близкие могут получить актуальную информацию о современной диагностике и лечении: опухоли головы и шеи, рака почки, рака легкого, рака молочной железы, меланомы, возможностях иммуно-онкологии, а так же о психологической и юридической поддержке. Рекомендации по образу жизни во время лечения. Таргетная терапия при меланоме кожи издание
Источник: https://www.russcpa.ru/patsientam/o-rake/rak-molochnoy-zhelezy/
Наследственный рак молочной железы
Рак молочной железы представляет собой гетерогенную группу опухолей, различающихся по молекулярно-генетическим, иммуногистохимическим и фенотипическим характеристикам. Прогресс молекулярной генетики позволил идентифицировать мутации в генах-супрессорах, приводящие к возникновению наследственного рака молочной железы в 80-95% и рака яичников в 35-60% случаев.
К генам наследственной предрасположенности относятся BRCA1, BRCA2, BLM, CHEK2, Nbs1, ATM, BRIP1, PALB2, RAD51 и др. Частота встречаемости наследственного рака молочной железы по данным различных авторов достигает 20 %.
В отличие от наследственного, при семейном РМЖ, не выявлется мутация в генах наследственной предрасположенности, несмотря на наличие злокачественных опухолей молочной железы и яичников в семье.
На сегодняшний день, насчитывается более тысячи различных мутаций генов BRCA1 и BRCA2, связанных с повышением риска развития рака молочной железы, яичников, предстательной железы, кишки, гортани, кожи, шейки матки и эндометрия.
Частота мутаций в гене BRCA1 составляет 1 на 800 женщин, причем у 85% больных диагноз рак молочной железы выставляется в возрасте до 70 лет.
Более частое наличие этих мутаций ассоциировано с наличием в семейном анамнезе злокачественных опухолей молочной железы иили яичников, молодым возрастом начала заболевания, раком грудной железы у мужчин, а так же первично-множественными опухолями.
Относительный риск рака грудной железы у мужчин возрастает при наличии мутации как в гене BRCA1,2. Так же у носителей мутации в гене BRCA2, отмечается повышение риска рака предстательной железы, особенно у мужчин старше 65 лет.
К косвенным признакам наследственной опухоли молочной железы и яичников относятся:
- несколько случаев опухолей молочной железы и яичника у кровных родственников, особенно в возрасте до 50 лет
- опухоль грудной железы у мужчин в семейном анамнезе
- опухоль яичников в раннем возрасте
- сочетание опухоли молочной железы и яичников у одной пациентки
- опухоли в обеих молочных железах.
Учитывая высокий риск развития опухоли молочной железы и яичников на протяжении жизни у носителей мутаций, при наличии одного из вышеперечисленных признаков, необходимо выполнение молекулярного-генетического анализа, консультация генетика и онколога.
При обнаружении генетического дефекта в BRCA1, BRCA2, вероятность передачи мутаций следующему поколению составляет 50%. Что касается мер профилактики рака молочной железы и яичников у носителей герминальных мутаций, то они включают:
- ежемесячное самообследование
- осмотр онколога-маммолога и онколога-гинеколога дважды в год
- ежегодную цифровую маммографию с 35 лет
- магнитно-резонансную томографию молочных желез с контрастированием с возраста 25 лет
- УЗИ органов малого таза вагинальным датчиком 2 раза в год
- анализ онкомаркера СА-125 дважды в год.
- К более радикальным, но надежным и широко применяемым у половины носителей подобных мутаций в США и Канаде, превентивным мерам относится хирургическая профилактика, а именно, подкожное удаление молочных желез с реконструктивно-восстановительной операций и лапароскопическое сальпингоофорэктомия, снижающие заболеваемость наследственным раком молочной железы и яичников на 95-100%.
- Билатеральная подкожная мастэктомия с сохранением соска и ареолы, с реконструкцией молочных желез собственными тканями и эндопротезами
Источник: https://bit-sava.ru/nasledstvennyj-rak-molochnoj-zhelezy/
Наследственная форма рака молочной железы. особенности лечения и профилактики
Конференция завершена Эта статья набрала 0 голосов У данной статьи нет дипломов
Рак молочной железы является одним из самых распространённых онкологических заболеваний среди женщин. За последние десять лет, в период с 2005-2015гг., уровень заболеваемости данной онкопатологией вырос на 25.6%.Так, абсолютное число впервые в жизни установленных диагнозов рака молочной железы в России на 2005 г. составил 49548, а на 2015г.- 66621. [1]
Диаграмма 1. Абсолютное число впервые выявленных в жизни установленных диагнозов рака молочной железы
Из них, порядка 5- 10% больных страдают наследственной формой данного заболевания. [2]
В 1994 г. Был открыт первый ген, ассоциированный с наследственной формой рака молочной железы- BRCA1 (Breast Cancer 1), а в 1995г. – второй ген, BRCA2. Имеются и другие гены, такие как CHEK2, NBS1, которые так же ассоциируются с раком молочной железы, но их встречаемость у «случайных» больных данной онкопатологией крайне низка (таб.
№2). К настоящему времени получена существенная информация о структуре и функции генов BRCA1и BRCA2. В частности, установлено, что они участвуют в контроле целостности генома.
Потеря такой роли вследствие инактивации гена может быть ключевым событием, приводящим к хромосомной нестабильности и злокачественной трансформации клетки [2]
BRCA1, BRCA2 участвуют не только в возникновении рака молочной железы, но и возникновении рака яичников, желудка и других локализаций. Наличие данных генов у женщины не говорит о неминуемой болезни, но относят ее в группу повышенного риска по развитию онкопатологии молочной железы.
Вероятность возникновения онкологического заболевания у таких женщин более 90%, что требует более тщательного наблюдения, проведения периодических медицинских осмотров с полным комплексом лабораторно-инструментальных исследований, а также принятие мер по первичной профилактике.
Здоровым носительницам мутаций необходимо выполнять МРТ молочных желез с 25-30 лет 1 раз в полгода, маммографию с 25 лет, 1 раз в 6 месяцев, УЗИ яичников с 35 лет, 1 раз в год, а так же ряда хирургических манипуляций, таких как профилактическая подкожная мастэктомия, установка имплантов (после 30-35 лет), профилактическая овариэктомия (после 40-50 лет). [4]
Таблица 2.
Частота встречаемости генетических мутаций у здоровых носительниц, больных наследственной формы и спорадических случаев рака молочной железы
| Ген | Основные мутации | Встречаемость у здоровых людей | Встречаемость у больных РМЖ с клиническими признаками наследственного рака | Встречаемость у «случайных» больных РМЖ |
| BRCA1 |
|
~ 0,1 % | ~10% | 2-4% |
| CHEK2 | 100delC | < 1% | `~5% |
Источник: https://sibac.info/studconf/science/xxxviii/97338
Наследственный рак молочной железы
Рак груди – это злокачественное образование, которое может развиваться как в одной, так и в обеих молочных железах. На сегодняшний день считается, что наследственный рак молочной железы связан с генами BRCA1 и BRCA2.
Зачастую патологии генов, которые отвечают за это онкологическое заболевание, диагностируют у молоденьких женщин, не достигших 40 лет. Эти гены проводят регулировку полноценного разрастания клеток молочных желез и снижают возможность появления в них раковых образований. Но при имеющейся патологии в этих генах становится выше риска РМЖ.
Патология генов BRCA1 и BRCA2, по статистике, составляет около 10% всех случаев заболевания.
Наследственные причины рака груди
Первый раз аномальные гены определили в процессе изучения семей, в которых молодые женщины уже имели рак груди. Высокая вероятность того, что аномальные гены, провоцирующие РМЖ, передаются наследственно, бывает по таким причинам:
- Имеются прямые родственники женского пола по линии одного из родителей, у которых диагностировали рак груди в возрасте, не достигнув пятидесяти лет.
- В семье имеются женщины, которые на сейчас больны РМЖ.
- У прямых родственников было заболевание рака обоих молочных желез.
- В семье был диагностирован РМЖ у представителя мужского пола.
Какие бывают наследственные формы рака молочной железы?
Существуют такие наследственные формы РМЖ:
- Дуктальная, при которой клетки рака дислоцируются только в молочных протоках железы и не переходят на ткани, которые ее окружают. Такой наследственный рак зачастую поддается лечению.
- Лобулярная, которая начинается, поражая дольки молочной железы.
- Инфильтративная – когда клетки ракового образования начинают выходить за пределы молочных протоков.
- Воспалительная, которой характерны признаки проходящего воспалительного процессе: краснота и отек груди, при пальпации она горячая.
- Болезнь Пэджета, которая характеризуется появляющейся на соске сыпи, похожей на экзему.
- Тубулярная — когда онкологические клетки формой похожи на трубочку.
- Слизистая — начинающаяся из молочных протоков. Клетки богаты на содержание слизи.
- Мозговая – когда опухолевое образование напоминает ткань мозга.
- Папиллярная, при которой онкологические клетки похожи на ворсинки.
Многие ошибаются думая, что наследственный рак груди протекает более агрессивно, чем приобретенный. Но исследования доказали, что РМЖ, спровоцированный наследственным фактором, наоборот, менее агрессивен.
Как часто встречается наследственный РМЖ и кто в группе риска?
Если у кого-либо из вашей семьи были обнаружены аномальные клетки, провоцирующие развитие рака груди, это не значит, что вам заболевание достанется наследственно. Предположим, что у вашей мамы или папы присутствуют аномальные гены BRCA1 или BRCA2. Риск унаследовать их будет примерно 50%. А ваши дети рискуют унаследовать такие гены с вероятностью в 25%.
У представительниц женского пола, имеющих аномальные гены, вероятность развития РМЖ в старости очень высокая.
Но не обращая внимания на высокие риски нужно знать, что РМЖ появляется не у каждого, кто имеет наследственные склонности.
Все зависит от того, какой человек ведет образ жизни, какая вокруг него окружающая среда, как другие гены проводят защиту организма от раковых образований и т.д.
Как на сегодняшний день определяется наследственный рак молочной железы?
Первым делом правильнее будет обратиться за консультацией к врачу-генетику.
Онкогенетика достигла такого уровня, когда стало очень легко проводить профилактику и раннюю диагностику рака молочной железы, а также сформировывать новые способы скрининга РМЖ, в состав которых входит генотипирование.
Для проведений консультаций больных, находящихся в группе риска развития РМЖ, предпочтительным является генетический анализ генов BRCA1/2, TP53, CHEK2.
Другой вариант исследования — генетический тест слюны на наличие наследственного рак груди.
В ряде случаев, даже отрицательный результат теста (отсутствие аномалии гена), не значит, что отсутствует наследственная склонность к онкологии.
Поэтому, когда получены результаты теста, женщину консультирует врач-генетик, который, если возникает такая необходимость, определяет дополнительные меры наблюдения пациентки.
Что такое генетический анализ на РМЖ?
Генетический анализ на рак груди помогает представительницам женского пола узнать, имеют ли они наследственные аномальные гены, повышающие вероятность появления РМЖ.
Анализ проводят, чтобы найти изменения в генах, напрямую связанных с этим онкологическим заболеванием (BRCA1 и BRCA2).
Изменения в этих генах диагностируются редко, но, если они находятся, у женщины растут шансы столкнуться с раком.
Что делать, если анализы подтвердили предрасположенность к наследственному раку?
Если генетический анализ показал наличие аномальных генов, повышающих вероятность появления рака МЖ, рекомендовано постоянно контролировать свое состояние. Для этого подойдет исследование при помощи МРТ.
Также, рекомендуется проходить УЗИ молочных желез и сдавать кровь на онкомаркеры, отвечающие за наличие РМЖ. Если специалисты разрешат, в целях профилактики онкологии, можно принимать медицинский препарат “Тамоксифен”.
Необходимо вести здоровый образ жизни: правильно питаться, заниматься спортом, вести контроль веса и отказаться от вредных привычек (сигареты и спиртные напитки).
Женщинам, у которых определили наследственную склонность к раку груди, необходимо избегать факторов, которые увеличивают риск заболевания:
- имеются ли доброкачественные изменения в молочных железах (мастопатия);
- очень рано или наоборот, поздно началась менструация;
- до 35 лет женщина не рожала, или последний ребенок рожден после этого возраста;
- лечение гормонами в период после менструации;
- наличие вредных для организма привычек, таких как курение и употребление алкогольных напитков в большом количестве;
- лишний вес, сахарный диабет, болезни печени и щитовидки;
- недостаточность витамина D, необходимого для полноценного функционирования организма;
- ионизирующая радиация.
Все эти факторы оказывают влияние на смену гормонального фона и способствуют повышению вероятности появления рака груди у женщин, имеющих наследственную склонность к болезни, и даже у тех, кто ее не имеет.
В чем заключается тактика наблюдения здоровых носителей наследственных мутаций?
Какова будет тактика наблюдения здорового носителя наследственной мутации определяется сугубо индивидуально, специалистом и пациентом. Проинформировать кровных родных о подтверждении имеющейся наследственной аномалии генов, отвечающей за РМЖ, и имеющемся у них наследственном риске, должен в обязательном порядке сам пациент.
Процедуры, способствующие снижению онкологического риска, подразделяют на несколько групп:
- наблюдение (скрининг);
- хирургия в профилактических целях;
- лечение лекарственными препаратами.
Наиболее часто используемой является тактика наблюдения. Снизить вероятность развития и повысить шансы раннего диагностирования рака груди можно проходя каждый год клиническое обследование, а также МРТ или маммографию молочных желез. Такая тактика помогает существенно снизить вероятность появления РМЖ, но зависима от того, соблюдает ли человек рекомендации, которые были даны специалистами.
Рекомендации женщинам-носительницам генов с мутацией
Необходимо с умом подходить к планированию беременности и рождения ребенка. В целях профилактики рекомендуют не затягивать с беременностью, а также, если это возможно, не принимать гормональные препараты, отдав предпочтение контрацептивам барьерного типа.
Женщинам, имеющим аномальные гены BRCA1 или BRCA2, можно сделать операцию по удалению молочной железы (мастэктомию). Но прежде, чем пойти на этот шаг, необходимо хорошо подумать, взвесив все за и против.
Выводы
Если имеется наследственная предрасположенность к появлению РМЖ, не стоит паниковать. Далеко не всегда это означает, что наследственный рак молочной железы у вас проявится. Чтобы максимально избежать этого заболевания, носителям аномальных генов рекомендуется проводить профилактику заболевания и регулярно консультироваться с врачом-генетиком.
Источник: https://orake.info/nasledstvennyj-rak-molochnoj-zhelezy/
Наследственный рак молочной железы: особенности лечения
Не более 10% от всех карцином в груди. Наследственный рак молочной железы возникает у женщин, имеющих генетические мутации: злокачественную опухоль можно предупредить, используя методы превентивной хирургии.
Дефекты в генах – это мина замедленного действия
Наследственный рак молочной железы
Возможности
современной высокотехнологичной медицины позволяют выявить предрасположенность
к онкологии задолго до появления злокачественной опухоли. С помощью
ДНК-диагностики можно обнаружить генные дефекты, указывающие на высокий риск
появления злокачественной опухоли. Наследственный рак молочной железы – это:
- Выявленные
мутации генов BRCA (повышают риск рака в груди в 90 раз); - Наличие
в семье случаев рака груди у близких и кровных родственников; - Семейная
предрасположенность по множественной онкологии разных органов.
Полученные по наследству генные дефекты,
как дамоклов меч, все время угрожают женщине возникновением раковой опухоли:
при наличии внешне крепкого здоровья, внутри имеется генетически
запрограммированный часовой механизм, отсчитывающий обратный отсчет. В какой-то
момент происходит взрыв генетической мины, и – для раковых клеток открывается
возможность для роста и развития.
Наследственный
рак молочной железы – это следующие особенности:
- Возникновение
злокачественной опухоли в молодом возрасте (до 35 лет); - Наличие
2-х и более вариантов онкологии, возникающих синхронно или последовательно; - Сопутствующие
РМЖ опухоли в яичниках, матке, толстом кишечнике и поджелудочной железе; - Семейные
синдромы множественных болезней, среди которых часто у родственниц-женщин выявляется
рак груди (синдромы Линча, Ли-Фраумени, Ковдена); - Наличие
родственников-мужчин, страдающих раком молочной железы и злокачественной опухолью
простаты.
Каждой женщине желательно бы знать свою
родословную: чем болели мама и бабушки, были ли случаи онкологии, особенно
связанные с детородными органами. К сожалению, значительная часть пациенток не
владеет этой информацией (или знает приблизительно и расплывчато).
Если
в семье есть хотя бы 1 эпизод рака груди (и уж тем более, если 2 и более), то
необходимо провести обследование, чтобы выявить наличие мутации генов BRCA. Обнаружив проблему, надо постоянно следить за
грудью, выполняя следующие рекомендации:
- Самообследование
молочных желез с 18-летнего возраста; - Обязательные
визиты к доктору с 25 лет с проведением УЗИ, не менее 1 раза в 2 года; - Маммография
и МРТ груди с 30-летнего возраста.
Любой молодой женщине крайне сложно
поверить в то, что такое может случиться. Особенно в 25-30 лет, когда кажется,
что вся жизнь впереди, и рак – это что-то нереально-невозможное. Но именно в
этот момент «внутриклеточная генетическая бомба» может взорваться, разрушив мечты
и планы на будущее.
Особенности лечения
Лечебная
тактика при обнаружении наследственно обусловленной опухоли в груди зависит от
следующих факторов:
- Возраста;
- Выполнения
детородной функции; - Наличия
общих и сопутствующих болезней; - Морфологии
и молекулярного типа опухоли; - Стадии
рака груди.
Обнаружив
наследственный рак молочной железы, важно реально понимать и оценивать ситуацию.
Опасность для жизни велика, и не должно быть даже мыслей об органосохранении.
Причем удалять надо не только пораженную опухолью железу, но и вторую здоровую:
оставив даже небольшую часть железистой ткани с противоположной стороны, можно
получить второй эпизод рака груди.
Важный момент диагностики и лечения – оценка
состояния детородных органов (особенно внимательным нужно быть в отношении
яичников, в которых риск возникновения рака возрастает до 50% при наличии мутаций
генов BRCA).
Лечить наследственный рак молочной
железы надо с учетом очень высокого риска синхронного, метахронного и
множественного рака, как в груди, так и в других органах (яичники, кишечник,
матка, поджелудочная железа).
Наследственный рак молочной железы: как предупредить опухоль
Единственная реально действующая профилактика наследственной злокачественной опухоли в груди – полное удаление железистой ткани до возникновения раковой опухоли.
Но это возможно в тех случаях, когда реализована детородная функция, поэтому каждой женщине с выявленной мутацией генов BRCA надо понимать – откладывая рождение ребенка на период «после 30», она рискует никогда не осуществить мечту о материнстве.
В некоторых ситуациях желательно проводить хирургическое удаление яичников с профилактической целью.
Нет, этого не может быть. Наследственный рак молочной железы, выявленный в 30-35 лет, кажется абсолютно нереальной ситуацией. Но это 10% всех случаев онкологии в груди (каждая 10-ая женщина с выявленной злокачественной опухолью в молочных железах).
Запись опубликована в рубрике Онкология с метками болезни, карцинома, онкология, опухоль, причины, рак. Добавьте в закладки постоянную ссылку.
Источник: https://parashistay.ru/nasledstvennyj-rak-molochnoj-zhelezy-osobennosti-lecheniya.html
Выявление риска наследственного рака молочной железы и рака яичников
Рак молочной железы и рак яичников — тема, волнующая многих женщин. Это связано с тем, что рак молочной железы — самое распространенное онкологическое заболевание среди женщин. При продолжительности жизни до 80 лет риск заболеть раком молочной железы составляет 12,5%, то есть им заболевает каждая восьмая женщина.
Приблизительно 10% от общего количества заболеваний раком молочной железы наследственные и связаны с определенными генами. Нормальное функционирование генов BRCA1 и BRCA2 препятствует развитию рака молочной железы и рака яичников. Если в одной из копий генов происходит «поломка» (мутация), сильно возрастает вероятность развития рака молочной железы (до 85%).
Рак яичников является первым по смертности среди гинекологических злокачественных заболеваний.
Его особенность заключается в том, что, несмотря на новейшие диагностические возможности, до сих пор 85% женщин с раком яичников обращается к онкогинекологу уже на 3-й и 4-й стадиях, когда шансы на излечение даже с самыми прогрессивными хирургическими техниками и новейшими схемами химиотерапии остаются не очень высокими.
При наличии мутации гена BRCA1, например, риск заболеть раком яичников составляет 54%, а риск умереть от этого заболевания у каждого здорового носителя этой мутации – около 20%.
Ген, ответственный за возникновение рака молочных желез и яичников, может передаваться как от матери, так и от отца. Если этот ген присутствует у кого-то из одного родителей, то риск его наследования составляет 50%.
Если ген передался по наследству, то риск развития рака зависит от специфичности гена, его проявления в семейном анамнезе, а также от индивидуальных особенностей организма.
Риск развития рака молочной железы в таких семьях колеблется в пределах от 40 до 80%, а рака яичников – от 25 до 54%.
- Следует помнить, что рак молочных желез и яичников, возникший в результате генетической предрасположенности, проявляется и лечится точно так же, как онкологические заболевания, возникающие у неносителей мутаций, но чаще поражает более молодых женщин.
- Многие женщины, родственницы которых больны раком молочной железы или раком яичников, хотят знать, повышен ли у них риск развития данных заболеваний, чтобы по возможности предотвратить возникновение опухоли.
- Сдав кровь на исследование, Вы можете определить, унаследована ли Вами предрасположенность к возникновению рака молочной железы и рака яичников, связанная с генами BRCA1 и BRCA2.
- Показания для проведения исследования генетической предрасположенности к возникновению рака молочной железы и рака яичников:
- наличие двух или более родственников, имеющих рак молочной железы;
- выявление рака молочной железы в возрасте до 45 лет;
- двусторонний или мультифокальный рак молочной железы;
- заболевание раком яичников;
- наличие даже одного родственника с раком яичников или раком молочной железы, который был диагностирован до 40-летнего возраста;
- рак грудной железы у родственника-мужчины;
- если раком молочной железы страдает мать, сестра или дочь;
- если у многих поколений в семье был рак молочной железы или яичников;
- родственницы, страдающие раком молочной железы в относительно молодом возрасте (моложе 50 лет);
- родственницы, страдающие раком обеих молочных желез.
Информация о наследственной предрасположенности к раку груди и/или яичников в комплексе с гинекологическим и маммологическим обследованием поможет врачам определить индивидуальную профилактическую и лечебную тактику.
Цели генетического исследования:
- оценка риска возникновения наследственного рака молочной железы и рака яичников;
- разработка оптимальной тактики наблюдения пациенток с повышенным риском, составление плана лечения рака молочной железы и рекомендаций для проведения профилактических операций, значительно снижающих риск возникновения рака яичников в будущем.
Что делать при выявлении мутации генов BRCA1, BRCA2
Если у вас есть родственники с этой генетической аномалией, генетическое исследование имеет неоспоримые преимущества:
- Если мутации генов не обнаружены, врач с большой вероятностью может сказать, что у вас такой же низкий риск развития рака молочной железы или рака яичников, как и у остальных женщин.
- Если результаты генетического тестирования положительные, то тщательный контроль за состоянием молочной железы и яичников может помочь выявить рак на ранних стадиях, когда он еще излечим. Для этого используются принципиально иные протоколы ранней диагностики, чем в обычных случаях, скрининг начинается на 5-10 лет раньше.
- Вам могут рекомендовать определенные препараты для профилактики развития рака груди, например, тамоксифен или гормональные препараты.
- Вам могут предложить профилактическое оперативное вмешательство (удаление молочной железы, яичников, маточных труб или всех этих органов).
- Если у вас обнаружен рак, генетическая характеристика может дать больше информации для выбора наиболее оптимального и специфичного метода лечения.
- Наконец, если вы знаете, что являетесь носителем мутации гена рака яичников и молочной железы, вы можете изменить прежний образ жизни.
Главными целями диагностики наследственных форм рака молочной железы и рака яичников являются не только выявление носительства мутаций в генах, но и определение наиболее оптимальной, индивидуальной тактики дальнейшего скрининга и профилактики возникновения этих серьезных заболеваний.
Источник: https://www.emcmos.ru/articles/vyyavlenie-riska-nasledstvennogo-raka-molochnoy-zhelezy-i-raka-yaichnikov
Наследственный рак молочной железы: причины заболевания, основные симптомы, лечение и профилактика
Злокачественное новообразование в молочной железе, возникающее на фоне генетической мутации и передающееся по наследству. В отличие от спорадической неоплазии, болезнь проявляется рано, часто сочетается с опухолями в других органах, а также характеризуется двухсторонним поражением.
Патология проявляется болями в молочной железе во время менструации, наличием узла в молочной железе, выделениями из соска, увеличенными подмышечными лимфоузлами. Чтобы установить диагноз, врач анализирует клиническую картину, изучаем семейный анамнез, проводит физикальный осмотр и направляет пациента на дополнительные обследования.
В целях диагностики выполняется маммография, ультразвуковое исследование, дуктография и магнитно-резонансная томография. Терапевтическая тактика определяется в зависимости от стадии онкологического процесса.
Обычно, практикуется применение стандартных схем лечения, правда, в последнее время медики используют специальные лечебные программы, учитывающие чувствительность наследственного злокачественного новообразования и различные генетические аномалии.
Причины наследственного рака молочной железы
Болезнь развивается на фоне мутации генов BRCA1 и BRCA2. Также дефекты в названых генах могут привести к раку яичников. Отмечается связь между наследственным раком молочной железы и другими генетическими аномалиями.
К факторам риска относят: раннее начало менструации, поздний климакс, продолжительную терапию гормональными препаратами, отсутствие гестации и родов, лишний вес, сахарный диабет, гипертонию, патологии женской репродуктивной системы, доброкачественные пролиферативные изменения тканей молочных желез, а также пагубные привычки (табакокурение, употребление спиртных напитков).
Симптомы наследственного рака молочной железы
На начальных этапах, новообразование имеет латентное течение. Заболевание начинается проявляться болезненными ощущениями в молочной железе и интенсивными болями при менструации. В большинстве случаев онкологический процесс выявляют до появления всех клинических признаков.
По мере прогрессирования патологии наблюдаются: увеличение подмышечных лимфатических узлов, выделения из соска и морщинистость кожного покрова в проекции опухоли. У некоторых пациентов развивается язвенное поражение кожи.
Если новообразование пустило метастазы, симптоматика выражается дисфункциями других органов и систем, расстройством аппетита, снижением массы тела и гипертермией.
Диагностика наследственного рака молочной железы
Чтобы установить диагноз, врач анализирует клиническую картину, изучает семейный анамнез, проводит физикальный осмотр и направляет пациента на дополнительные обследования.
Как правило, выполняются маммография, ультразвуковое исследование, дуктография и магнитно-резонансная томография.
Если медики подозревают, что опухоль пустила метастазы, они также назначают обследования печени, головного мозга, скелета и грудной клетки. Диагностикой занимается маммолог-онколог.
Лечение наследственного рака молочной железы
Терапевтическая тактика определяется в зависимости от стадии онкологического процесса.
Обычно, практикуется применение стандартных схем лечения, правда в последнее время медики используют специальные лечебные программы, учитывающие чувствительность наследственного злокачественного новообразования и различные генетические аномалии.
При дефекте BRCA1 больным не назначают таксаны, поскольку они не обладают достаточной эффективностью.
Если заболевание образовалось на фоне мутации BRCA2, назначают цисплатин, который не входит в стандартные схемы лечения онкологического процесса в молочной железе, однако успешно применяется в терапии новообразований в других органах. Чтобы снизить вероятность рецидива, выполняется радикальная мастэктомия, вместо органосохраняющего оперативного вмешательства.
Профилактика наследственного рака молочной железы
Специфические методы профилактики не разработаны. Женщинам, входящим в группу риска, рекомендовано регулярно проводить самообследования и посещать консультации маммолога.
Также необходимо отказаться от пагубных привычек, придерживаться принципов правильного питания и вести здоровый образ жизни.
Если существует высокая вероятность образования злокачественных опухолей, выполняется профилактическая двусторонняя мастэктомия.
Источник: https://www.obozrevatel.com/health/bolezni/nasledstvennyij-rak-molochnoj-zhelezyi.htm
Наследственный рак молочной железы и яичников
Онкологическое отделение (генетики) РНПЦ онкологии и медицинской радиологии им. Н.Н. Александрова проводит молекулярно-генетические исследования для выявления мутаций в генах наследственной предрасположенности к развитию рака молочной железы и яичников:
- молекулярно-генетический анализ мутаций в генах BRCA1 и BRCA2 методом ПЦР;
- молекулярно-генетическое исследование генов BRCA1 и BRCA2 методом секвенирования.
Рак – это распространенное генетическое заболевание, ключевую роль в развитии которого играет повреждение ДНК клетки.
Особой разновидностью онкологических заболеваний являются наследственные формы рака (наследственные опухолевые синдромы), которые характеризуются передачей из поколения в поколение предрасположенности к развитию того или иного вида злокачественной опухоли.
Это связано с наследованием мутантного или «ракового» гена. У лиц, имеющих такое генетическое повреждение, значительно увеличен риск возникновения рака.
Однако, важно иметь в виду, что примерно 30% пациентов с выявленными мутациями могут не иметь семейной истории, так как эти изменения являются мутациями de novo – впервые возникшими.
Наследственный «синдром рака молочной железы/рака яичников» (РМЖ/РЯ)
Наследственный «синдром рака молочной железы/рака яичников» (РМЖ/РЯ) является самой частой разновидностью семейных опухолевых синдромов. На его долю приходится до 5-7% всех случаев рака молочной железы и, как минимум, 15-20% всех случаев рака яичников также можно объяснить наличием генетического дефекта.
Какие гены подвержены мутациям?
Основная часть случаев наследственного «синдрома рака молочной железы/рака яичников» вызвана мутациями в генах BRCA1 (Breast Cancer 1) и BRCA2 (Breast Cancer 2). Эти гены играют ключевую роль в восстановлении поврежденной ДНК, защищая клетку от воздействия канцерогенных факторов внешней среды.
Мутации в генах связаны с повышенным риском возникновения рака молочной железы и рака яичников у женщин. Мужчины с наличием данной мутации также имеют высокий риск развития рака молочной железы и рака предстательной железы. Имеются данные и о повышенном риске возникновения опухолей желудка, поджелудочной железы, органов головы и шеи.
Какова вероятность передачи мутации потомству?
Мутации в генах наследственной предрасположенности могут быть унаследованы как от матери, так и от отца. Эти мутации передаются и мальчикам и девочкам. Вероятность передачи «раковой» мутации составляет 50%, т.е. только в половине случаев Вы можете получить генетический дефект от родителей или передать его детям.
Кому необходимо проводить генетический анализ?
Проведение генетического анализа обязательно для всех пациентов со злокачественной патологией молочных желез, у которых имеются косвенные клинические характеристики семейной формы рака:
- в семье (у ближайших родственников) есть хотя бы еще один случай онкологического заболевания;
- опухоль появилась в раннем возрасте (до 45 лет);
- имеются множественные формы опухолей;
- в семье есть хотя бы еще один случай рака молочной железы у мужчин.
При установлении наследственного характера заболевания у онкологических пациентов может измениться тактика лечения, в частности, объём операции и/или характер назначаемой противоопухолевой терапии.
Когда рекомендуется проведение генетического анализа
- Проведение генетического анализа показано всем пациенткам со злокачественным поражением яичников, поскольку при данном заболевании отсутствуют косвенные клинические характеристики семейной формы рака.
- Проведение генетического анализа рекомендовано, если Вы имеете близкого родственника, у которого диагностирован рак молочной железы, рак яичников, опухоли поджелудочной железы, рак желудка, рак предстательной железы, либо другие онкологические заболевания, возникшие в возрасте до 45 лет.
- Проведение генетического анализа необходимо, если в Вашей семье у двух или более родственников были диагностированы онкологические заболевания.
- Проведение генетического анализа крайне важно здоровым родственникам пациентов, у которых выявлена «раковая» мутация.
Это позволяет ответить на вопрос, передали ли родители потомству гены с опасными мутациями.
- Проведение генетического анализа вполне обосновано у совершенно здоровых людей, у которых в семье не было случаев злокачественных новообразований — случайное выявление мутаций вполне вероятно.
Своевременное выявление наследственных мутаций у здоровых людей может помощь им принять важные решения, касающиеся сохранения здоровья (выбор профессии, гормональные и репродуктивные факторы, более регулярные обследования, превентивные меры).
Когда проводится генетический анализ?
Учитывая, что генетическая информация не изменяется на протяжении всей жизни, анализ на наличие мутаций в генах наследственной предрасположенности выполняется только один раз!
Тестирование можно проводить в любом возрасте, но, обычно, не ранее 18 лет.
Что делать здоровым носителям мутаций?
В случае подтверждения наличия мутации необходимо обратиться к врачу-онкологу и регулярно проходить необходимые в этом случае обследования:
- самообследование молочных желез (с 18 лет, ежемесячно);
- обследование молочных желез у маммолога (с 25 лет, 1 раз в 6 мес.);
- магнитно-резонансная томография молочных желез (с 25-30 лет, 1 раз в 12 мес.);
- маммографическое исследование (с 25 лет, 1 раз в 6-12 мес.);
- трансвагинальное ультразвуковое исследование (с 35 лет, 1 раз в 6 мес.);
- определение уровня маркера СА-125 (с 35 лет, 1 раз в 6 мес.).
Что является материалом для исследования, и какими методами проводится тестирование?
- Для проведения молекулярно-генетического анализа необходимо сдать кровь из вены в объеме 1-2 мл в пробирку с ЭДТА (вакутайнер с сиреневой крышкой).
- Для выявления мутаций в генах наследственной предрасположенности используются методы полимеразной цепной реакции (ПЦР) и секвенирования.
Важно помнить!
Выявление мутаций в генах наследственной предрасположенности у здоровых женщин – это не установление диагноза рака. Это предупреждение женщины о риске развития заболевания в течение жизни, который возрастает до 60-90%.
Тестирование уже известных мутаций в генах BRCA1 и BRCA2 не исключает наличие более редких генетических изменений. Для их выявления используется метод молекулярного секвенирования.
У мужчин с наследственными мутациями также существует риск развития злокачественных новообразований (рака молочной железы, предстательной железы, желудка, поджелудочной железы), поэтому они нуждаются в консультации медицинского генетика и врача-онколога.
Онкологическое отделение (генетики) РНПЦ онкологии и медицинской радиологии им. Н.Н. Александрова проводит молекулярно-генетические исследования для выявления мутаций в генах наследственной предрасположенности к развитию рака молочной железы и яичников:
- молекулярно-генетический анализ мутаций в генах BRCA1 и BRCA2 методом ПЦР;
- молекулярно-генетическое исследование генов BRCA1 и BRCA2 методом секвенирования.
Источник: https://omr.by/news/stati/nasledstvennyj-rak-molochnoj-zhelezy-i-yaichnikov