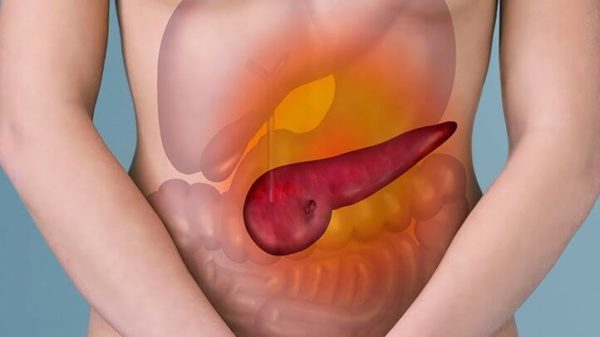
Впервые термин алкогольный панкреатит был применен британским медиком Томасом Уиллисом, который наблюдал за беспечно прожигающим свою жизнь молодым человеком, погибшим от сахарного диабета и истощения. Вскрытие выявило многочисленные камни в поджелудочной железе.
С тех пор кальцифицирующий панкреатит, составляющий 80% случаев всех хронических форм заболеваний поджелудочной железы, связывают со злостным употреблением алкоголя. Хронический алкогольный панкреатит довольно часто встречается в странах с достаточно развитой социальной и экономикой сферой. Например, в Германии, от хронического кальцифицирующего панкреатита страдает около 3% населения.
Этиология
Несмотря на то, что злоупотребление спиртосодержащими напитками считается основной причиной развития хронического панкреатита, до конца механизм его патологического воздействия на крупнейшую железу человеческого организма недостаточно изучено.
Медицинские эксперты не приходят к единому мнению в определении хронической этиологии порогового количества алкоголя, превышение которого приводит к структурным и функциональным нарушениям поджелудочной железы.
Однако, как и при алкогольном поражении печени всё зависит от индивидуальных физиологических особенностей и чувствительности организма человека.
Интересно, что в экономически развитых странах, таких как, США, Япония и Германия, приём суточной дозы алкоголя более 150 граммов на протяжении 5-15 лет отмечается у 65% пациентов с хроническим панкреатитом.
Очень часто морфологические изменения у людей, злоупотребляющих алкоголем без явных признаков хронической патологии, определяются на этапе аутопсии в поджелудочной железе. Патологоанатомы выявляют образование белковых пробок или камней в панкреатических протоках.
Объясняется это тем, что панкреатический сок у алкоголика секретируется с низкой концентрацией бикорбонатов и с одновременным снижением белка литостатина.
Недостаток этого органического вещества как важнейшего стабилизатора кальция в организме приводит к образованию камней в поджелудочной железе.
Боль в поджелудочной железе после алкоголя
Клиническая картина
Наиболее часто симптомы панкреатита у мужчин при алкоголизме встречается в возрасте 30-40 лет. Кроме того, у таких пациентов определяется превышение уровня суточного потребления белка и жира.
Ведущим клиническим признаком алкогольного панкреатита является абдоминальный болевой синдром, зависящий от локации поражения в поджелудочной железе.
Интенсивность болевых ощущений обусловлена давлением панкреатической жидкости.
Особенности болевого синдрома при алкогольном ассоциированном панкреатите:
- Абдоминальные боли после алкоголя проявляются спустя 3-24 часа после последнего принятия спиртного.
- Не каждый приём спиртосодержащих напитков может спровоцировать болевой синдром.
- Длительное обострение хронического панкреатита наступает после сильного запоя.
- У некоторых пациентов полностью отсутствуют болевые жалобы, однако, присутствует экзокринная и/или эндокринная недостаточность, например, сахарный диабет.
Также на болевой процесс влияют прочие расстройства моторики желудочно-кишечного тракта: - Голодные и ночные боли могут возникать при язвенном поражении желудка.
- Поражение хвоста поджелудочной железы сопровождается болью по типу левосторонней почечной колики.
Строение поджелудочной железы - При вовлечении головки железы человек ощущает болевой дискомфорт в правом подреберье, нередко сопровождающийся желтухой.
- Ощущение тяжести после еды и рвота.
Вслед за абдоминальными болями при алкогольном поражении поджелудочной железы, наступают диспепсические расстройства толстого кишечника – функциональная диарея или запор, метеоризм, вздутие живота, отрыжка, тошнота, потеря аппетита, эпизодическая рвота и так далее.
//www.youtube.com/watch?v=yrdYMOnHvN8
Симптомы и лечение алкогольного панкреатита нередко сопровождается сахарным диабетом. Толерантность к глюкозе можно определить еще на ранней стадии, когда возникает острый панкреатит.
Нередко пациентам проводят лечение по поводу именно сахарного диабета, отводя симптоматические признаки панкреатита на второй план, что является грубейшей ошибкой.
Поэтому очень важно диагностировать алкогольный панкреатит как можно раньше.
Дифференциальная диагностика
Даже при отсутствии достоверных клинических симптомов необходимо провести качественное диагностическое обследование.
Рекомендуются следующие диагностические алгоритмы:
- Обзорная рентгенография прямой и боковой поверхности брюшной полости, позволяющей с большой долей вероятности выявить наличие кальцинатов.
- Релаксационная дуоденография определит степень давления на антральную область и двенадцатиперстную кишку, сегментарное снижение подвижности органов пищеварительной системы, выявит неровность их контуров.
- Эзофагогастродуоденоскопия поможет определить косвенные признаки хронической патологии поджелудочной железы.
- Увеличение железы, усиление или уменьшение эхогенности и состояние панкреатических протоков определит ультразвуковое исследование поджелудочной.
Чрезмерное злоупотребление алкоголя губительно для поджелудочной железы
Кроме того, не исключается компьютерная и магнитно-резонансная томография, а также «золотой стандарт» для выявления патологии протоковой системы – эндоскопическая ретроградная панкреатохолангиография (ЭРПХГ).
Этот диагностический метод позволяет дифференцировать хронический алкогольный панкреатит с раком поджелудочной железы.
Лабораторные исследования крови и мочи, как правило, в диагностическом определении хронического панкреатита существенного значения не имеют.
Лечение хронического панкреатита
При болевых абдоминальных атаках и диспепсических расстройствах лечение панкреатита медикаментами после интоксикации – это наиболее правильный медицинский подход. Исключая признаки острого живота необходимо разделять острый панкреатит от обострения хронической формы, что не всегда удаётся.
Поэтому клиницисты ведут больного как с острым панкреатитом. Терапевтические задачи при лечении панкреатита – оказание неотложной медицинской помощи (госпитализация), улучшение качества жизни пациента (амбулаторное ведение больного) и профилактика панкреатита.
Основными принципами терапевтического лечения являются:
- Снижение функциональной активности секреторного органа пищеварения – голод и диета.
- Устранение отёчности поджелудочной железы и панкреатической клетчатки.
- Предотвращение ферментной интоксикации.
- Устранение выраженной болевой симптоматики.
Отказ от алкоголя, голод и диета, восстановят секреторные функции поджелудочной железы - Непрерывная аспирация кислого содержимого желудка.
- Восстановление водно-электролитного баланса.
- Предупреждение инфекционных осложнений.
Диетические рекомендации
Какой алкоголь можно при панкреатите? Вне зависимости от формы панкреатического поражения поджелудочной железы, основной диетической рекомендацией является полный отказ от употребления алкоголя. Кроме того, пациенту не рекомендуются следующие «диетические провокаторы»:
- свежие хлебобулочные изделия;
- торты, мороженое и шоколад;
- пироги с мясом, рыбой или грибами;
- бульоны с острыми приправами;
- холодный суп – окрошка;
- газосодержащие напитки – лимонад, квас, шампанское и так далее.
Полезная пища для поджелудочной железы
Из рациона больного полностью исключается соленая, жареная, маринованная, консервированная, копченая и жирная пища. Подобные продукты оказывают стимулирующее действие на секреторные функции поджелудочной железы.
Запрещается к употреблению кисломолочные продукты, наваристый супы и бульоны, крепкий кофе и чай, фруктовые соки, особенно, яблочный, виноградный, сливовый и апельсиновый.
Строгая диета должна соблюдаться человеком на протяжении 6-12 месяцев под наблюдением консультирующего специалиста диетолога.
Дневной рацион больного алкогольным панкреатитом:
- Хорошо проваренные на воде каши – гречневая, манная, рисовая.
- Паровые котлеты из нежирного мяса или рыбы.
- Яичный омлет на пару.
- Не наваристые супы.
- Отварные овощи, запеченные яблоки.
- Травяной чай.
Больному рекомендуется дробное питание маленькими порциями до 5-6 раз в день. Правильное меню с оптимальным количеством животного белка, жиров и углеводов поможет составить врач-диетолог. При алкогольном панкреатите рекомендуется диетический стол № 5 по Певзнеру.
Еда на пару полезна для поджелудочной
Медикаментозное и хирургическое лечение
При стабильном состоянии человека госпитализируют в специализированное медицинское учреждение для оказания лечебно-профилактических мероприятий.
Лечение алкогольного панкреатита может осуществляться как консервативной терапией, так и при помощи оперативного вмешательства по особым медицинским показаниям. Во время терапевтического сеанса пациенту будет предложено строгое голодание в течение 2-3 дней.
Допустимый источник энергии – чистая минеральная вода, которую можно пить в неограниченном количестве.
Отёчность поджелудочной железы устраняется при помощи осмотических диуретиков, например, Маннитола® или Фуросемида®. Уменьшить ферментную интоксикацию, возможно, с помощью ингибиторов протонного насоса, гемостатических препаратов, например, Контрикал®, Сандостатин® и их аналоги.
Препарат Маннитол® снижает отёчность поджелудочной железы
Снижение болевой симптоматики осуществляется при помощи нейролептиков, анальгетиков, спазмолитических и наркотических лекарственных средств. Для предупреждения инфекционных осложнений, например, перипанкреатита или холангита, применяются Цефобид®, Амоксициллин® и прочие фармакологические группы.
Пациенту необходимо готовиться к длительной лечебно-профилактической работе с неукоснительным выполнением всех предписаний лечащего врача.
Внешнесекреторная недостаточность поджелудочной железы лечится в несколько этапов:
- Заместительная дифференцированная терапия ферментными лекарственными препаратами.
- Актуальная терапия, направленная на компенсацию функциональных нарушений поджелудочной железы.
Профилактика панкреатита – отказ от алкоголя - Профилактическая работа, предусматривающая устранение диетических провокаторов.
Такой комплексный подход к лечению хронического обострения алкогольного панкреатита даёт положительный эффект у 80% больных. В противном случае возникает необходимость хирургического лечения.
Прогноз и лечебная профилактика алкогольного панкреатита
При соблюдении диетических и лечебных мероприятий на ранней стадии диагностирования алкогольного панкреатита прогноз относительно благоприятный. Однако при хроническом течении болезни, возможно, осложнение – панкреонекроз, ведущий к гибели человека.
Профилактической мерой будет полный отказ от употребления алкоголя, курения и соблюдения полноценного режима питания с достаточным содержанием органических соединений, а также ежегодный профилактический осмотр у гастроэнтеролога.
Берегите себя и будьте всегда здоровы!
Источник: https://gastrogid.ru/alkogolnyj-pankreatit-simptomy-lechenie/
Панкреатит: симптомы, причины, диагностика и лечение
В древности греки называли панкреатическую или поджелудочную железу «вся из мяса». Ее роль в организме человека очень велика. Она, естественно, участвует в пищеварении, в регуляции энергетического обмена и других важных жизненных процессах. Этот орган помогает переваривать белки, жиры, углеводы. Гормоны поджелудочной железы (инсулин, глюкагон и др.) регулируют уровень глюкозы в крови.
В этой статье вы узнаете о симптомах и лечении панкреатита у взрослых и детей, а также познакомитесь с первыми признаками данной болезни.
Что такое панкреатит?
Панкреатит – это воспаление поджелудочной железы. Болезнь эта может протекать как в острой форме, развиваться бурно, а способна перетекать в хроническуюстадию, т.е. ее течение характеризуется долготой и вялостью. Также могут быть периоды обострения, ремиссии. В международной классификации болезней МКБ-10 данное заболевание имеет код К86.1.
Этиология заболевания
Какие же могут быть причины панкреатита? Перечислим некоторые из них:
- употребление алкоголя;
- употребление жареной и жирной пищи в больших количествах;
- переедание;
- заболевания желчного пузыря, прежде всего – желчнокаменная болезнь;
- заболевание двенадцатиперстной кишки;
- язвенная болезнь;
- операции на желудке и двенадцатиперстной кишке;
- различные травмы;
- назначение препаратов, таких как Фуросемид, а также эстрогенов, антибиотиков, сульфаниламидов;
- инфекции, такие как паротит, вирусный гепатит;
- сужение протоков в поджелудочной железе;
- опухоли;
- кисты;
- нарушение обмена веществ;
- изменение гормонального фона;
- сосудистые заболевания;
- наследственная предрасположенность (наследственный панкреатит);
- паразитические заболевания (аскаридоз и др.);
Причины, вызывающие панкреатит
В 30% случаев у людей не удается установить причину возникновения панкреатита. Однако это является нормой.
По статистике, чаще всего панкреатитом страдают мужчины в стадии обострения болезни. У женщин же, в основном, заболевание протекает в хронической форме. Панкреатит может также возникать при беременности.
В этом случае нужно особое внимание к пациенту. Это связано с тем, что женщине, вынашивающей ребенка, подойдут не все препараты для лечения. Запущенное воспаление панкреатита у детей приводит к желтухе.
Так же люди, игнорировавшие симптомы и, в результате, лечение приступов панкреатита, приобретают различные заболевания, например, сахарный диабет.
Алкогольный панкреатит
Одна из наиболее тяжелых форм заболевания – алкогольный панкреатит (код по МКБ-10 – К86.0).
Данный вид воспаления поджелудочной железы может возникнуть вследствие хронического алкоголизма.
Однако алкогольный панкреатит способен появиться даже после одного приема спиртного или употребления некачественных напитков на фоне жирной пищи с избытком калорий.
Также спровоцировать алкогольный панкреатит может курение.
Следует отметить, что данное заболевание развивается даже при употреблении качественных спиртных напитков.
Однако согласно новейшим исследованиям ученых в области медицины, ни алкоголизм, ни употребление вредной пищи не являются решающими факторами в развитии алкогольного панкреатита. Ученые настаивают, что главную роль здесь играет наследственная предрасположенность к заболеванию.
Существует 2 формы алкогольного панкреатита:
Хронический алкогольный панкреатит может развиться на фоне острого панкреатита. Это может произойти, если больной употреблял спиртное даже в малых дозах (например, 20 граммов в сутки). Однако такая форма алкогольного панкреатита, как правило, появляется у тех людей, кто в течение долгого времени страдает зависимостью от спиртного.
Острый алкогольный панкреатит обычно возникает у взрослых мужчин. В отличие от предыдущей, такая форма заболевания развивается из-за принятия большой дозы спиртного за один раз.
Ситуация усугубляется, если распитие алкоголя сопровождается употреблением жирной пищи и курением.
Острый алкогольный панкреатит является заболеванием, угрожающим не только здоровью, но и жизни пациента.
Симптомы
Как и любое другое заболевание, алкогольный панкреатит всегда сопровождается определенными симптомами. К ним можно отнести:
- Ноющие или острые опоясывающие боли в верхней части живота, отдающие в спину и подреберья. Болевые ощущения уменьшаются, если больной сядет и наклонится вперед. Дискомфорт увеличивается после приема пищи.
- Тошнота и рвотные позывы.
- Высокая температура.
- Диарея. Обильный зловонный стул серого оттенка. В каловых массах могут находиться остатки непереваренной пищи.
Диагностика алкогольного панкреатита
При возникновении этих и других симптомов алкогольного панкреатита необходимо срочно приступить к лечению. Однако вышеперечисленные признаки могут свидетельствовать и о других патологиях. Для того, чтобы правильно поставить диагноз, необходима диагностика. Она включает в себя исследование уровня панкреатических ферментов с помощью таких методов, как:
- ультразвуковое исследование (УЗИ) и компьютерная томография (КТ);
- магниторезонансная томография (МРТ) и эндоскопическая ретроградная панкреатография (ЭРХПГ).
Лечащий врач выберет одну из этих комбинаций.
Лечение алкогольного панкреатита
После того, как был установлен диагноз «алкогольный панкреатит», больному назначается соответствующий курс терапии. Главное условие успешного лечения – полный отказ от спиртных напитков.
Терапия зависит от серьезности заболевания. При тяжелом течении алкогольного панкреатита больному показано лечебное голодание на протяжении нескольких дней. Во всех остальных случаях вводится запрет на курение, а также назначается пятый панкреатический стол.
Последний включает в себя диету, которая предполагает употребление таких продуктов питания и блюд, как:
- сухари из пшеничного хлеба;
- супы на овощных бульонах;
- отварное или приготовленное на пару нежирное мясо: говядина, телятина, кролик, индейка и т.п.
- нежирная отварная рыба;
- молочные продукты с низким содержанием жира;
- белковые омлеты;
- отварные и запеченые овощи;
- запеченые яблоки, компоты;
Помимо этого, при лечении алкогольного панкреатита применяют консервативное лечение. Оно состоит, преимущественно, из приема медикаментов. Также больному показан прием витаминов и различных микроэлементов.
Источник: https://alkogolizma.com/bolezni/pankreatit.html
Алкогольный панкреатит: симптомы и лечение
Одной из форм панкреатита, спровоцированного постоянным употреблением алкоголя, считается алкогольный панкреатит. Этот вид заболевания считается самым опасным по проценту смертности среди пациентов с патологией поджелудочной.
Что такое алкогольный панкреатит подробнее
Реакцией организма на хронический (или однократный обильный) прием спиртных напитков и суррогатов одновременно с жирными блюдами и курением может быть воспаление поджелудочной или алкогольный панкреатит.
Почти половина пациентов с таким диагнозом имеет в итоге смертельный исход, чаще от заболеваний, ассоциированных с алкоголем, а не от самого панкреатита. Часто при смертельном исходе обнаруживаются камни в поджелудочной.
Поэтому кальцифицирующий панкреатит (80% случаев всех форм заболевания) напрямую связывают с повышенным употреблением алкоголя.
Виды алкогольного панкреатита
По форме заболевания алкогольный панкреатит бывает острым и хроническим.
Острое течение характеризуется внезапным началом, яркой симптоматикой. Сами пациенты нуждаются в немедленной госпитализации, так как находятся в тяжелом состоянии. Острый панкреатит возникает чаще всего у молодых мужчин при алкоголизме.
При хроническом панкреатите картина патологии стерта, течение заболевания вялое, патология характеризуется сменяющимися периодами ремиссии и обострения. Лечение обычно проводят в период обострения воспаления поджелудочной. Эта форма патологии может иметь свое развитие, как продолжение острой формы, так и самостоятельное заболевание.
Появление данного заболевания возможно даже при небольшом ежедневном приеме алкоголя (20 г в день). Через несколько лет могут наблюдаться уже первые признаки алкогольного панкреатита. Обычно же причиной становится продолжительный прием большого количества алкоголя.
Этиология и патогенез патологии
Главной причиной болезни является алкоголь, чаще его суррогаты. Процесс зарождения алкогольного панкреатита многообразен. Это связано с воздействием алкоголя на организм человека сразу по нескольким направлениям.
В итоге спазма сфинктера Одди, который был вызван употребляемым алкоголем, развивается застой секрета. Застой ведет к забрасыванию его обратно в поджелудочную, это вызывает вначале раздражение, после – воспаление поджелудочной из-за агрессивных агентов, которые присутствуют в секрете.
При агрессивном влиянии алкоголя на протоки поджелудочной, происходит их атрофия и некроз, позже развивается замещение данных участков на соединительную ткань. Это также ведет к застою ферментативного сока, и как итог – алкогольному панкреатиту.
Способность алкоголя раздражать железистые клетки, которые расположены в оболочке желудка, ведет к гиперсекреции.
Кроме всего вышеперечисленного, повышается вязкость секрета поджелудочной из-за роста в нем содержания литостатина, вещества, которое способствует камнеобразованию.
Алкогольный панкреатит развивается на фоне каждодневного приема 100-120 г спиртных напитков на протяжении порядка 10 лет на фоне алкогольной интоксикации хронического течения. Панкреатит может возникать после однократного обильного употребления спиртных напитков, которое вызвало острый токсический шок и последующее отравление.
Существует версия генетической предрасположенности к появлению алкогольного панкреатита, кроме этого, допускается влияние сочетания таких факторов, как прием спиртных напитков, курение, прием большого объема жирной пищи с малым содержанием белка.
Патогенез алкогольного панкреатита сложен – ферменты активизируются при повреждении клеток и начинают переваривать железу, что способствует некрозу большого количества тканей.
Возникает отек железы, начинается ее увеличение, она провоцирует сдавливание окружающих органов, оболочка поджелудочной растягивается, провоцируя появление сильной боли.
Начинается образование псевдокист, которые заполнены содержимым жидкой консистенции и некротизированными тканями.
В тканях железы начинается процесс фиброза, появившаяся соединительная ткань трансформирует строму и протоки, способствуя застою секрета поджелудочной. Появляются диспепсические явления, здоровая ткань железы замещается соединительной тканью и жиром, итог – развивается сахарный диабет.
Признаки и симптомы алкогольного панкреатита
Специальной симптоматики патология не имеет. Основной признак патологии – болевые ощущения. Они носит опоясывающий характер, характеризуются внезапным началом, их нельзя купировать спазмолитиками и анальгетиками. При наклонах и резких движениях происходит усиление боли. Чаще боли наблюдаются в верхней части живота, иррадиируя в спину, подреберья. Они бывают постоянными ноющими и острыми внезапными. Боль становится острее в положении на спине, снижается сидя и при наклоне вперед. Она может усиливаться после приема пищи, из-за этого у больного может развиться боязнь употребления пищи. На пике боли возникает рвота, которая облегчения не приносит.
В момент обострения могут дополнительно возникать признаки интоксикации: температура, слабость, тошнота, снижение давления.
При тяжелом протекании острого алкогольного панкреатита появляется полиорганная недостаточность, деменция, токсический шок, психоз, дыхательная недостаточность.
При хроническом протекании алкогольного панкреатита боли имеют постоянный характер, но не достигают порогового значения. Усиление их происходит при приеме алкогольных напитков и жареных жирных блюд, так как в данном случае происходит стимулирование ферментообразующей функции поджелудочной железы.
Температуры и прочих симптомов интоксикации нет. Патология протекает с фазами обострения и ремиссии. Часто беспокоят рвота, тошнота, диарея. Стул — обильный, имеет сероватый цвет, зловонный запах, с жирным блеском и частицами непереваренной пищи. Беспокоят отрыжка, метеоризм, урчание в животе. Из-за боязни принимать пищу наблюдается скорый сброс веса.
Осложнения
При осложненном протекании патологии возможно развитие кист и абсцессов поджелудочной железы, свищей с брюшной полостью или соседними органами, механической желтухи, сахарного диабета. Если долго не лечить хронический панкреатит, это может привести к появлению аденокарциномы поджелудочной железы.
Диагностирование патологии
Постановка диагноза на ранних стадиях до повреждения ткани поджелудочной железы практически невозможна. На начальных стадиях развития патологии отсутствуют типичные признаки на УЗИ, характерные изменения в анализах.
Врач обращает внимание на факт употребления алкоголя. Постановка диагноза затруднена тем, что присутствие алкоголизма скрывается, даже однократное его употребление.
Для постановки диагноза назначаются следующие лабораторные и инструментальные обследования:
- Биохимический анализ мочи.
- Общий и биохимический анализ крови.
- ЭРХПГ, которая оценивает состояние протоков железы.
- УЗИ брюшной полости. Оно показывает диффузные трансформации в поджелудочной железе.
- КТ или МРТ. Эти виды обследования помогают в оценке тяжести алкогольного панкреатита, стадии патологии. С их помощью определяется целостность структур поджелудочной.
- Лапароскопическое вмешательство применяется для установления целостности железы и уровня ее распада.
- Наличие экссудативного выпота в плевральной полости или брюшной выявляется диагностической пункцией. При наличии в пунктате амилаза ставят диагноз панкреатит.
Консервативное лечение хронического алкогольного панкреатита
Клинические рекомендации при болевых ощущениях состоят в применении сочетания одного из спазмолитиков («Папаверин», «Но-шпа», «Платиффилин») с нестероидными противовоспалительными медикаментами («Индометацин», «Диклофенак» и прочие). Когда не наблюдается результат при применении данных препаратов – вводят «Промедол» или проводят блокаду нервных сплетений и стволов.
Также назначается голод, после щадящая диета. Для обеспечения функционального покоя в схему терапии добавляют блокаторы протонной помпы («Омез» или «Омепразол») и гистаминоблокаторы («Фамотидин» или «Ранитидин»).
При недостаточности секрета поджелудочной железы это восполняют заместительной ферментной терапией – принимают препарат «Панкреатин» или «Креон» в процессе каждого приема пищи.
https://www.youtube.com/watch?v=7EnhG0_w4jE
Полное излечение от панкреатита невозможно, если после лечения пациент не прекращает употреблять алкогольные напитки.
Базовыми принципами терапевтического лечения считаются:
- Уменьшение функциональной деятельности секреторного органа пищеварения – голод и диета.
- Избавление от отечности поджелудочной железы и панкреатической клетчатки.
- Предупреждение ферментной интоксикации.
- Ликвидация выраженной болевой симптоматики.
- Непрерывная аспирация кислого содержимого желудка.
- Нормализация водно-электролитного баланса.
- Предотвращение осложнений инфекционного характера.
Хирургическое вмешательство
При запущенных состояниях проводят оперативное вмешательство — выполняется частичная или полная резекция органа. Операция требуется при распаде поджелудочной железы или при формировании осложнений:
- Свищей (патологических ходов и каналов, соединяющих железу с прочими органами).
- Кист и абсцессов (на месте некротизированных участков развиваются участки, которые заполнены жидкостью). При неинфицированной жидкости полость носит название кисты, когда есть инфицирование и полость заполнена гноем — это абсцесс.
- Присутствие раковой опухоли в поджелудочной железе, что подтверждается УЗИ, КТ или МРТ и лапароскопией.
- Закупорка основного или добавочного протока поджелудочной. В данном случае отток секрета вызывает затруднение, железа подвергается ежедневному аутолизу своими ферментами, это являет риск для жизни пациента.
Оперативное лечение панкреатита сильно повышает риск развития сахарного диабета.
Диета
Диета является одним из важнейших компонентов комплексной терапии патологии. В первые дни острого периода всем пациентам с данным диагнозом показан полный голод. Это дает функциональный покой железе.
Спустя 4-5 дней начинают следовать щадящей диете №5, при которой ограничено употребление тяжелоперевариваемой, жареной, соленой, жирной, острой пищи.
В рационе должно быть больше белковой пищи. Для разнообразия лучше включить в рацион овощи, из фруктов разрешен прием в пищу запеченных яблок или груш. Из напитков можно кисель, отвары и чаи, компот из сухофруктов или ягод. Питаться рекомендуют по часам, небольшими порциями, пять раз в день.
Вне зависимости от формы поражения поджелудочной железы, основной рекомендацией считается полный отказ от употребления алкоголя. Кроме этого, пациенту не советуют употреблять следующие продукты питания:
- хлебобулочные изделия свежие;
- из сладкого: мороженое, торты, шоколад;
- мясные, рыбные, грибные пироги с рыбой, мясом, грибами;
- бульоны с острыми приправами;
- окрошка;
- напитки с газом – как безалкогольные, так и алкоголесодержащие.
Строгая диета соблюдается пациентом в течение полугода-года под наблюдением специалиста.
Рацион больного:
- разваренные каши на воде – гречневая, манная, рисовая;
- котлеты из нежирных сортов мяса или рыбы, приготовленные на пару;
- паровой омлет;
- ненаваристые супы;
- отварные овощи;
- яблоки запеченные;
- травяной чай.
Профилактика
Базовая составляющая профилактики – ведение здорового образа жизни, при котором предполагается отказ от курения и приема алкогольных напитков, особенно алкогольных суррогатов. Кроме этого, надо соблюдать следующие моменты:
- следовать принципам здорового питания;
- каждый год проверяться у специалиста-гастроэнтеролога.
Прогноз
Неблагоприятный прогноз возможен при хроническом течении алкогольного панкреатита. При остром – на исход влияет степень тяжести патологии, часто болезнь завершается панкреонекрозом, способным привести к летальному исходу.
Источник: https://MoyJivot.com/zabolevaniya/pankreatit/alkogolnyy-lechenie
Алкогольный панкреатит
Алкогольный панкреатит – это воспаление поджелудочной железы, индуцированное приемом алкоголя. Может возникнуть как на фоне хронического алкоголизма, так и при однократном употреблении спиртного или его суррогатов совместно с жирной высококалорийной пищей. При этом появляются сильные опоясывающие боли в верхней части живота, тошнота и рвота, повышение температуры, диарея. Поставить правильный диагноз можно на основании исследования уровня панкреатических ферментов, по УЗИ, КТ или МРТ, ЭРХПГ. Лечение алкогольного панкреатита – полный отказ от алкоголя, диета, медикаментозная терапия, по показаниям — оперативные вмешательства.
Алкогольный панкреатит – воспаление поджелудочной железы, развившееся в ответ на хроническое употребление алкоголя и его суррогатов либо при однократном приеме спиртных напитков одновременно с жирной пищей, курением. Около 50% больных хроническим алкогольным панкреатитом гибнут в течение 20 лет от начала заболевания, однако причиной смерти зачастую служат болезни, ассоциированные с алкоголизмом, а не сам панкреатит.
Алкогольный панкреатит
Причиной развития алкогольного панкреатита является токсическое поражение клеток поджелудочной железы продуктами распада этилового спирта или веществами, образующимися при употреблении суррогатов. При этом не имеет решающего значения ни вид, ни качество спиртного – панкреатит может развиться как при ежедневном употреблении пива, хорошего коньяка, так и при использовании суррогатов.
Последние исследования в области современной гастроэнтерологии показывают, что алкоголизм не играет решающей роли в развитии панкреатита; предполагается генетическая предрасположенность к этому заболеванию. Также не исключается индукция поражения поджелудочной железы сочетанием нескольких факторов: прием спиртного, курение, употребление большого количества жирной пищи, обедненной белком.
Патогенез алкогольного панкреатита достаточно сложен. При повреждении клеток ферменты активируются и начинают переваривать саму железу, вызывая некроз все большего количества тканей.
Развивается отек железы, она увеличивается и сдавливает окружающие органы, ее оболочка растягивается, вызывая сильную боль.
При этом образуются специфические псевдокисты, заполненные некротизированными тканями и жидким содержимым.
https://www.youtube.com/watch?v=0TUzrBR-JFo
В тканях железы запускается процесс фиброза, образовавшаяся соединительная ткань деформирует строму и протоки, вызывая застой секрета поджелудочной железы и еще большее ее повреждение.
Страдает функция выделения ферментов, в связи с чем появляются диспепсические явления.
В конечном итоге нормальная ткань железы замещается жиром и соединительной тканью, в результате чего начинает страдать и эндокринная функция – развивается сахарный диабет.
Известно, что прием спиртного вызывает образование свободных радикалов, которые оказывают тяжелое повреждающее действие на клетки. В то же время, курение провоцирует спазм сосудов и ишемию поджелудочной железы, за счет чего повреждение тканей усиливается. Прием жирной пищи активизирует выработку ферментов, усугубляя их повреждающее действие на железу.
По характеру течения различают острый и хронический панкреатит. Острый алкогольный панкреатит обычно развивается при одномоментном приеме больших доз алкоголя, особенно если он сопровождался курением, приемом жирной и бедной белком пищи. Эта форма поражает в основном молодых мужчин, протекает очень тяжело.
Хронический панкреатит может развиться и как продолжение острого, и как самостоятельное заболевание. Исследования показывают, что возникновение этого заболевания возможно даже при ежедневном приеме всего 20 г алкоголя, а первые симптомы могут появиться уже через 2 года. Но в большинстве случаев развитию хронического панкреатита благоприятствует длительный прием больших доз спиртного.
Клиническая картина заболевания обычно манифестирует с появления сильных опоясывающих болей, хотя некоторое количество случаев протекает и без болевого синдрома. Боли локализуются в верхней половине живота, иррадиируя в подреберья, спину. Могут быть как постоянными ноющими, так и внезапными острыми.
Боль усиливается в положении на спине, уменьшается в вынужденном положении сидя и наклонившись вперед. Также боль становится сильнее после еды, в связи с чем у пациентов часто развивается боязнь приема пищи.
При хроническом панкреатите боль может быть постоянной умеренной, после выпивки или приема жирной, острой пищи значительно усиливаться.
Также часто беспокоят тошнота, рвота, диарея. Стул при этом обильный, сероватого цвета, зловонный, с жирным блеском и кусочками непереваренной пищи.
Также беспокоят повышенный метеоризм, отрыжка, урчание в животе.
Из-за нарушения расщепления и всасывания питательных веществ (следствие недостаточной выработки ферментов поджелудочной железы), а также из-за боязни принимать пищу отмечается быстрая потеря веса.
При осложненном течении алкогольного панкреатита могут формироваться кисты и абсцессы поджелудочной железы, свищи с соседними органами или брюшной полостью, механическая желтуха, сахарный диабет. Длительный нелеченый хронический панкреатит может приводить к развитию аденокарциномы поджелудочной железы.
Диагностика алкогольного панкреатита на ранних стадиях, до того, как ткань поджелудочной железы будет критически повреждена, практически невозможна.
В начале заболевания нет ни типичных признаков на УЗИ, ни характерных изменений в анализах (например, фермент амилаза сохраняет достаточную активность до тех пор, пока ее продукция не снизится менее 10% от нормы).
Симптомы также появляются тогда, когда возникает значительный отек и некроз ткани железы.
При сборе анамнеза обязательно регистрируют факт приема алкоголя. Установление диагноза алкогольного панкреатита представляет трудности еще и потому, что многие скрывают алкоголизм и даже однократный прием алкоголя.
Характерные для панкреатита симптомы диктуют необходимость проведения ряда исследований. При этом в клиническом анализе крови выявляют маркеры воспаления (высокий уровень лейкоцитов, изменения лейкоформулы, повышение СОЭ).
В биохимическом анализе крови отмечается изменение активности ферментов поджелудочной железы, диагностическое значение имеет повышение уровня гамма-глутамил-транспептидазы, которое указывает не только на наличие панкреатита, но и на хронический алкоголизм. В моче повышается уровень глюкозы, альбумина и трансферрина.
В копрограмме находят большое количество нейтрального жира, пищевых волокон и жирных кислот.
Для оценки внешнесекреторной работы поджелудочной железы проводится специальный тест с секретином и холецистокинином (они стимулируют выработку ферментов железы).
После их введения производится забор шести проб кишечного сока из двенадцатиперстной кишки, оценивается его количество. В первых трех пробах определяют уровень бикарбонатов, в последних – ферментов.
Результаты теста позволяют оценить пищеварительную функцию поджелудочной железы.
На УЗИ органов брюшной полости оценивают размеры поджелудочной железы, наличие в ней кист и кальцинатов, расширенных протоков. Также уделяется внимание состоянию печени и желчевыводящих протоков, так как при панкреатите их работа тоже может быть нарушена.
На МРТ и КТ органов брюшной полости получают сведения о размерах и расположении железы, кистах и участках кальцинирования, исключают опухолевый процесс. Проведение ЭРХПГ (эндоскопической ретроградной холангиопанкреатографии) позволяет оценить состояние протоков железы.
Для этого в них с помощью эндоскопа вводят контрастный раствор, затем оценивают результат на рентгеновских снимках.
Лечение данного заболевания осуществляется под комплексным наблюдением врача-гастроэнтеролога, хирурга, эндоскописта, эндокринолога, радиолога, психотерапевта, нарколога, а при необходимости и других специалистов.
Главное и непременно условие излечения – отказ от алкоголя, но даже в этом случае нельзя гарантировать полное восстановление. Начинают лечение с общих мероприятий. При тяжелом течении панкреатита может быть назначен лечебный голод в течение нескольких дней.
Во всех остальных случаях назначается пятый панкреатический стол, запрещается алкоголь и курение.
Консервативное лечение включает в себя прием ферментных препаратов с заместительной целью, противорвотных и обезболивающих средств. Контролируется уровень сахара, при необходимости корригируется. Обязательно назначаются жирорастворимые витамины, необходимые микроэлементы.
Хирургическое лечение заключается во вскрытии кист и абсцессов, резекции части железы, рассоединении спаек, закрытии свищевых ходов. Хирургическое лечение требуется при осложненном течении панкреатита. При необходимости операции прогнозы заболевания ухудшаются. Следует помнить о том, что оперативное лечение панкреатита значительно повышает вероятность развития сахарного диабета.
Прогноз при хроническом течении алкогольного панкреатита неблагоприятный.
При остром течении исход зависит от тяжести заболевания, достаточно часто болезнь заканчивается панкреонекрозом, который может привести к гибели больного.
Профилактика алкогольиндуцированного панкреатита заключается в полном отказе от алкоголя и сигарет, полноценном питании с достаточным содержанием белка, ежегодном обследовании у гастроэнтеролога.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/alcoholic-pancreatitis
Алкогольный панкреатит: симптомы, лечение, прогноз выживаемости
Алкогольный панкреатит – одна из форм острого или хронического панкреатита, причиной возникновения которого является постоянное чрезмерное употребление спиртных и спиртосодержащих напитков. При этом происходит острое воспаление ткани поджелудочной железы с последующим её некрозом (омертвением) и распадом.
Алкогольный панкреатит — ведущая причина смертей в группе больных с патологией поджелудочной железы. По статистике смертность в данной группе доходит до 70%.
Этиология и патогенез
Триггерным фактором служит алкоголь, а особенно – его суррогаты. Механизм возникновения алкогольного панкреатита сложен и многообразен. Связно это с тем, что спиртные напитки, попадая в организм человека, действуют патологически сразу в нескольких направлениях.
Алкоголь спазмирует сфинктер Одди (главный сфинктер большого дуоденального сосочка, который регулирует отток панкреатического сока и желчи из общего протока в полость двенадцатиперстной кишки).
В результате спазма возникает застой секрета, что приводит к его обратному забрасыванию в поджелудочную железу.
Из-за агрессивных агентов, которые содержатся в секрете в большом количестве, возникает сначала раздражение, а затем и воспаление поджелудочной железы.
Алкоголь агрессивно воздействует на протоки поджелудочной железы. При этом происходит их атрофия и некроз с последующим замещением этих участков соединительной тканью. Это также способствует застою ферментативного сока, что в итоге приведёт к алкогольному панкреатиту.
Алкоголь раздражает железистые клетки, находящиеся в слизистой оболочке желудка. Это приводит к стимуляции ферментной функции поджелудочной железы, гиперсекреции.
Спиртные напитки повышают вязкость поджелудочного секрета из-за увеличения в нем литостатина (вещество, способствующее камнеобразованию).
Гиперсекреция в условиях повышения вязкости панкреатического сока, в сочетании со спазмом большого дуоденального сфинктера приводит к тому, что давление внутри протоков нарастает, желчь и панкреатические ферменты застаиваются и забрасываются обратно в железу. Там происходит их активация, в результате чего орган повреждается и воспаляется. Если употребление алкоголя не прекратить, то со временем воспалённые участки железы некротизируются, подвергнутся деструкции и распаду.
Частое употребление алкоголя нарушает жировой обмен организма, возникает гиперлипидемия. Такое состояние также способствует возникновению алкогольного панкреатита.
Запомните! Алкогольный панкреатит возникает после ежедневного употребления 100-120 г алкоголя в течение 8-12 лет на фоне хронического алкогольной интоксикации. Также известны случаи, когда панкреатит возникал не на фоне хронического злоупотребления спиртными напитками, а после однократного обильного возлияния, повлекшего за собой острый токсический шок и отравление организма.
Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Читать далее
Классификация
По форме алкогольный панкреатит может быть острым и хроническим.
- Острый панкреатит имеет внезапное начало, выраженную симптоматику, при этом больные находятся в тяжёлом или крайне тяжёлом состоянии и нуждаются в немедленной госпитализации в стационар или отделение интенсивной терапии.
- Хронический панкреатит характеризуется вялым течением, стёртой клинической картиной. Он протекает с периодами обострения и ремиссии. Больные находятся в удовлетворительном состоянии. Лечение больного проводится только в период обострения воспалительного процесса.
Источник: https://pankreatit.su/alkogolnyi/
Как развивается алкогольный панкреатит?
Поджелудочная железа выполняет важную функцию в организме человека. Она участвует в пищеварении и углеводном обмене. Длительное воздействие негативных факторов нарушает ее работу и вызывает воспаление. Особо опасен алкогольный панкреатит, который развивается на фоне приема больших доз спиртного. При несвоевременном лечении он приводит к серьезным осложнениям.
Что собой представляет патология
Алкогольный панкреатит – воспалительное заболевание поджелудочной железы, возникающее из-за приема алкогольных напитков или их суррогатов. Имеет код по МКБ‑10 К86.0 и классифицируется как хронический панкреатит алкогольного происхождения. Достаточно распространенная патология, приводящая к необратимым изменениям органа.
В медицинской практике делится на две формы:
- острую – возникает стремительно с яркой симптоматикой при одномоментном употреблении больших доз спиртного на ряду с курением и жирной пищей;
- хроническую – самостоятельная болезнь при длительном алкоголизме или продолжение не леченой острой формы.
Алкогольный панкреатит одинаково опасен при ежедневном употреблении хороших и некачественных спиртных напитков.
Причины алкогольного панкреатита
Главной причиной развития болезни выступает токсическое поражение железы продуктами распада этилового спирта.
В результате:
- повышается секреция поджелудочных ферментов, которые начинают переваривать сам орган;
- развивается некроз тканей и отечность;
- образовывается соединительная ткань, деформирующая протоки и вызывающая застой секрета;
- появляются кисты и необратимые изменения структуры.
Курение и неправильное питание усугубляют и ускоряют дистрофические процессы. Как следствие, страдает пищеварительная и эндокринная функции. Поджелудочная железа прекращает выполнять свои задачи, нарушая работоспособность всего организма.
Клиническая картина болезни
Симптоматика алкогольного панкреатита зависит от формы и стадии болезни. Острая патология проявляется сильной болезненностью, хроническая может протекать практически бессимптомно. К явным признакам относятся:
- интенсивная боль в верхней части живота, отдающая в спину, подреберье;
- опоясывающая боль, усиливающаяся в лежачем и затихающая в сидячем положении;
- ноющая боль после приема пищи, особенно жирных продуктов и спиртного;
- тошнота с рвотой, не приносящая облегчения;
- расстройства стула, смена запоров и диареи (каловые массы жирные, зловонные, с остатками непереваренной еды);
- урчание, вздутие, отрыжка;
- стремительное снижение веса вследствие нарушения всасывания питательных веществ и боязни принимать пищу;
- общее недомогание, слабость, низкая трудоспособность.
Указанные симптомы могут появляться и пропадать, но панкреатит при этом продолжает прогрессировать и наносить непоправимый вред здоровью.
Диагностические меры
Диагностика панкреатита проводится врачом-гастроэнтерологом или хирургом при острой форме заболевания. На очной консультации он проанализирует клиническую картину и соберет полный анамнез. Обязательно учитывается факт однократного или длительного приема алкоголя. Для уточнения диагноза понадобится ряд инструментальных и лабораторных исследований:
- анализ крови на лейкоциты и СОЭ;
- биохимический анализ крови на панкреатические ферменты;
- анализ мочи на уровень глюкозы и альбумина;
- копрограмма на наличие жира и пищевых волокон;
- забор кишечного сока на уровень бикарбонатов и ферментов;
- УЗИ органов брюшной полости для определения состояния железы, печени, желчевыводящих протоков;
- КТ и МРТ с целью выявления кальцинатов и новообразований;
- холангиопанкреатография для оценки состояния протоков.
На основании комплексного обследования ставиться точный диагноз, и подбирается терапия.
Принципы лечения алкогольного панкреатита
Терапия панкреатита проводится под постоянным контролем лечащего врача. Может понадобится дополнительное сопровождение эндокринолога, хирурга, нарколога, психотерапевта.
Лечение проводится по нескольким направлениям:
- Полный отказ от алкоголя в любых формах и количествах – главное условие выздоровления.
- Прием ферментных препаратов, которые улучшают пищеварение, снижают нагрузку на железу, способствуют усваиванию полезных веществ – Мезим, Панкреатин, Фестал, Креон.
- В острый период назначаются противовоспалительные средства (Индометацин, Парацетамол), спазмолитики (Но-Шпа, Дротаверин). Они снимают боль и спазмы, уменьшают отечность и воспаление, улучшают общее самочувствие.
- Строгая диета – важная часть терапии. В первые дни обострения рекомендуется полностью отказаться от пищи, пить только чистую воду. Затем постепенно вводить в рацион нежирные сорта мяса и рыбы, овощи и фрукты, каши, кисломолочные продукты. Все блюда готовятся на пару, запекаются, варятся. Питание должно быть дробным, не менее 5 раз в день, маленькими порциями. Запрещено употреблять жареную, копченую, острую, соленую пищу, полуфабрикаты, фастфуд, сладости, газированные напитки. Диета соблюдается минимум полгода, а лучше никогда не забывать об ограничениях.
- В тяжелых и запущенных случаях проводится хирургическая операция по удалению некротизированной части железы или полностью органа.
Методы лечения панкреатита подбираются индивидуально. Все предписания врача необходимо выполнять, самолечение опасно для здоровья.
Возможные осложнения и прогноз
Продолжительность жизни при алкогольном панкреатите зависит от своевременного отказа от алкоголя и правильного лечения. Строгое соблюдение медицинских рекомендаций позволяет достичь длительной ремиссии и дожить до глубокой старости. На фоне хронического алкоголизма и при позднем выявлении патологии возможно развитие серьезных осложнений:
- сахарного диабета;
- панкреонекроза;
- рака поджелудочной железы;
- кист, абсцессов, свищей.
Прогноз жизни при панкреатите алкогольного происхождения, к сожалению, неблагоприятный. Не леченая патология заканчивается смертью пациента через 10-15 лет после начала болезни.
Но при своевременной терапии и соблюдении здорового образа жизни шансы на долгую и здоровую жизнь существенно возрастают.
Источник: https://gormons.ru/zhelezy/podzheludochnaya-zheleza/alkogolnyy-pankreatit-prichinyi-simptomyi-diagnostika-i-lechenie/
Алкогольный панкреатит: причины заболевания, основные симптомы, лечение и профилактика
Представляет собой самую тяжелую форму воспалительного поражения поджелудочной железы.
Причины
Возникновение алкогольного панкреатита происходит на фоне токсического поражение клеток железы веществами, которые образуются при распаде алкоголя. Заболевание характеризуется сложным патогенезом.
В случае повреждения клеток поджелудочной железы ее ферменты активируются и начинают переваривать ткани самой железы, что вызывает некроз некоторых участков органа.
Вследствие этого возникает ее отек, она увеличивается в размерах и сдавливает близлежащие органы, ее оболочка растягивается, что вызывает выраженные болевые ощущения. В процессе этого формируются псевдокисты, которые заполнены жидким некротизированным содержимым.
По мере прогрессирования воспаления запускаются процессы фиброза, сформировавшаяся соединительная ткань вызывает деформацию стромы и протоков, что сопровождается застоем секрета и еще большим повреждением органа.
Нарушается функция выделения ферментов и возникают тяжелые диспепсические расстройства.
Постепенно нормальные ткани органа замещаются жировой и соединительной тканью, что сопровождается нарушением эндокринной функции железы и формированием сахарного диабета.
При попадании в организм этилового спирта, происходит образование свободных радикалов, которые оказывают повреждающее воздействие на клетки железы. При этом активное курение сопровождается возникновением спазма сосудов и ишемическим поражением железы, что усиливает повреждение тканей органа.
Симптомы
Дебют заболевания происходит посредством возникновения интенсивных опоясывающих болей. В редких случаях заболевание может протекать скрыто. Локализация болей происходит в верхней половине живота, при этом они могут иррадиировать в руку и спину. Боли могут быть внезапными острыми или постоянными ноющими. Больные отмечают усиление болей в положении лежа на спине.
Практически все больные в острый период панкреатита занимают вынужденное положение: сидя и слегка наклонившись вперед. Боли усиливаются после приема пищи, в результате чего у таких больных отмечается возникновение страха пред употреблением еды. Хронический панкреатит характеризуется наличием постоянных либо умеренных болей, усиливающихся после приема пищи либо выпивки.
Довольно часто у пациентов отмечается наличие тошноты и рвоты. Стул имеет сероватый окрас и является обильным и зловонным, содержит кусочки непереваренной пищи. Больного может беспокоить повышенный метеоризм, урчание в животе и отрыжка. У пациента может наблюдаться прогрессирующее похудание, обусловленное недостаточной адсорбцией питательных веществ и страхом перед приемом пищи.
Диагностика
В большинстве случаев диагностировать заболевание на ранних стадиях невозможно.
В начале заболевания при проведении ультразвукового исследования не отмечается развития характерных для панкреатита признаков, также не отмечается возникновения типичных для воспалительния изменений в лабораторных анализах. Симптомы недуга появляются тогда, когда возникает значительный отек и некроз ткани железы.
При обследовании пациента при подозрении на панкреатит ему назначают биохимический анализ крови, анализ мочи и для оценки внешнесекреторной работы поджелудочной железы проводится специальный тест с секретином и холецистокинином, также назначается ультразвуковое исследование органа, магниторезонансная или компьютерная томография.
Лечение
Основным составляющим успешного лечения алкогольного панкреатита является полный отказ от приема алкоголя. Лечение начинают с проведения общих мероприятий. При тяжелом течении панкреатита может быть назначен лечебный голод в течение нескольких дней. Во всех остальных случаях назначается пятый панкреатический стол, запрещается алкоголь и курение.
Консервативная терапия базируется на назначении больному с заместительной целью ферментных препаратов, а также противорвотных и обезболивающих средств. Обязательно назначаются жирорастворимые витамины и микроэлементы.
При необходимости проводится хирургическое удаление кист, абсцессов либо части железы и закрытие свищевых ходов. Следует помнить о том, что оперативное лечение панкреатита значительно повышает вероятность развития сахарного диабета.
Профилактика
Профилактика алкогольного панкреатита основана на отказе от употребления алкогольных напитков и курения и организации рационального питании с достаточным содержанием белка.
Источник: https://www.obozrevatel.com/health/bolezni/alkogolnyij-pankreatit.htm

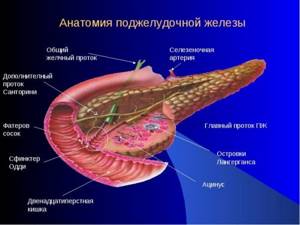 Строение поджелудочной железы
Строение поджелудочной железы Чрезмерное злоупотребление алкоголя губительно для поджелудочной железы
Чрезмерное злоупотребление алкоголя губительно для поджелудочной железы Отказ от алкоголя, голод и диета, восстановят секреторные функции поджелудочной железы
Отказ от алкоголя, голод и диета, восстановят секреторные функции поджелудочной железы Профилактика панкреатита – отказ от алкоголя
Профилактика панкреатита – отказ от алкоголя