Роль холестерина в организме человека не определяется единственной функцией.
Вещество выступает составной частью клеточных мембран, способствует выработке гормнов, желчных кислот и витамина D, вносит вклад в работу иммунной системы.
Поступления холестерина в организм извне (с продуктами питания) составляет порядка 20%, тогда как основная часть липофильного (жирового) спирта вырабатывается внутренними ресурсами человека.
Центрами биосинтеза холестерина в человеческом организме выступают печень, кишечник, почки и прочие органы, даже кожа. Основным источником внутреннего производства холестерола (другое, химически верное, наименование холестерина) выступает печень, на ее долю приходится практически половина биосинтеза вещества.
Тесно взаимосвязанный тандем
Таким образом, печень играет определяющую роль в производстве холестерина. Поэтому, нарушение функционирования этого органа, несомненно, скажется на содержании жирового спирта в организме.
Вторым, важным аспектом, подчеркивающим тесную взаимосвязь печени с холестерином, выступает факт, что орган трансформирует поступающий с липопротеинами высокой плотности холестерол, в желчные кислоты, выводя излишки жирового спирта, таким образом, из организма.
Первоначально, происходит биосинтез первичной желчной кислоты гепатоцитами. На следующем этапе желчь выделяется в кишечник.
Таким образом, печень играет роль своеобразного регулятора содержания холестерина в организме.
Более того, при приеме холестеринопонижающих препаратов, статинов например, биосинтез холестерола организмом уменьшается, что дополнительно подчеркивает взаимосвязь жирового спирта с печенью.
Важно! Печень и холестерин тесно связаны между собой. При повышенном холестерине основная проблема – это неправильная работа печени. Если холестерин высокий, должен быть назначен препарат, который снижает холестерин высокий и нормализует работу печени. Для снижения назначают обычно статины, но и фибраты способны снизить холестерин, когда его показатели повышены.
Две стороны одного вещества
Внимание к печени, как основному центру биосинтеза холестерола, не случайно. Это вызвано важностью такого показателя, как уровень холестерина в организме. Повышение этой характеристики ведет к риску развития атеросклероза, прочих ССЗ. Так избыток холестерина в крови повышает факторы риска:
- панкреатита;
- инсульта
- ишемической болезни сердца;
- инфаркта.
Еще одна опасность высокого уровня холестерола связана с прогрессированием заболеваний желчного пузыря, в частности, желчнокаменного холецистита.
Читайте так же: Холестериновые бляшки на коже
Однако не весь холестерин считается опасным. Более того, вещество играет важную роль в прозрачности клеточных мембран, поэтому его недостаток не менее опасен, чем избыток. Современная медицинская терминология классифицирует холестерин по средствам транспортировки жирового спирта в организме.
Это процесс осуществляется липопротеинами низкой (ЛПНП) и высокой (ЛПВП) плотности. Первый вид липидов связывают с «плохим» хорлестеролом, тогда как второй – относят к «хорошему». Действительно, транспортировка холестерина из печени к тканям осуществляется ЛПНП, тогда как ЛПВП переносит вещество в обратном направлении, очищая тем самым кровеносные сосуды.
Именно уровень каждого вида холестерина оказывается важным индикатором здоровья человека.
Здоровье печени – важный показатель нормального содержания холестерина
Регулирует же содержание этого вещества печень, серьезные заболевания которой могут свиться катализатором других недугов, приводя к развитию ССЗ или болезней желчного пузыря.
Действительно, причинами повышения уровня ЛПНП холестерина в организме могут выступать:
- неправильная диета;
- вредные привычки;
- дисфункция почек;
- заболевания печени.
В частности, такой недуг, как первичный билиарный цирроз печени уже характеризуется повышенным содержанием свободного холестерола. Это способствует нарушению липидного обмена, что приводит к искажению формы эритроцитов – образованию шпоровидных кровяных клеток.
Гепатит – удар по содержанию холестерина
Это одно из распространенных заболеваний печени, которое имеет рад побочных эффектов. Одним из них выступает повышение уровня холестерина в организма. Источник проблемы состоит в том, что гепатит поражает гепатоциты, воспаляя их.
Это приводит к нарушениям в разложении лишнего холестерола на первичные желчные кислоты, о чем указывалось ранее. При этом синтез жирового спирта продолжает происходить в прежних объемах. Это приводит к формированию из отложенного холестерола более крупных структур – холестериновых камней.
Они образуются не только в печени, объектами поражения становятся другие органы – желчный пузырь, почки.
Таким образом, заболевания печени требуют как специальной диеты, так и особого контроля над уровнем холестерина. Однако делать это самостоятельно не рекомендуется. Обязательно требуется консультация профильного врача.
Способы нормализации уровня холестерина
Первый шаг это убедиться в достоверности анализов и обратиться к специалисту. Повышенные уровень холестерина в крови задает факторы риска развития целого ряда заболеваний.
Более того, причина аномального содержания холестерола может быть различной. Поэтому обязательно установить источник повышения уровня холестерина.
Если это связано с заболеванием печени ситуация необходимо корректировать под руководством врача.
Читайте так же: Вред от повышенного холестерина
Повышение содержания холестерина, как последствия неправильного питания, избыточного веса или прочих факторов, не связанных с болезнь, можно нормализовать без лекарственных средств. В этом случае помогут:
- правильная диета;
- регулярные физически упражнения, особенно бег;
- отказ от табакокурения, прочих вредных привычек.
Употребление фруктов, некоторых злаковых и бобовых культур, а также ряда прочих продуктов способствует нормализации холестерина без лекарств и хитромудрых рецептов. Просто потребуется составить правильный рацион питания.
Функционирование печени и ОПСС
Повышение уровня ЛПНП холестерина, как и снижение содержания ЛПВП влечет за собой факторы риска ССЗ, гипертонии и ряда других заболеваний. Нарушения липидного баланса могут сказаться на общем периферическом сопротивлении сосудов – ОПСС.
Этот параметр непосредственно связан с величиной артериального давления человека. Образование холестериновых бляшек, отложений вещества на стенках сосуда приводи к сужению их просвета.
Это способствует повышению ОПСС и приводит к росту артериального давления, что может вызвать гипертонию.
Таким образом, дисфункция печени косвенно повышает факторы риска развития как артериальной гипертонии, так и ССЗ, с результирующими последствиями в виде инфаркта, инсульта или ИБС.
Профилактика повышения уровня холестерина в крови
Эффективное лечение недуга необходимо начинать еще до заболевания.
Этому способствует ряд простых профилактических мероприятий, направленных на нормализацию/предотвращение повышения ЛПНП и уменьшения ЛПВП холестерина в крови.
Для этих целей необходимо знать не только содержание холестерина в продуктах, но и понимать какая пища способствует понижению концентрации этого вещества внутри организма.
Осведомленность о содержании холестерола в продуктах питанияособенно важна при дисфункции печени. В ситуации, когда организм не справляется с выводом холестерина, важно сократить поступление вещества с продуктами питания. Первым из рациона необходимо исключить животные жиры, куриные яйца и печень животных. На последнем продукте следует остановиться более подробно.
Печень животных
Продукт обладает рядом положительных эффектов и нередко рекомендуется к употреблению медиками. В частности, куриная печень содержит витамин B9 – составляющие элемент иммунной системы организма. Кроме того, печень относится к низкокалорийным продуктам, что уже выступает положительным моментом.
Свиная печень – также источник микроэлементов и витаминов, необходимых организму, среди которых:
- А – нормализующий синтез белков;
- В2 – улучшающий функционирование желудка, печени;
- В3 – подавляет развитие аллергических реакций;
- В12 – восстанавливает работу нервной системы.
Читайте так же: Что такое ЛПОНП?
При нормальной концентрации ЛПНП и ЛПВП холестерина в организме, животная печень не представляет ему угрозы. Более того, она оказывается действительно полезным продуктом. Однако людям, страдающим язвенной болезнью и особенно дисфункцией печени, любая животная печенка – противопоказаны. Употребление продукта неизменно приведет к росту содержания «плохого» холестерина.
Улучшение функционирования регулятора холестерина
Как бы это странно не звучало, но чтобы удовлетворить желание полакомиться печенью животного происхождения, необходимо позаботиться о собственной. Улучшению работы печени способствует добавление разгрузочных дней к установленному режиму питания.
Это позволяет органу взять паузу и эффективнее избавиться от токсинов. Хитрость разгрузочного периода состоит в том, что наиболее благоприятной порой года для него врачи и диетологи считают осень.
Возможной причиной тому выступает сбор урожая, изобилие свежих овощей и фруктов.
Разгрузочная диета предполагает на составление суточного рациона преимущественно из продуктов растительного происхождения. Разнообразить фруктовые и овощные салаты можно рыбой, особенно красной и кисломолочной продукцией, творогом например. Относительно рыбы важно помнить, что употреблять ее можно только в отваренном или тушеном виде.
В овощное меню рекомендуется включить:
- морковку;
- капусту белокочанную и морскую;
- водоросли;
- тыкву;
- кабачки, баклажаны.
Выбор этих овощей базируется на высоком содержании в них клетчатки, способствующей выведению отходов и токсинов из организма. Дополнительно способствовать нормализации уровня холестерола будет зеленый чай, отвар шиповника, и мед при отсутствии аллергии на пчелиный продукт. Употребление хлеба необходимо ограничить выпечкой из отрубей и цельного зерна.
Источник: https://SosudPortal.ru/vse/uroven-xolesterina-i-pechen.html
Печень и холестерин
Многие ничего не знают о процессе образования самого холестерина, не имеют представления, какой орган его вырабатывает, как происходит биосинтез вышеуказанного органического соединения, и какое отношение имеет печень к повышенному уровню холестерола (другое его название).
Давайте разберемся, какую взаимосвязь имеют печень и холестерин.
Холестерин – это органическое соединение и составная часть животных липидов (жиров), содержащихся во всех живых организмах
Что представляет собой холестерин
Холестерин – это органическое соединение и составная часть животных липидов (жиров), содержащихся во всех живых организмах.
Больше всего описываемого соединения содержится в продукции животного происхождения, и лишь маленькая толика всех его видов имеется в растительных компонентах.
Извне вместе с едой доставляется около 20% описываемого органического соединения, оставшаяся же часть в 80% синтезируется прямо в человеческом организме.
Из них в 50 % синтез холестерина проистекает в печени, а вернее, на её клеточном уровне, остальной же в кишечнике и кожном покрове.
Виды и функции холестерина
Система кроветворения насыщена не самим холестерином, а его соединениями с белком (липопротеидами) которые классифицируются 2 видами:
- Липопротеидами (ЛПВП) имеющими высокую плотность – так называемым «хорошим» холестерином;
- Липопротеидами (ЛПНП) имеющими низкую плотность – «плохим» холестерином.
Как раз таки липопротеиды низкой плотности и представляют настоящую угрозу для здоровья человека. Липопротеиды низкой плотности, выделяясь в осадок, состоящий из кристалликов холестерина, могут скапливаться в сосудах системы кроветворения, и приводить к зарождению атеросклеротических бляшек в организме, увеличивая тем самым риск развития многих опасных для человека заболеваний.
Кратко о функциях холестерина:
- Участвует в синтезе половых гормонов;
- Холестерин необходим, для нормальной работы серотониновым рецепторам, находящимся в головном мозге человека;
- Является основой образования желчи и жирорастворимого витамина «Д»;
- Защищает внутриклеточные структуры от разрушающего воздействия свободных радикалов кислородной составляющей.
Липопротеиды низкой плотности представляют настоящую угрозу для здоровья человека
Итак, без холестерина невозможна нормальная деятельность всех органов и систем человеческого организма.
Взаимосвязь и её особенности
В таком органе, как печень описываемое органическое соединение синтезируется эндогенно. Основным ферментом такого биосинтеза является ГМГ-редуктаза. Именно этот фермент ингибируется путём отрицательной обратной связи, конечным компонентом – холестерином.
То есть синтез описываемого органического соединения имеет так называемую обратную зависимость от дозы описываемого соединения, поступающего в организм с едой.
А если по-простому, то печень холестерин должна регулировать следующим образом – если совместно с едой в организм поступает множество компонентов с большим числом описываемого соединения, и это наряду с жирами, то в органе его выработка снижается. Но проведенные научные исследования показали, что подобный принцип отрицательной связи работает исключительно в организме животных и для человека он нехарактерен.
Почему такое происходит:
- Абсорбция описываемого органического соединения из кишечника является ограниченной. А основной фермент печени не проявляет какой-либо реакции на количественные изменения описываемого органического соединения в крови. И так как холестерин представляет собой соединение, не растворяемое в воде (в связи, с чем его всасывание в кишечнике невозможно) большая часть его излишков, поступающая совместно с едой, выводится из организма с частью не переваренной еды – транзитом;
- Холестерин в человеческом организме синтезируется на клеточном уровне слизистой оболочкой ЖКТ, в котором существует та самая обратная связь, но не с описываемым органическим соединением, а с желчными кислотами. Поэтому синтез этих самых кислот и рециркуляция их солей и являют собой, так называемою саморегулирующую систему;
- Выработка холестерина печенью, его образование направлено на дальнейшее попадание одной части органического соединения в систему кроветворения в форме сложнейших липопротеиновых частиц, и другой части на вывод совместно с желчью и солями её кислот. В избытке так сказать, повышенный холестерин может путём отложения скапливаться и преобразовываться в дальнейшем в желчные (холестериновые) камушки, образование которых характеризуется как желчнокаменная болезнь. Но зачастую, увеличенный в количестве холестерин, всё-таки усваиваются печенью в желчные кислоты, и выбрасывается через желчный пузырь в кишечник.
На основании приведенной выше информации можно подвести итоги:
- Организм человека представляет собой саморегулирующую систему;
- При чрезмерном поступлении описываемого органического соединения в организм начинают действовать эффективнейшие компенсаторные явления;
- Регулировка синтеза описываемого соединения происходит на определённом уровне, и без какой-либо зависимости от массы, поступившей извне пищи.
При постоянном включении в рацион продуктов высококалорийного содержания вырабатывается много плохого холестерина
Однако при определённых болезнях эти механизмы бездейственны и холестерин чрезмерно синтезирующийся, начинает скапливаться в организме, вызывая тем самым довольно-таки опасные для жизни и здоровья человека недуги.
Причины повышения холестерина в крови
Так называемый плохой холестерин может быть повышен, у мужчин и женщин, невзирая на их возраст. Причём такое повышение, всегда свидетельствует о нездоровье человеческого организма. Почему печень в организме человека вырабатывает много плохого холестерина, и какие наиболее распространённые причины этому способствуют:
- Постоянное включение в рацион продуктов высококалорийного содержания;
- Отсутствие или недостаточность физических нагрузок;
- Процессы переедания;
- Пагубные привычки, например, курение, алкоголь.
Кроме того, можно выделить ряд недугов, благодаря которым создаются негативные условия и холестерин (ЛПНП) повышается. Такое повышение может произойти:
Повышение холестерина может происходить из-за приёма некоторых медикаментозных средств
- Из-за почечной недостаточности, нефроптоза;
- Ввиду постоянного повышенного давления (из-за гипертонии);
- Ввиду имеющихся недугов поджелудочной железы, а именно из-за злокачественных опухолей этого органа, хронического панкреатита;
- Из-за гепатита, любой его формы течения;
- При циррозе печени;
- При сахарном диабете;
- Из-за любых болезней сердца.
- Повышение описываемого органического соединения может также происходить из-за приёма некоторых медикаментозных средств – контрацептивов, ввиду приёма стероидных гормональных препаратов, диуретиков.
- Нарушение синтеза холестерина также может возникнуть из-за наследственной предрасположенности, ввиду каких-либо изменений, происходящих на гормональном фоне, при нарушенном синтезе гормонов щитовидной железы.
- Заболевания хронического характера, полученные с возрастом, особенно после 50 лет тоже могут существенно влиять на повышение холестерина у человека.
- По имеющимся статистическим данным женщины, не страдают от повышения холестерина вплоть до менопаузы, но это только при отсутствии у них болезней ЖКТ и правильном образе жизни, у сильной половины человечества количество описываемого органического соединения может быть увеличено уже после 35 лет.
Какие продукты могут вызвать повышение холестерина
Большой уровень описываемого органического соединения в крови может возникнуть из-за употребления следующей продукции:
- Мясных компонентов следующих видов мяса – свиного, говяжьего. Такое мясо попросту не может считаться диетическим;
- Субпродуктов в виде почек и печени;
- Ввиду постоянного употребления куриных яиц, их желтков;
- Молочной продукции;
- Продукции, прошедшей обработку, в виде кокосового масла, маргарина.
Любые физические упражнения, особенно проводимые на свежем воздухе – чистят систему кроветворения от излишков жира
Как нормализовать уровень холестерина
Все процедуры по регулированию уровня описываемого органического вещества должны происходить исключительно под врачебным присмотром.
Должен присутствовать постоянный контроль над уровнем холестерина особенно после 40 лет, особенно у людей с чрезмерным весом и заболеваниями сердца.
Нормальный уровень описываемого органического соединения у здорового человека варьируется в пределах от 3,7 до 5,1 ммоль/л. Для того чтобы удостовериться в норме ли уровень холестерина, сдаётся анализ крови (на голодный желудок).
Какими способами можно снизить повышенный холестерин:
- Правильным питанием;
- Постоянной физической нагрузкой и занятиями спортом. Так как любые физические упражнения, особенно проводимые на свежем воздухе – чистят систему кроветворения от излишков жира. Улучшают самочувствие и настроение;
- Отказом от пагубных пристрастий, в особенности от курения и без контрольного употребления спиртных напитков;
- Исключением из своего рациона кофе. Этот напиток можно заменить зелёным чаем, соками; так как, например, зелёный чай в значительной мере может снизить количество липидов;
- Своевременным и качественным лечением имеющихся заболеваний, влияющих на количество плохого холестерина, вырабатываемым человеческим организмом, избыток которого может указывать на неправильную деятельность почек и печени.
Также в аптеках можно приобрести разнообразные сборы из трав для нормализации уровня описываемого вещества в крови. В сочетании с диетой и наряду со сбалансированным питанием такие травяные сборы достаточно эффективно могут влиять на понижение холестерина в крови.
Для эффективного снижения уровня ЛПНП рекомендованы травы и настои в виде липового цвета
Для эффективного снижения уровня ЛПНП рекомендованы травы и настои в виде:
- Липового цвета;
- Корня одуванчика;
- Трав – зверобоя и арники;
- Ежевичных листьев;
- Прополиса.
Холестериновая диета в обязательном порядке должна в себя включать продукты, понижающие описываемое органическое вещество в крови. Продукты в виде:
- Цитрусовых фруктов, содержащих так называемый пектин, который помогает выводить описываемое органическое вещество из организма человека;
- Моркови;
- Чая (зелёного);
- Жирной рыбы. Присутствующий в этом продукте жир отлично борется с холестерином;
- Бобов и соевой продукции;
- Чеснока – он замедляет и не даёт в полной мере вырабатываться излишкам ЛПНП;
- Оливкового масла;
- Семечек и орешков;
- Отрубей и овсяных круп, содержащих растворимые волокна, помогающих выводу из организма плохого холестерина.
Выводу из организма холестерина способствует активированный уголь, в размельчённом состоянии.
Причин возникновения повышенного уровня описываемого вещества в крови множество. Тем более что зачастую происходит этот процесс практически без какой-либо явной симптоматики. За исключением общего недомогания и пониженной работоспособности. Поэтому людям, перешагнувшим 20-летний возраст необходимо сдавать расширенный анализ крови хотя бы раз в 5 лет.
- Много способов перепробовано, но ничего не помогает…
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство для лечения печени существует. Перейдите по ссылке и узнайте что рекомендуют врачи!
Да, постоянные аллергические реакция Да, аллегрия появляется время от времени
Да, после очень интенсивных физических нагрузок Да, появилась перхоть (или волосы стали жирнее обычного)
Да, никак не могу справиться с проблемой Да, я у меня есть лишний вес (более чем на 10 кг) Да, слегка превышаю норму (до 10 кг) Да, на языке постоянный налет Да, налет периодически появляется
Да, имеется небольшое пожелтение
Да, постоянные аллергические реакция Да, аллегрия появляется время от времени
Да, после очень интенсивных физических нагрузок Да, появилась перхоть (или волосы стали жирнее обычного)
Да, никак не могу справиться с проблемой Да, я у меня есть лишний вес (более чем на 10 кг) Да, слегка превышаю норму (до 10 кг) Да, на языке постоянный налет Да, налет периодически появляется
Да, имеется небольшое пожелтение
Источник: https://microbiologu.ru/pitaniye/pechen-i-holesterin/
Почему печень вырабатывает много плохого холестерина?
Холестерин завоевал плохую репутацию благодаря ключевой роли в развитии болезней сердца, сосудов. Высокая концентрация стерола действительно способствует формированию сосудистых бляшек, которые являются причиной гибели каждого второго человека. Однако холестерол –необходим организму для многих обменных процессов.
Взаимосвязь холестерина и печени очень крепка. Орган участвует во всех этапах холестеринового обмена. Рассмотрим детальнее что общего между печенью и стеролом, какие заболевания провоцируют изменение его уровня, симптомы, методы лечения.
Зачем организму холестерин
Холестерин необходим организму человека для строительства клеточных оболочек, синтеза витамина D, желчных кислот, некоторых гормонов.
Большую часть стерола (75-80%) синтезируется нашим телом – эндогенный холестерол, меньшая поступает с едой – пищевой.
Какое количество холестерина синтезируется в печени? Печень синтезирует около половины эндогенного стерола. Остаток вырабатывается клетками кожи, кишечника, надпочечников.
По своей структуре холестерол – жироподобная субстанция, которая как всякий жир не растворима водой. Поэтому по кровеносным сосудам свободный холестерин перемещаться не может. Для этого ему нужны помощники – липопротеины. Существует несколько типов липопротеидов, каждый из которых выполняет отдельную функцию:
- хиломикроны – липопротеиды-гиганты, которые занимаются транспортировкой пищевого стерола. Их количество никак не влияет на здоровье человека, поэтому уровень хиломикронов лабораторно не определяют;
- липопротеиды очень низкой плотности (ЛПОНП) – отвечают за перенос триглицеридов, небольшого количества синтезированного холестерина от печени к тканям;
- липопротеиды низкой плотности (ЛПНП) – основные переносчики синтезированного холестерола. Обеспечивают жироподобным спиртом все клетки организма, которым он необходим;
- липопротеиды высокой плотности (ЛПВП) – транспортируют излишки холестерина от клеток к печени, где он утилизируется.
Повышенный уровень холестерина, связанного с ЛПОНП, ЛПНП, увеличивает риск развития атеросклероза. Поэтому его называют плохим холестерином. А вот высокая концентрация ЛПВП наоборот защищает организм от формирования холестериновых бляшек. За это они получили название хороший холестерин.
Нормальный уровень холестерина меняется с возрастом. У молодых людей содержание стерола ниже, чем у пожилых. Женщины большую часть жизни имеют более низкую концентрацию холестерола, чем мужчины. Эти закономерности хорошо демонстрирует таблица с разбивкой по гендеру, возрасту.
Печень и холестериновый обмен
Обмен холестерина больше всего связан с печенью. Этот орган принимает участие во всех этапах метаболизма стерола: синтез холестерина происходит в печени, она же преобразует его в желчные кислоты, липопротеиды, выводит из организма человека. Неудивительно, что при гепатических проблемах развивается нарушение обмена липидов. Рассмотрим каждый этап обмена стерола подробнее.
Синтез холестерина – сложный биохимический процесс, проходящий 5 основных этапов, каждый из них включает несколько химических реакций. Для запуска образования стерола необходимы три молекулы ацетата. Ученые подсчитали: процесс биосинтеза насчитывает более 35 реакций.
Количество свободного холестерина, синтезируемого печенью, зависит от времени суток. Максимальная выработка стерола происходит ночью. Поэтому ранние виды статинов, лекарств, блокирующих синтез холестерола, необходимо было пить перед сном. Новейшие препараты имеют более длинный период полувыведения, их прием не зависит от времени суток.
Холестерин в печени человека частично используется самой печенью для синтеза желчных кислот, частично перерабатывается на ЛПОНП, ЛПНП. Липопротеиды поставляют холестерол другим органам. Они циркулируют по сосудам пока какая-нибудь клетка, которой нужен стерол, не заберет у них холестерин. ЛПОНП полностью «собираются» печенью, а ЛПНП образуются из ЛПОНП, выполнивших свою функцию.
ЛПВП забирают у клеток ненужный холестерин, доставляют его к печени. Орган изымает стерол и перерабатывает его на желчные кислоты. С ними холестерол попадает в желчный пузырь, а затем — кишечник. Желчные кислоты помогают организму усваивать жиры. Часть из них всасывается обратно в кровь, которая доставляет кислоты к печени, а часть выводится из организма с калом.
Заболевания печени, нарушающие обмен холестерина
Взаимосвязи печени и холестерина хорошо заметны при заболеваниях органа. Патологии печени почти всегда нарушают выработку, утилизацию, выведение стерола.
Поскольку больной орган не способен синтезировать адекватное количество желчных кислот, липопротеидов, заниматься их утилизацией.
Рассмотрим самые распространенные гепатологические проблемы, сопровождающиеся аномальным уровнем холестерина.
Неалкогольная жировая болезнь печени
Самой распространенной формой нарушения работы печени является неалкогольная жировая болезнь (НЖБП). Термин НЖБП объединяет несколько заболеваний, из которых наиболее серьезное – неалкогольный стеатогепатит. Он обычно приводит к циррозу, печеночной недостаточности или гепатоцеллюлярной карциноме.
НЖБП часто развивается у больных сахарным диабетом или людей, имеющих лишние килограммы. Болезнь сопровождается дислипидемией, а также липодистрофией – нарушением распределения жировой ткани по телу.
Цирроз
Циррозом называют разрастание соединительной ткани, которая замещает функциональные клетки печени – гепатоциты. Работа печени серьезно нарушается. Количество синтезированного холестерина резко падает, из-за чего снижается концентрация стерола плазмы. Наиболее распространенные причины цирроза – злоупотребление алкоголем, вирусные гепатиты.
Лекарственные препараты
Серьезные печеночные проблемы могут быть побочным эффектом приема препаратов. Печень часто страдает от употребления лекарств, поскольку большинство из них перерабатываются этим органом. Избыток химических веществ приводит к повреждению гепатоцитов.
| Острый гепатит |
|
| Хронический гепатит |
|
| Атипичный гепатит |
|
| Неалкогольный стеатогепатит | |
| Микровезикулярный стеатоз |
|
| Вено-окклюзивная болезнь |
Обычно после прекращения приема лекарств печень восстанавливается. Очень редко заболевание серьезно повреждает структуру органа и переходит в хроническую форму.
Симптомы и диагностика
Печень обладает отличными компенсаторными ресурсами. Повреждения могут протекать бессимптомно долгие месяцы, годы. Когда появляются первые признаки заболевания, повреждения органа уже довольно серьезны. Поэтому рекомендуется при появлении следующих симптомов срочно обратиться к врачу:
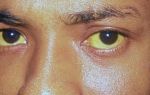
- желтушность кожи, слизистых;
- слабость;
- быстрая утомляемость;
- потеря аппетита;
- асцит;
- склонность к легкому образованию синяков;
- темная моча;
- рвота;
- понос;
- тошнота;
- абдоминальные боли.
Характерных симптомов обычно достаточно для постановки диагноза. Дополнительные исследования нужны для его уточнения или определения тяжести заболевания. К специфическим тестам относятся:
- Ферментные печеночные пробы. Ряд показателей биохимического анализа крови, которые характеризуют работу печени. К ним относятся АЛТ, АСТ, щелочная фосфатаза, ГГТ. Повышение уровня любого фермента указывает на возможные поражения органа.
- Белковый тест. Печень синтезирует огромное количество веществ, в частности некоторые белки крови – альбумины, глобулины, протромбин. При печеночных патологиях способности органа образовывать белки снижается. Это выявляют анализом крови. Из-за чего их концентрация в крови падает. Дефицит протромбина диагностируется по более длительному свертыванию крови.
- Определение содержания билирубина. Этот желчный пигмент образуется при распаде эритроцитов. Такое вещество очень токсично и называется прямым билирубином. Гепатоциты превращает прямой билирубин в непрямой, гораздо менее ядовитый, который выводится из организма. Во время болезни орган не справляется с переработкой обычного количества прямого билирубина. Из-за чего он накапливается организмом. Повышение уровня билирубина свидетельствует о гепатологических проблемах.
- УЗИ. Метод визуальной диагностики, позволяющий оценить структуру печени: однородность, наличие кист, участков разрастания соединительной ткани.
Особенности лечения
Восстановить нормальный синтез липопротеидов, желчных кислот, холестерина в печени можно путем лечения основного заболевания. Обычно пациенту назначают специфическую диету, а также лекарства, помогающие убрать симптомы, восстановить структуру органа.
К разрешенным продуктам относятся каши, фрукты, овощи, мясо, бобовые, молоко, молочные продукты, растительные масла. Ежедневно необходимо выпивать суточную норму воды: 1,5-2 литра. Запрещается употреблять жирные, жаренные, соленые продукты, сахар, сырые морепродукты, алкоголь.
Медикаментозная терапия печеночных заболеваний обычно включает:
- гепатопротекторы – лекарства, помогающие восстановить нормальную структуру печени;
- спазмолитики – снимают спазм сосудов, желчевыводящих путей;
- желчегонные – стимулируют выработку, отток желчи.
Препараты для снижения уровня холестерина (статины) противопоказаны больным с острыми патологиями печени. Их с осторожностью назначают при циррозе. Риск развития серьезных осложнений небольшой, но его стоит контролировать.
Литература
- Elizabeth Connor. The Liver and Cholesterol: What You Should Know, 2017
- SARAH TERRY. Liver Function and Cholesterol Levels, 2017
- Saurabh (Seth) Sethi, MD MPH. How are liver function and cholesterol production linked? 2018
Последнее обновление: Август 22, 2019
Источник: https://sosudy.info/pechen-i-holesterin-vzaimosvyaz
Взаимосвязь между печенью и холестерином
Холестерин – органическое соединение, жирный спирт, который не растворяется в воде и растворяется в жирах. Он находится в мембранах клеток человека и животных.
Около 80% этого соединения вырабатывается организмом, остальные 20% поступают с продуктами питания животного происхождения. Взаимосвязь печени и холестерина очевидна: он в ней синтезируется, а также в кишечнике, половых железах, надпочечниках, почках.
В крови он находится в виде растворимых белковых соединений, которые называют липопротеидами.
Функции холестерина
Липопротеиды, находящиеся в крови, бывают двух видов:
- Высокой плотности – ЛПВП. Их считают хорошим холестерином.
- Низкой плотности – ЛПНП. Эти липопротеиды, в которых мало белка и много холестерина, принято называть плохим холестерином.
ЛП низкой плотности вредят здоровью человека тем, что откладываются на стенках сосудов и образуют атеросклеротические бляшки, которые приводят к опасным заболеваниям и состояниям.
Холестерин выполняет несколько важных функций в организме:
- Участвует в синтезе кортикостероидов и стероидных половых гормонов.
- Представляет собой основу для образования витамина D и желчных кислот.
- Принимает участие в регулировании проницаемости клеточных мембран и предохраняет красные кровяные тельца (эритроциты) от гемолитических токсинов.
- Придает жесткость клеточной мембране и стабилизирует ее текучесть.
- Защищает внутренние структуры клетки от свободных радикалов, находящихся в кислороде.
Вырабатываемый в печени холестерин внутри ее клеток связывается с белками, путь превращения состоит из двадцати цепных реакций. Таким образом образуются липопротеиды очень низкой прочности. Затем под воздействием ферментов в печени происходит расщепление части жирных кислот и соотношение жира и белков в липопротеидах несколько смещается в сторону белков.
Так появляются ЛП низкой плотности. Они поступают в кровоток и транспортируются к тканям. Клетки, которые нуждаются в холестерине, захватывают его. Затем истощенные липопротеиды с низкой концентрацией холестерина и высоким содержанием белка возвращаются в кровь.
Эти соединения представляют собой так называемый хороший холестерин, или липопротеиды высокой плотности.
Циркулирующие в крови ЛПВП попадают в печень. Из половины этих соединений синтезируются желчные кислоты, которые становятся частью желчи, отправляются в желчный пузырь и там откладываются.
Когда человек принимает пищу, желчь выбрасывается в кишечник и принимает участие в процессе ее переваривания. Оставшийся холестерин подвергается воздействию кишечных микроорганизмов, его метаболиты выводятся наружу с калом.
Вторая половина ЛПВП запускается в очередной круг жирового обмена.
Обмен липопротеинов в организме
Процесс образования холестерола в печени зависит от его концентрации в крови. При его избытке синтез замедляется, при недостатке – усиливается. Здоровые клетки печени длительное время способны поддерживать в крови нормальный уровень холестерина, несмотря на употребление в пищу большого количества животных жиров, а также наличие вредных привычек и ожирения.
Наступает момент, когда печень не может поддерживать нормальный уровень холестерина и происходит нарушение липидного обмена. Причин этого несколько:
- Поступление его в избытке с пищей в течение длительного времени.
- Выработка собственного холестерина в большом объеме.
- Недостаточное количество или отсутствие рецепторов в клетках, которые захватывают холестерин из крови.
- Нарушение его выведения.
Таким образом, нарушения в работе органов и употребление в пищу большого количества продуктов, богатых холестеролом, приводит к нарушению обменных процессов в организме. Изменяются химические и физические свойства желчи, в желчном пузыре начинают формироваться и откладываться камни.
При повышении концентрации плохого холестерина в крови начинается отложение его на сосудистых стенках и развивается атеросклероз
Организм человека – саморегулирующаяся система, и при избытке липопротеидов включаются компенсаторные механизмы. Регулирование выработки холестерина начинается при его определенном уровне в крови.
При некоторых патологиях разного происхождения эти механизмы оказываются нерабочими, и холестерин начинает скапливаться в организме, приводя к опасным состояниям.
В норме уровень общего холестерина находится в пределах от 3,6 до 5,1 ммоль на литр. Если она превышена, состояние называется гиперхолистеринемией. Нарушение обменных процессов происходит при избыточной концентрации ЛП низкой плотности.
Большое количество плохого холестерина образуется при следующих патологиях:
Как почистить печень
- При холестазе – процессе, при котором нарушено образование, поступление и выделение желчи в двенадцатиперстную кишку, что приводит к ее застою. При этом ЛП низкой плотности начинает проникать через стенки желчных протоков и добавляется к уже циркулирующим в крови соединениям. Такое состояние развивается при закупорке выводных желчных протоков, желчнокаменной болезни, сдавлении внутрипеченочных желчных протоков.
- При наследственной гиперхолестеринемии, раке поджелудочной железы, сахарном диабете, гипотиреозе, почечной недостаточности, нефроптозе, артериальной гипертензии, болезней сердечно-сосудистой системы, гиперплазии коры надпочечников, приеме некоторых препаратов. В этом случае печень синтезирует холестерол в больших количествах.
- При циррозе печени высокая концентрация ЛПНП обусловлена гипертрофией гепатоцитов (печеночных клеток) в начале болезни. В дальнейшем клетки печени начинают атрофироваться и замещаться фиброзной тканью, что приводит к нормализации уровня ЛП низкой плотности, а затем и к их понижению. В конечной стадии цирроза общий холестерин может расти за счет ЛПВП, поскольку клетки печени уже не могут их перерабатывать.
- Гепатиты любого происхождения и алкогольная болезнь печени. При этих патологиях развивается печеночная недостаточность, которая распространяется и на выработку липопротеидов. Рост уровня общего холестерина происходит за счет повышения количества ЛПВП, которые не могут расходоваться больной печенью.
Другие причины повышения
Высокий уровень в крови ЛП низкой плотности не связан с возрастом и полом человека.
Почему печень вырабатывает много плохого холестерина:
- При рационе с высоким содержанием высококалорийных продуктов.
- При низкой физической активности и малоподвижном образе жизни.
- При наличии вредных привычек: курения, злоупотребления алкоголем.
- Из-за переедания.
К повышению уровня липопротеидов низкой плотности в крови приводит следующая пища:
- Субпродукты: сердце, почки, печень. Если посмотреть, сколько в печени холестерина, то оказывается, что в куриной – около 200 мг на 100 г, в говяжьей – 300 мг, в свиной – 150 мг.
- Говядина, свинина.
- Большое количество яичных желтков в рационе.
- Молочная продукция.
- Маргарин.
Как привести показатель в норму
Уровень холестерина в крови определяется с помощью анализа венозной крови (биохимии). В норме его уровень должен находиться в диапазоне от 3,6 до 5,1 ммоль на литр.
Для снижения прибегают к комплексу мер:
- Своевременное лечение заболеваний, которые оказывают влияние на уровень ЛП низкой плотности.
- Правильное питание. В рацион нужно включать больше следующих продуктов: цитрусовых, зеленого чая, моркови, бобов, жирной рыбы, чеснока, орехов, семечек, отрубей, овсяной каши, оливкового масла.
- Занятия физкультурой и спортом, прогулки на свежем воздухе.
- Отказ от вредных привычек, особенно от курения, а также злоупотребления спиртными напитками.
- Избавление от лишнего веса.
При повышенном холестерине врач может назначить статины – лекарственные препараты, снижающие его уровень. Принимать их можно только по назначению под контролем медработника.
Профилактика
Чтобы избежать повышения ЛПНП в крови, нужно употреблять в пищу продукты с низким его содержанием, а также ту пищу, которая способствует снижению его уровня. Необходимо включать в меню меньше еды, которая повышает уровень плохого холестерина.
Заключение
Печень и холестерин имеют тесную связь. Этот орган непосредственно участвует в синтезе липопротеидов.
Кроме этого, печень занимается трансформацией холестерола, поступающего с ЛП высокой плотности, в жирные кислоты и выводит излишки липофильного спирта.
Печень является регулятором уровня содержания холестерина в организме, и нарушение ее функционирования скажется на его содержании в организме.
Источник: https://albur.ru/prochee/vzaimosvyaz-mezhdu-pechenyu-holesterinom
При каких заболеваниях печень вырабатывает много плохого холестерина
Холестерин – очень важное вещество в организме человека. Он участвует в жировом обмене, в формировании клеточных мембран, усваивании жирорастворимых витаминов (А,Е), в синтезировании ферментов.
Откуда поступает холестерин? На самом деле, с пищей мы получаем только 20% холестерина. Остальные 80% вырабатываются организмом: 60% печенью и 20% надпочечниками и половыми железами. Как видим, основной орган по синтезированию холестерина – печень. Поэтому при возникновении проблем с ней нарушается и нормальная выработка холестерина.
Холестерин образуется из белковых соединений (протеина) и жировых (липидов) – липопротеиды.
В зависимости от соотношения белковой и жировой составляющей холестерин может быть очень низкой плотности, который является фундаментом для построения липопротеидов низкой плотности (ЛПНП), то есть плохого холестерина в народном обозначении.
ЛПНП вырабатываются в печени и разносятся кровотоком клеткам, которые нуждаются в холестерине. Как только ЛПНП отдал часть липидов (жира), то соотношение белка в нем увеличивается, и он становится липопротеидом высокой плотности (ЛПВП), то есть хорошим.
ЛПВП назад возвращается в кровь и участвует в дальнейшем синтезе холестерина и желчных кислот. Поэтому чем больше ЛПВП в крови, значит, плохой холестерин усвоился клетками. А если его мало, то в клетках достаточно холестерина и его избыточное количество гуляет по крови, образуя жировые бляшки.
Поэтому если нарушается работа печени, то в крови повышается уровень холестерина. Первая причина – это жировой гепатоз, когда клетки печени замещаются жировой тканью. Они уже не способны проводить все необходимые биохимические реакции и уровень холестерина растет, как правило, плохого. Гепатоз развивается на фоне ожирения и неправильного питания.
Второй причиной является цирроз печени, когда клетки печени заменятся на соединительную ткань. И жировой обмен происходит не правильно.
Третья причина – неправильный выбор лекарственных препаратов от других заболеваний, которые способствуют повышению уровня холестерина.
И, наконец, нарушения в работе надпочечников и щитовидной железы.
Узнать уровень холестерина в крови очень просто, нужно сдать биохимический анализ крови. В случае повышения уровня холестерина и преобладания ЛПНП нужно обратиться к врачу.
Подробнее читайте тут
Источник: https://medru.su/health/pri-kakix-zabolevaniyax-pechen-vyrabatyvaet-mnogo-ploxogo-xolesterina.html
При каких заболеваниях печень вырабатывает много холестерина?
Человеческий организм является совершенной системой, придуманной природой, в которой нет ничего лишнего. Все синтезируемые внутренними органами вещества выполняют свои специфические функции, а отработанные метаболиты выводятся по мере их образования. Человек – это система уравновешенная. Так почему печень вырабатывает много «плохого» холестерина? Или, может, не все так плохо?
Роль холестерина в организме
Холестерин является обязательным компонентом клеточных мембран. Последние, подобно сэндвич-панелям, состоят из внутреннего и наружного слоя из фосфо- и гликолипидов и плотной прослойки между ними. Холестерин как раз находится посередине, играя роль уплотнителя, стабилизатора упругости и своеобразного фильтра, предотвращающего свободное перемещение молекул из одной клетки в другую.
Так как все клетки организма обладают собственными цитоплазматическими мембранами, то холестерин присутствует во всех тканях. Он обеспечивает им форму и эластичность в широком интервале температур. Также необходим он для:
- синтеза гормонов надпочечников, женских и мужских половых желез;
- выработки желчных кислот, раскладывающих пищу на усваиваемые химические элементы;
- превращения провитамина D в полноценный витамин;
- оптимизации всасывания остальных жирорастворимых витаминов.
Он вырабатывается, в основном, в печени, хотя в процессе участвуют и другие ткани (эпителий почек, кишечника, кожных сальных желез). Кроме того, определенная его часть поступает извне с продуктами питания.
Экзогенный холестерин из пищеварительного тракта также первым делом поступает в печень.
Тут то и происходит его соединение с белками с образованием липопротеидов, которые затем током крови разносятся по месту требования и участвуют в разнообразных биохимических реакциях.
Разница между липопротеидами заключается лишь в количественном соотношении холестерина с белками. Если протеина много, размеры липопротеидов достаточно крупные, а плотность высокая.
Чем меньше белкового компонента, тем ниже плотность жиро-белкового комплекса и меньше его физические параметры.
Но, какими бы они ни были, в конечном итоге липопротеиды распадаются, а продукты распада выводятся кишечником, в меньшей степени – почками и кожей.
При избыточном выбросе из печени в кровь липопротеидов, содержащих холестерин, и/или неполноценном выведении продуктов их распада развивается состояние гиперлипидемии.
Она была бы не так опасна, если бы не поврежденные токсинами или перепадами артериального давления внутренние стенки сосудов. И с возрастом риск развития такого повреждения, а значит – сердечно-сосудистых заболеваний, значительно повышается.
Это вызвано разными болезнями, вредными привычками, подверженностью стрессам.
Низкоплотные липопротеиды обладают оптимальными размерами, чтобы наглухо запломбировать образовавшиеся бреши, а значит, у них и в мыслях нет ничего «плохого».
Впрочем, как и нет самоконтроля! Избыточный холестерин сначала «по-доброму» встраивается в мембраны клеток сосудистой выстилки. Но затем безудержно в них накапливается, разрушает их, и оказывается уже за пределами эндотелия – в толще артериальной стенки.
Так образуются атеросклеротические бляшки, уменьшающие просвет сосудов и являющиеся основным субстратом атеросклероза.
Так как же взаимосвязаны между собой печень и холестерин? Почему возникают состояния гиперхолестеринемии? И, какая патология приводит к нарушению работы главного фильтра организма?
Синтез холестерина в печени
Холестерин, вырабатываемый в печени, и поступивший из верхнего отдела кишечника, внутри печеночных клеток связывается с белками. Процесс проходит 20 цепных реакций, вдаваться в подробности которых не имеет смысла.
Главное уяснить, что при этом образуются липопротеиды очень низкой плотности (в них много холестерина и мало белка).
Затем, тоже в печени, под воздействием специальных ферментов часть жирных кислот расщепляется, и соотношение в жиробелковом соединении несколько смещается в сторону белка: получаются липопротеиды низкой плотности.
Они поступают в кровь и транспортируются к периферическим тканям. Нуждающиеся клетки захватывают холестерин и пользуются им по назначению. Остатки истощенных липопротеидов уже с небольшим содержанием холестерина и высокой концентрацией белка удаляются из клеток назад в кровоток. Они носят название липопротеидов высокой плотности.
ЛПВП циркулируют в крови, и снова заносятся в печень. Одна их половина служит основой для синтеза желчных кислот, входящих в состав желчи. Она поступает в желчный пузырь и там депонируется.
Во время приема пищи желчь выбрасывается в кишечник, и принимают участие в пищеварении. Неиспользованный холестерин «добивают» кишечные микроорганизмы, а образовавшиеся метаболиты выводятся с каловыми массами.
Вторая половина запускается в новый круг липидного обмена.
Образуется холестерин в печени под контролем его же концентрации в крови: при гиперхолестеринемии синтез замедляется, при гипохолестеринемии – ускоряется. Здоровые гепатоциты способны поддерживать нормальный уровень холестерина длительное время, несмотря на атерогенный образ жизни (употребление большого количества животных жиров, курение, алкоголь, стрессы, гиподинамия, ожирение).
Но всему есть предел: обязательно наступит момент, когда печень уже не сможет адекватно регулировать холестеринемию. Такие нарушения обменных процессов в организме могут быть вызваны четырьмя основными причинами:
- длительным и неконтролируемым поступлением холестерола извне;
- отсутствием или недостаточным количеством клеточных рецепторов, захватывающих холестерол из крови;
- повышенной выработкой собственного холестерола;
- неэффективным его выведением.
Излишества в еде, патология органов, участвующих в процессе синтеза и метаболизма холестерола, неизбежно приведут к его дисбалансу, а затем и к обменным заболеваниям.
В первую очередь – к изменению физико-химических свойств желчи, провоцирующих образование камней в желчном пузыре, и повышению уровня ЛПНП в крови, проявляющемуся атеросклеротическими депозитами в артериальных стенках.
В конечном итоге все закончится развитием самостоятельной патологии: желчнокаменной болезни и атеросклероза.
Если останавливаться только на отдельно взятом печеночном синтезе липопротеидов, следует подробнее рассмотреть систему «печень и холестерин»: при какой патологии теряется слаженная взаимосвязь?
При каких заболеваниях печень вырабатывает много холестерина
Нормальный показатель общего холестерина колеблется в пределах от 3,6 до 5, 2 ммоль/л. Все, что находится за пределами верхней границы, называется гиперхолестеринемией. Риск развития обменных заболеваний повышается при гиперхолестеринемии за счет низкоплотных липопротеидов, которые в народе прозвали «плохим» холестерином.
Так при каких заболеваниях клеткам печени приходится вырабатывать много «плохого» холестерина?
- При повышении содержания липопротеидов в крови (наследственная, алиментарная гиперхолестеринемия, гипотиреоз, рак поджелудочной или предстательной железы, сахарный диабет, беременность, гиперплазия коры надпочечников, почечная недостаточность, прием некоторых лекарственных препаратов) печень синтезирует больше, чем положено холестеринсодержащих веществ, просто выполняя свою непосредственную функцию. Тут она ни в чем не виновата.
- Повышение содержания липопротеидов с низкой плотностью наблюдается при холестазе. ЛПНП начинают просачиваться через стенки растянутых желчных протоков после длительного накопления и суммируются к уже циркулирующим в крови. Такие состояния развиваются при желчнокаменной болезни, закупорке выводных желчных протоков объемными образованиями, сдавлении внутрипеченочных желчных ходов разрастающейся в печени инородной тканью.
- «Плохой» холестерин при циррозе повышается из-за гипертрофии клеток печени в начальных стадиях заболевания. В последующем они атрофируются и замещаются фиброзной тканью. Поэтому в конечных стадиях процесса «плохой» холестерин возвращается в норму, а затем его уровень и вовсе снижается. В исходе патологии общий холестерин может быть повышенным за счет высокоплотных липопротеидов, так как гепатоциты уже не способны их перерабатывать.
- Та же ситуация происходит при гепатите любой этиологии или алкогольном поражении печени, ведь печеночная недостаточность распространяется и на холестериновый синтез. Повышенный уровень общего холестерина связан с ростом количества липопротеидов высокой плотности, не расходуемых больной печенью.
Как проверить состояние печени
Редко кто «среди ясного неба» пойдет проверять состояние печени. Толчком к действию могут быть некоторые печеночные симптомы:
- дискомфорт или тупая болезненность в правом подреберье;
- увеличение печени, случайно обнаруженное при ультразвуковом обследовании внутрибрюшных органов или при самообследовании;
- неприятный, чаще горький, привкус во рту;
- необъяснимое похудение;
- появление желтушного окрашивания склер или кожных покровов.
Для первого скрининга проводят биохимический анализ плазмы крови, который еще называется печеночными пробами.
Он включает определение количества специфических ферментов, количества и качества желчного пигмента билирубина и общего количества белка и альбумина, производимого гепатоцитами. Для того, чтобы проверить какое количество холестерина синтезируется в печени, делают липидограмму.
При необходимости могут направить на более специфические исследования функционального состояния органа. Результаты оцениваются в комплексе с оценкой УЗИ-картины печеночной ткани.
Как бы там ни было, нормальные показатели состояния печени не исключают развитие гиперхолестеринемии по другим причинам. Хотя этот жизненно важный орган так же нужно беречь, как и остальные.
Источник: https://holestein.ru/analizy/pochemu-pechen-vyrabatyvaet-mnogo-holesterina