Холецистопанкреатитом называют острое патологическое состояние, при котором болезненно сочетаются воспалительные процессы в поджелудочной железе и желчном пузыре.
Холецистопанкреатит: симптомы и лечение
Лечение этого заболевания специфическое: чаще всего, оно требует хирургического вмешательства, затем параллельно с приемом специально подобранных медицинских препаратов больной должен соблюдать диету, народные методы при таком обострении навряд ли помогут.
В большинстве случаев развитие холецистопанкреатита происходит в результате хронического холецистита и/или хронического панкреатита.
Через некоторые время признаки холецистита дополняются тошнотой, болевыми ощущениями в районе подложки, распространяющимися на спину, горьким привкусом во рту и болью с правой стороны.
Тошнота, боли и другие симптомы холецистопанкреатита
Причины развития недуга
К основным причинам появления этого заболевания относится:
- повышенное давление на двенадцатиперстную кишку и печень во время вздутия живота;
- слишком близкое расположение гепатопанкреатических внутренних органов, из-за чего желчь забрасывается в двенадцатиперстную кишку;Строение ЖКТ
- хронический холецистит, при котором протоки закупориваются образованными камнями, осложнённый наличием хронического панкреатита.Хронический холецистит
Также существуют механизмы патогенетического рода, при которых может развиться холецистопанкреатит; к таковым относится:
- рак поджелудочной;Рак поджелудочной железы
- отеки фатерова соска;На схеме показан фатеров сосок
- опухоль органов желчеобразования;
- почечные камни;Почечные камни
- атония сфинктера Одди;Изображение схематичное сфинктера Одди
- язва желудка.Язва желудка
Холецистопанкреатит: симптомы и лечение
На стадии обострения недуга в хронической форме у больного могут наблюдаться следующие симптомы:
- расстройства диспепсического характера;
- жир в каловых массах;
- вздутие живота;
- потеря веса.
Симптомы холецистопанкреатита
Что касается неврологических признаков, то они включают в себя:
- атрофию брюшных мышц;
- сильные боли в правом реберно-позвоночном угле;
- высыпание вокруг пупка;
- изменение цвета кожи вокруг пупка (она становится синей);
- уменьшение объема подкожного жира;
- появление плотного новообразования в районе поджелудочной железы.
Неврологические признаки и симптомы
Если человек долгое время страдает от холецистопанкреатита, это может спровоцировать недостаточность работы этой железы.
Спустя некоторое время вследствие недостатка пищеварительных ферментов могут проявиться следующие клинические симптомы:
- непереваренные волокна жиров или мышц в каловых массах;
- изменение консистенции стула (он становится жидким, обретает белый оттенок);
- ухудшение секреции липазы поджелудочной железы.
При хронической обструктивной форме описываемого недуга наблюдается закупоривание протока двенадцатиперстной кишки.
Обратите внимание! Спецификация симптоматики зависит от конкретной формы заболевания.
Так, боли в левом подреберье свидетельствуют об остром или хроническом (на стадии обострения) холецистопанкреатите. Неприятные ощущения могут усиливаться после приемов пищи и утихать, когда человек принимает сидячее положение с небольшим наклоном вперед.
Боли в левом подреберье
Рвота и тошнота – симптомы такой формы заболевания, которая вызвана чрезмерным употреблением алкоголя. Они возникают при поражении эпителиальных тканей поджелудочной.
Рвота, тошнота
Кроме того, подобные симптомы могут наблюдаться на фоне недуга при отравлении этиловым спиртом. Как известно, процесс метаболизма спиртного осуществляется в печени, а «отходы» переработки поступают в кровь.
И когда эти «отходы» скапливается в клетках органов, это приводит к снижению выработки ферментов пищеварения, нарушению биохимических процессов и ингибиции синтеза биоактивных веществ.
Все эти нарушения провоцируют тошноту, рвоту, а также расстройства диспепсического характера.
Диспепсические расстройства
К другим причинам возникновения болевого синдрома при хронической форме болезни относят:
- нервные воспаления;
- уменьшение сечения последнего отдела желчного протока;
- панкреатические деструктивные процессы, вызванные провоцирующими факторами.
Обратите внимание! Нарушение гормонального фона приводит к таким формам заболевания, при которых нарушается и переработка жиров, из-за чего, собственно, в каловых массах и наблюдается избыток жировых скоплений.
На ранних этапах холецистопанкреатита нарушается толерантность поджелудочной к глюкозе. Никакие клинические симптомы на начальной стадии не проявляются, а диагностировать болезнь можно лишь в лабораторных условиях по повышенному содержанию углеводов.
Установить точный диагноз можно еще до появления серьезных осложнений по некоторым ранним признакам.
- Из-за скопления высоких концентраций лактата может наблюдаться кетоацидоз, при этом, если причиной возникновения заболевания стало одновременное обострение хронического холецистита и хронического панкреатита, то этого явления наблюдаться не будет.
Кетоацидоз
- В глазном дне могут изменяться сосуды, что также свидетельствует о проблемах с толерантностью к глюкозе, диабете.
- Если уровень глюкозы составляет до 200 мг/дл, то у человека может наблюдаться полинейропатия, сопровождающаяся расстройствами психики.
Симптомы диабетической полинейропатии
Также следует ознакомиться и с более редкими симптомами описываемого заболевания, к которым относят:
- желтуху;
- артрит кистевых суставов (не будет, если причиной возникновения заболевания стало одновременное обострение хронического холецистита и хронического панкреатита);Артрит суставов
- асцит (не будет, если причиной возникновения заболевания стало одновременное обострение хронического холецистита и хронического панкреатита);Асцит
- появление псевдокист;
- скопление жидкости в плевральной полости.Скопления жидкости в плевральной полости
При холецистопанкреатите наблюдается высокий процент смертности; в большинстве случаев люди гибнут из-за осложнений, таких как:
- тромбоз;Тромбоз
- нарушения в работе эндокринной системы;
- высокая степень непроходимости желчного протока;Закупорка желчного протока
- полинейропатия.
Обратите внимание! При проведении клинического обследования также можно обнаружить белесый налет на языке, отслаивание ногтей, шелушение кожного покрова и заеды. Признаком нарушения микроциркуляции является появление красных пятен на животе.
Особенности лечения болезни
Холецистопанкреатит — лечение
Чаще всего, заболевание лечится хирургическим путём. Симптоматическая терапия назначается на продолжительное время. Медикаментозные средства используются для того, чтобы улучшить пищеварение.
Такие средства представляют собой искусственные аналоги пищеварительных ферментов и предназначены для устранения стеатореи, нормализации пищеварения и предотвращения образования эластазы в каловых массах.
Вся процедура лечения основывается на следующих принципах:
- стабилизация функциональности поджелудочной железы;
- повышение качества жизни пациента;
- нейтрализация возможных осложнений;
- устранение воспалительных процессов.
Интоксикация устраняется путем назначения минеральных вод, содержащих хлориды и гидрокарбонаты (по одному стакану пять раз в день).
Анализ минеральной воды
Также было разработано специальное диетическое питание (речь идет о диете №5П), которая исключает жирную, острую и кислую пищу, газированные напитки.
Диета №5П
Ниже приведены медицинские препараты, которые назначаются при лечении холецистопанкреатита.
Народные методы
Как отмечалось в начале статьи, лечение можно дополнить некоторыми народными средствами. В большинстве своем это настои. Самые эффективные из них приведены ниже.
Таблица. Травяные настои для лечения холецистита
| Тысячелистник, полынь | Необходимо взять по чайной ложке каждого из ингредиентов, залить 250 мл кипятка и настаивать на протяжении получаса. Готовое средство процеживается и употребляется по ½ стакана три-четыре раза в день. |
| Фиалка, перечная мята, цвет липы, зверобой, ромашка | Все ингредиенты берутся в одинаковом количестве (по чайной ложке), смешиваются и заливаются 500 мл кипящей воды. Средство настаивается полчаса, принимается по одному стакану трижды в день перед едой. |
| Полынь, зверобой, перечная мята | Процедура приготовления стандартная: нужно взять по чайной ложке всех ингредиентов, залить 500 мл кипятка и настаивать приблизительно 20 минут. Принимать настой следует по одному стакану дважды в день, обязательно натощак. |
Рекомендации по облегчению симптомов
Приведем еще несколько дельных советов по облегчению течения болезни.
- Нужно пить как можно больше воды – минимум по 2 л каждый день.
Обильное питье
- Если включить в рацион женьшень, мускатный орех, базилик и чеснок, это поможет вывести осадок из желчного пузыря.
Женьшень
- Также в очистке пузыря поможет льняное масло.
Льняное масло
- От употребления мясных, рыбных блюд следует отказаться или хотя бы сократить его. Также сюда относятся куриные яйца, молочные продукты и все, что повышает уровень холестерина.
Холестерин в продуктах
- Продукты, содержащие витамин С, помогут нормализовать работу желчного пузыря. Еще рекомендуется дополнить рацион капустой (в сыром виде или в виде сока, салата), т. к. в ней много аскорбиновой кислоты.
витамина C в пищевых продуктах
- Наконец, еще одно средство для очистки пузыря – смесь сока любых фруктов с касторовым маслом.
Масло Касторовое
Профилактические меры
Главным принципом профилактики холецистопанкреатита считается отказ от спиртных напитков и курения.
Отказ от курения, наркотиков и алкоголя
Кроме того, приступы заболевания сопровождаются сильными болями в верхней части живота после каждого приема пищи, поэтому рацион следует составить таким образом, чтобы количество провоцирующих продуктов в нем было минимальным. Питаться следует дробно (не более 60 г за один раз), с частыми повторениями, количество жиров нужно ограничить, а витаминов, напротив, увеличить.
Дробное питание
Видео – Диета №5П
Источник: https://med-explorer.ru/gastroenterologiya/lechenie-gastroenterologiya/xolecistopankreatit-simptomy-i-lechenie.html
Хронический холецистопанкреатит: симптомы и лечение патологии
На сегодняшний день у многих людей врачи диагностируют развитие острой формы холецистопанкреатической патологии. Симптомы холецистопанкреатита имеют схожую клиническую картину с развитием других заболеваний пищеварительной системы органов, что обуславливается воздействием факторов окружающей среды, пищевыми продуктами, включающими в свой состав элементы ГМО, а также постоянством стрессовых ситуаций. Согласно статистическим данным медицины, данное заболевание имеет довольно широкую распространенность среди представительниц прекрасного пола. В представленной статье разберемся подробнее, что называется хроническим холецистопанкреатитом, причины и механизм его развития, а также симптомы и лечение холецистопанкреатита, протекающего как в острой форме, так и в хронической формах.
Что такое хронический холецистопанкреатит?
Хроническим холецистопанкреатитом, имеющим код по мкб К87.
0, называется заболевание, характеризующееся одномоментным развитием воспалительного процесса в полости поджелудочной железы и желчного пузыря, имеющее хронический характер течения и сопровождающееся целым комплексом патологических нарушений в процессах переваривания углеводных соединений и жиров.
При развитии данной болезни также нарушается транспортировка желчи и процесс продуцирования ферментативных компонентов, выполняющих пищеварительную функцию, в полости тонкого кишечника. Данная патология имеет волнообразный характер протекания, характеризующийся поочередной сменой периодов ремиссии, которые время от времени могут обостряться.
Развитие хронической формы холецистопанкреатита на протяжении 5 и более лет может спровоцировать острый дефицит ферментативных компонентов, обладающих пищеварительной функциональностью.
Причины возникновения патологии
Развитие холецисто-панкреатита может провоцировать наличие огромного количества провоцирующих факторов, самыми часто встречаемыми являются следующие явления:
- врожденные аномалии в сфере анатомического расположения внутренних органов, входящих в гепатопанкреатическую систему,
- хаотичный и неправильный рацион питания с содержанием большого количества жирной пищи и продуктов с легкоусвояемыми углеводами,
- чрезмерный уровень употребления алкоголя,
- хронический стресс,
- образование рубцов в полости дуоденального протока с характерной компрессией,
- хр. холецистит,
- различные патологические нарушения, провоцирующие снижение тонизации в области сфинктера Одди,
- продолжительное развитие метеоризма, оказывающее чрезмерный уровень давления на полость 12-ти перстной кишки и печени.
Вызвать развитие острого холецистопанкреатита может прогрессирующая стадия калькулезного холецистита. Калькулёзный холецистит характеризуется образованием специфических конкрементов в полости желчного пузыря, преграждающих нормальный отток желчи со всеми выходящими отсюда последствиями. Развитию данного патологического процесса в большей мере подвержен именно женский организм.
Стоит отметить, что есть и косвенные причины образования холецистопанкреатической патологии, которые сами по себе не способствуют развитию данного заболевания, имеющие поверхностный эффект, но в совокупности с протеканием параллельных патологий в сфере ЖКТ оказывают максимальное воздействие на повышение вероятности рассматриваемой болезни. Среди таких причин выделяются следующие факторы:
- отечная форма фатерова соска,
- образование камней в почках, а также в полости желчного пузыря,
- язвенное поражение желудка,
- гастрит,
- развитие злокачественной опухоли в области гепатобилиарной системы,
- развитие опухолей различного характера в полости поджелудочной железы,
- повышенный уровень кислотности желудочного сока.
Механизм возникновения
Желчный пузырь и поджелудочная железа имеют довольно схожую функциональность, заключающуюся в производстве специальных веществ, необходимых для осуществления процесса пищеварения и усвоения продуктов питания, в виде панкреатических ферментов и желчи.
Так как, организм человека устроен так, что между панкреатическим и желчным протоками в области их слияния с полостью кишечника расстояние минимальное, то это может способствовать:
- При развитии воспаления в полости желчного пузыря и нарушения оттока желчи, происходит нарушение поступления панкреатических ферментов и развитие сбоя в работе поджелудочной железы.
- Хронический холецистит в большинстве случаев начинает развиваться на фоне хронической формы панкреатита при забросе панкреатических ферментативных веществ в полость желчевыводящих протоков.
Таким образом, при поражении одного органа, под воздействием провоцирующих факторов происходит поражение и второго, в ходе чего начинает развивать холецистопанкреатическая патология в системе органов желудочно-кишечного тракта.
Симптомы и проявления
Острый бескаменный холецистит может вызвать развитие острого панкреатита и, наоборот, в ходе чего начинает развиваться острый холецистопанкреатит либо его хроническая форма. В период обострения патологии наблюдается проявление следующей клиники:
- интенсивное уменьшение массы тела,
- болезненные ощущения в зоне подреберья справа,
- нарушения в стабильности стула,
- незначительное повышение температуры тела,
- развитие метеоризма и вздутие живота,
- преобладание жировых веществ в составе каловых масс,
- высыпания на кожных покровах,
- посинение кожи в области пупочной ямки.
При проведении пальпаторного обследования пациента отмечается наличие небольшого уплотнения, а пациент жалуется на появление болезненности в зоне локализации поджелудочной железы. В некоторых случаях, могут диагностироваться омертвевшие мышечные волокна в зоне живота.
При развитии недостаточности пищевых ферментативных веществ в период развития хронической формы патологии формируется жидкий стул с беловатым оттенком и наличием непереваренных остатков пищи в составе каловых масс. Выводящий проток в полости 12-ти перстной кишки начинает закупориваться.
В области подреберной части отмечается появление болезненных ощущений после употребления какой-либо пищи, уменьшающих свою интенсивность при принятии положения, сидя с незначительным наклоном туловища вперед. Из числа наиболее редко встречающихся признаков этой патологии, являются следующие отклонения:
- желтушность кожных покровов,
- скопление жидкости в полости брюшины,
- развитие заболеваний на кистях рук артритного происхождения,
- псевдокисты,
- появление белого налета на поверхности языка,
- смягчение ногтевых пластин и сухость кожных покровов, сопровождающаяся шелушением.
Также могут появляться на поверхности живота высыпания крупных размеров кровянистого характера.
Запущенный случай с развитием данной патологии ведет к летальному исходу в 50% всех случаев.
Диагностика
Для успешного диагностирования данной формы патологического заболевания используется сразу несколько разновидностей диагностических мероприятий:
- сдача анализов,
- узи,
- томография.
- ФГДС.
Нередко назначается процедура релаксационной дуоденографии, позволяющей выявить развитие патологические нарушения в области поджелудочной железы, большого дуоденального соска, желчного пузыря и в области конечного отдела в общем желчном протоке.
Анализы
Для диагностирования патологии необходимо сдать анализы крови на определение концентрации гормональных веществ, каловые массы на биохимическое исследование для определения в них повышенной концентрации жировых компонентов. Также анализы кала сдаются на биохимию для определения концентрации протеолитических ферментов. Сдается кровь на биохимию и на определение концентрации сахара.
В ряде обязательных процедур также назначается прохождение дыхательного теста, необходимого для проведения анализа, заключающегося в оценке уровня активности пищеварительных ферментативных веществ.
Ультразвуковое исследование
Узи диагностика является самым простым, дешевым и информативным методом диагностики, позволяющим визуально оценить состояние всех внутренних органов, находящихся в полости брюшины.
С помощью данного метода исследования производится выявление следующих патологических нарушений:
- развитие воспалительного процесса в полости желчного пузыря и поджелудочной железы,
- прогрессирование новообразований различного характера течения,
- кистозное поражение органов.
Для проведения данного метода обследования необходимо предварительно подготовиться к нему, причем подготовку должен пройти как взрослый человек, так и ребёнок.
Для грудных детей необходимо перед проведением узи брюшной полости пропустить один прием пищи и провести процедуру по очищению кишечника, посредством постановки клизмы.
Детям до 3-х летнего возраста необходимо исключить прием пищи за 4 часа до обследования, а воды за 60 минут до процедуры. А также нужно пропоить ребёнка лекарственными препаратами, обеспечивающими снижение уровня газообразования, в виде Боботика, или Эспумизана. Более старшему поколению детей до 14 лет, необходимо голодать на протяжении 8 часов перед узи.
Беременным также может быть назначено узи, для проведения, которого необходимо за несколько дней убрать из рациона питания все жаренные, сладкие и мучные изделия, а также продукты способствующие образованию газов в кишечнике, перед самим обследованием необходима постановка очистительной клизмы.
Томография
Проведение МРТ является самым современным и информативным методом исследования, позволяющим:
- Дать оптимальную оценку по состоянию желчного пузыря и поджелудочной, а также определить их физиологию в полости брюшины.
- Диагностировать развитие патологий, не выявленных при других методах диагностики.
- Максимально точно провести дифференциальный метод исследования на образование некротических и жидкостных патологий в полости поджелудочной и забрюшинного пространства.
- Максимально точно визуализировать в каком состоянии находятся билиарный и панкреатический тракт.
- Диагностировать наличие камней в полости протоков.
Перед проведением данного вида обследования также назначается специальная диета и голодание на протяжении 8 часов перед процедурой.
Лечение холецистопанкреатита хронического течения
Проявляющиеся характерные симптомы и лечение хронической формы холецистопанкреатита должно проводиться комплексно, включая в себя терапевтические методы консервативного лечения, народных средств, соблюдения специального диетического рациона питания, проведения физиотерапевтических процедур и при необходимости проведения хирургического вмешательства.
Консервативное лечение
Консервативная терапия заключается в назначении больному следующих разновидностей медикаментозных средств:
- антибиотик,
- препараты обезболивающего спектра действия, в виде Баралгина либо анальгина,
- лекарственные средства метаболического спектра действия, одним из которых является таблетки Метиурацила,
- ферментативные препараты, в виде Фестала либо Панкреатина,
- препараты, угнетающие секрецию желудочного сока, такие как Омепразол и его дженерики.
Хирургия
Хронический холецистит, на фоне которого развивается одновременное поражение поджелудочной железы язвенными новообразованиями, а также наличие гастрита либо язвенного поражения желудка при условии отсутствия должного эффекта на протяжении длительного периода лечения данных патологий консервативными методами, является поводом для проведения хирургического вмешательства.
Проведение операции назначается с целью устранения первопричины патологии, купированию болевого синдрома, а также для нормализации процесса по оттоку желчи и панкреатического сока в полость кишечника.
Народные средства
В качестве дополнительной терапии, оказывающей вспомогательный эффект при проведении медикаментозного лечения, назначается использование народных средств.
Один из наиболее эффективных настоев, которые рекомендуется делать для устранения симптомов и лечения острого холецистопанкреатита, является настой из листовых пластин алоэ. Для того чтобы приготовить этот настой, необходимо:
- листья нарезать и поместить в стеклянную тару,
- залить нарезанный алоэ стаканом холодной воды и оставить для настаивания на 5-6 часов,
- готовый настой процедить и употреблять по 1 столовой ложке три раза в день за 30-40 минут до приема пищи.
Также для приготовления лекарственных настоев и отваров в домашних условиях, используются следующие разновидности трав:
- горькая полынь,
- бессмертник,
- женьшень,
- базилик,
- перечная мята,
- зверобой.
Диета
Пациентам с развитие холецистопанкреатита необходимо полностью исключить из своего рациона питания следующие разновидности пищи:
- еда, приготовленная путем обжаривания и содержащая высокий процент жирности,
- острые и копченые продукты питания,
- различные специи,
- алкоголь,
- консервированные продукты,
- блюда с солью,
- колбасные изделия,
- шоколад и какао,
- крепкие чайные и кофейные напитки,
- сырые овощные культуры,
- цитрусовый сок,
- свежие томаты и огурцы.
При диагнозе холецистопанкреатита назначается соблюдение диетического стола номером 5, автор которой ведущий врач-диетолог М.И.Певзнер.
Продолжительность соблюдения диеты определяется лечащим врачом на основе истории болезни, но она не должна быть менее 3-х месяцев для того, чтобы максимально эффективно вылечить патологию.
Физиотерапия
При переходе болезни в хроническую форму могут назначаться физиотерапевтические процедуры, такие как УВЧ-терапия, процедуры электрофореза и ультразвука, способствующих уменьшению воспалительных процессов.
После снятия основной симптоматики патологии, может применяться лечение целебными грязями, оказывающих противовоспалительный, обезболивающий и укрепляющий иммунную систему эффект.
Профилактика холецистита и панкреатита
Для предотвращения подобных патологических нарушений в своем организме, первым делом необходимо полностью исключить табакокурение, употребление спиртосодержащих напитков, негативное воздействие стрессовых ситуаций, а также нормализовать и сбалансировать рацион правильного питания. Также стоит минимизировать употребление блюд с высоким процентом жирности и вести здоровый образ жизни с соответствием режима физической активности и отдыха.
Список литературы
- Максимов, В. А. Клинические симптомы острого и хронического панкреатита. Справочник врача общей практики. 2010 г. № 3 стр. 26–28.
- Лейшнер У. Практическое руководство по заболеваниям желчных путей. М. ГЭОТАР-МЕД, 2004 г.
- Минушкин О.Н. Масловский Л.В. Евсиков А.Е. Оценка эффективности и безопасности применения микронизированных полиферментных препаратов у больных хроническим панкреатитом c внешнесекреторной недостаточностью поджелудочной железы РМЖ, раздел «Гастроэнтерология» №17 2017 г. стр. 1225-1231.
- Гастроэнтерология и гепатология: диагностика и лечение. Руководство для врачей под ред. А. В. Калинина, А. И. Хазанова. М. Миклош, 2007 г.
Источник: https://mfarma.ru/pankreatin/simptomy-i-metody-lecheniya-ostrogo-i-hronicheskogo-holetsistopankreatita
Холецистопанкреатит
Одним из самых распространённых заболеваний желудочно-кишечного тракта является холецистопанкреатит – болезнь, при которой наблюдается одновременное воспаление поджелудочной и жёлчного пузыря. Согласно МКБ 10 код этого заболевания К87.0.
Основная причина прогрессирования этой патологии заключается в тесной анатомо-физиологической связи между двумя органами — протоком поджелудочной железы и жёлчными.
Поэтому если поражается один орган, то патологический процесс может перекинуться и на второй.
При такой болезни, как острый холецистопанкреатит, часто в процесс вовлекается печень – она воспаляется, и в ней происходят дистрофические и некротические изменения.
Причины
Эта болезнь возникает по разным причинам. Самые распространённые это:
Конечно же, неправильное питание и вредные привычки тоже часто могут спровоцировать возникновение этого заболевания.
Кроме того, от такой патологии, как холецистопанкреатит, часто страдают лица, злоупотребляющие алкогольными напитками и много курящие.
Ещё к воспалительным изменениям в жёлчном пузыре и поджелудочной могут приводить различные медикаменты, которые принимаются людьми бесконтрольно, без учёта побочных эффектов.
Стресс и чрезмерные эмоциональные нагрузки тоже являются провоцирующим фактором для этого заболевания, а так как сегодня стрессу подвержены все слои общества, то болезнь является довольно распространённой, и количество заболевших с каждый годом растёт. Если у человека в организме есть очаги бактериальной инфекции, например, невылеченный кариес, или гайморит и т. д., то эти очаги также могут спровоцировать развитие острого холецистопанкреатита.
Причины холецистопанкреатита
Симптомы
Холецистопанкреатит имеет симптомы схожие с симптомами других заболеваний желудочно-кишечного тракта. В частности, это диспептические расстройства, тошнота (а иногда и рвота) после приёма пищи, чувство тяжести или даже боль в правом подреберье.
Различают острый и хронический холецистопанкреатит. Острая форма возникает непосредственно сразу после еды, при употреблении человеком жареной или жирной пищи. Пациенты жалуются на боль, опоясывающего характера, мучительную рвоту, вздутие живота, отрыжку и горечь во рту. Может отмечаться бессонница из-за постоянных болевых ощущений, развивается понос или запор.
У человека с диагнозом хронический холецистопанкреатит, болезнь протекает с периодами обострений и ремиссии.
В период обострения симптомы заболевания аналогичны вышеописанным, а в период ремиссии врач определяет увеличение печени, которая при пальпации болезненна, и боль в области жёлчного пузыря.
Течение такой болезни, как хронический холецистопанкреатит длительное и лечение требует комплексного подхода, который включает в себя медикаментозную терапию, физиотерапию, народные методы и диету.
Иногда холецистопанкреатит принимает тяжёлую форму – обструктивную. При такой форме болезни протоки поджелудочной железы закупориваются, что ведёт к нарушению пищеварительных процессов и развитию воспалительных явлений в других органах системы ЖКТ.
Существуют и редкие симптомы этого заболевания, которые проявляются у некоторых людей:
- развитие асцита;
- пожелтение кожных покровов;
- поражения мелких суставов;
- возникновение ложных кист.
В тех случаях, когда не проведено своевременное лечение болезни, вероятность развития осложнений возрастает. Среди самых частых осложнений данной патологии, следует выделить обструкцию жёлчного протока, тромбоз вен, болезни эндокринной системы, а также поражение периферических нервов и перитонит.
Диагностика и лечение
Диагноз холецистопанкреатит ставится на основании жалоб пациентов и визуального осмотра. Также учитываются данные лабораторной диагностики (анализа крови, мочи).
Когда не удаётся точно диагностировать заболевание, показано проведение УЗИ жёлчного пузыря и поджелудочной железы, а также проведение МРТ.
Лечение этого заболевания должно быть комплексным. Это значит, что медикаментозное лечение дополняет диета и процедуры физиотерапии. Препараты, которые пациенту при этом заболевании назначаются, это:
- антибиотики;
- обезболивающие средства (баралгин, анальгин);
- метаболические препараты (метилурацил);
- ферментативные средства (панкреатин, фестал);
- средства угнетения секреции сока (циметидин, омепразол).
Питание при недуге должно быть нормализовано, а также должны быть исключены некоторые категории продуктов. В частности, диета предусматривает полный отказ от солений, маринада, копчёностей, консервации и алкогольных напитков. Питание должно быть дробным и частым, причём диета должна соблюдаться длительное время, а не только в период обострения заболевания.
Существует множество других продуктов, которые диета при холецистопанкреатите не допускает к употреблению.
В частности, это выпечка, мороженое и шоколад, зелёный лук, крепкий чай, редис, щавель, кислые соки, нежирное мясо и рыбные бульоны, а также некоторые другие продукты.
Поэтому питание при данной болезни требует внимательного подхода – человеку необходимо полностью перестроить свой рацион, чтобы избежать повторных обострений заболевания.
Пациентам разрешена диета №5, и все продукты, которые в неё входят, например, отварное мясо, рыба, овощные супы, полужидкие каши, свежие кисломолочные продукты и многое другое. Полное описание, из чего состоит диета №5, распишет лечащий врач после подтверждения диагноза.
Народные средства оказывают хорошее воздействие на органы пищеварения, поэтому лечение ими вполне оправдано, но только в комплексе с диетой и медикаментозной терапией.
Что касается физиотерапии, то она назначается сугубо индивидуально, в зависимости от тяжести процесса и формы заболевания. Причём в стадии обострения она противопоказана, и при хроническом холецистопанкреатите её проводят лишь в стадии ремиссии. Иногда единственным возможным методом устранения патологии является хирургическое лечение.
Источник: https://SimptoMer.ru/bolezni/zheludochno-kishechnyj-trakt/1752-kholetsistopankreatit-simptomy
Холецистопанкреатит что это такое
Холецистопанкреатит – это заболевание воспалительного характера органов желудочно-кишечного тракта (ЖКТ), при котором поражается желчный пузырь и поджелудочная железа. Наличие совместного заболевания вызывает вопрос, чем лечить панкреатит и холецистит. Попробуем разобраться в механизмах развития болезни и факторах, которые могут повлиять на этот процесс.
Причины заболевания
Анатомическая связь всей пищеварительной системы приводит к тому, что если поражается один орган ЖКТ, то в воспалительный процесс втягиваются и другие органы этой системы. Второй причиной появления одновременного воспаления всех органов ЖКТ являются общие причины заболевания – нерегулярное питание, прием алкоголя, нарушение сбалансированности еды.
Основные факторы, наличия которых провоцируют развитие холецистита и панкреатита:
- Нерегулярный прием пищи;
- Несбалансированное питание с большим содержанием жиров и легкоусвояемых углеводов;
- Злоупотребление алкоголем;
- Хронические стрессы;
- Другие сопутствующие заболевания желудочно-кишечного тракта.
Какие симптомы панкреатита
Панкреатит имеет следующие симптомы:
- Болевой синдром является ведущим при панкреатите. Боль в животе опоясывающего характера. Для нее характерно появление после еды. Боль иногда носит постоянный характер и значительно нарушает трудоспособность человека. При этом больной постоянно принимает обезболивающие таблетки, которые мало помогают. Со временем, что бы предупредить болевые ощущения, больной отказывается от приема пищи, сводя до 1 раза в день. Это приводит к сильному похудению.
- Тошнота после еды, особенно при нарушении диетического питания и употребления в пищу жирной еды. Тошнота может быть сильно выражена и заканчиваться появлением рвотных позывов.
- Вздутие живота и боль в животе спазматического характера возникает вследствие недостаточности ферментов поджелудочной железы, и как следствие, недостаточности переваривания пищи. Больного беспокоит постоянное отхождение газов.
- Расстройство стула может проявляться в виде послабления или, наоборот, запоров. Последние могут значительно доставлять дискомфорт больному и влиять на трудоспособность. Послабление стула наблюдается также из-за недостаточности ферментов. Их называют панкреатогенные поносы. Из-за брожения в кишечнике, появляется зловонный стул с жирными каплями. При копрологическом исследовании кала – выявляют неперевареные пищевые волокна и капли жира. Часто перед походом в туалет, больного беспокоит спазм кишечника.
- Диспептический синдром проявляется отрыжкой воздухом или съеденной пищей, снижением аппетита, отвращением к жирной и жареной пищи.
- Развитие сахарного диабета возникает в случае, если в патологический процесс втягиваются клетки Лангерганса, которые отвечают за синтез инсулина. Это не частый симптом, но он может встречаться при тяжелой течение болезни.
- Общая слабость, снижение трудоспособности, похудения возникает по нескольким причинам:
- Из-за ферментативной недостаточности нарушается расщепление пищи и снижается всасывание питательных веществ. Как следствие – анемия.
- Постоянные панкреатогенные поносы также приводят к нарушению электролитного баланса крови и гиповитаминозу.
- Болевой синдром, возникающий после приема пищи, приводит к тому, что больной осознанно отказывается от еды.
Признаки холецистита симптомы где болит
Для холецистита и панкреатита характерными являются следующие симптомы и признаки:
- Болевой синдром, который появляется через 20-30 минут после еды. Локализация боли – правое подреберье, иногда, с иррадиацией на спину, правую ключицу и правую лопатку.
- Кожный зуд. Причиной тому служит нарушения оттока из желчного пузыря: желчные кислоты раздражают нервные корешки кожи, что вызывает ни чем необъяснимый зуд.
- Симптомы при холецистите и панкреатите очень схожи. Для холецистита, также характерный диспептический синдром – тошнота после еды, отрыжка, горечь во рту, снижение аппетита, понос. В тяжелых случаях возникает рвота с примесью желчи. Рвоту могут провоцировать прием жирной пищи и алкоголя.
Особенности холецистопанкреатита
Симптомы панкреатита и холецистита достаточно схожи и имеют общие синдромы:
- Диспептический;
- Болевой;
- Психоэмоциональный.
Поэтому, лечение панкреатита и холецистита проводят одновременно, учитывая индивидуальные особенности организма и течение болезни.
Диагностические мероприятия
Для диагностики используют следующие лабораторные и инструментальные исследования:
- Общий анализ крови;
- Общий анализ мочи;
- Биохимический анализ крови;
- Эзофагогастродуоденоскопию;
- УЗИ органов брюшной полости;
- Копрологический анализ;
- Амилаза мочи;
- Анализ крови на сахар;
- Дуоденальное зондирование.
Необходимость назначения тех или иных диагностических методов, зависит от стадии и особенностей течения заболевания.
Лечение холецистопанкреатита
Лечение холецистита и панкреатита проводят комплексно. Это включает в себя диетическое питание и медикаментозную терапию.
Диетическое питание при заболеваниях ЖКТ
Назначается диета №5. При этом полностью исключаются следующие продукты:
- Ржаной и свежий хлеб и любые мучные изделия;
- Грибы в любом виде;
- Мясные бульоны, свекольник, рассольник и окрошка;
- Жирные и жилистые сорта мяса и рыбы;
- Любые жареные блюда;
- Копчености;
- Молоко в свежем виде и жирные кисломолочные продукты;
- Яйца сваренные вкрутую, жареные или сырые;
- Салаты с белокачанной капусты, чесноком, щавелем, редисом, луком, сладким перцем;
- Свежие фрукты и ягоды.
Рекомендуется употреблять в пищу следующие продукты:
- Овощи в виде пюре, или сваренные на пару;
- Протертые слизистые каши из гречки, риса, геркулеса;
- Печеные яблоки, тыква;
- жирные кисломолочные продукты;
- Яйца всмятку, паровой омлет;
- Любые супы, приготовленные на воде и без зажарки;
- Нежирные сорта мяса и рыбы.
Следует также помнить, что рекомендуется дробное питание – 4-5 раз в день небольшими порциями. Это поможет снизить нагрузку на ЖКТ и предупредит болевой синдром.
Медикаментозное лечение холецистопанкреатита
Используют следующие группы препаратов для лечения холецистита и панкреатита:
- Препараты, уменьшающие образование соляной кислоты в желудке (ингибиторы протоновой помпы, блокаторы Н2-рецепторов гистамина). Они назначаются не только для лечения гастрита и дуоденита, но также уменьшают гиперсекрецию ферментов поджелудочной железы, и снимают нагрузку с органа.
- Для улучшения процесса пищеварения используют следующие таблетки от холецистита и панкреатита – ферментативные препараты. Они помогут расщепить пищевые волокна и усвоить организму необходимые витамины и микроэлементы. Это Креон, Мезим-форте, Фестал, Панкреазим. Назначают эти препараты во время еды 3 раза в день.
- Для купирования болевого синдрома назначают обезболивающие препараты и спазмолитики – инъекции Анальгина, Платифиллина, Но-шпы.
- Антибактериальная терапия применяется при обострении хронического процесса, повышении температуры тела, и только по назначению лечащего врача.
- Препараты при панкреатите и холецистите также включают в себя пробиотики. Они заселяют кишечник и борются с патогенной микрофлорой, уменьшая процессы брожение. Часто используемые лекарства – Бифиформ, Энтерожермина, Бионорм, Хилак-форте, Лактовит, Линекс, Лактиале.
- Прокинетики применяются для улучшения эвакуаторной функции желудка, особенно при сопутствующем гастродуодените. Это Церукал, Мотилиум, Домрид.
- Если при холецистите и панкреатите имеются такие симптомы как вздутие, то назначают следующие лечение – прием адсорбентов, для уменьшения газообразования в кишечнике. Это Фосфалюгель, Энтеросгель, Атоксил, Белый активированный уголь. На своей поверхности, адсорбенты не только связывают газы из кишечника, но еще и патогенные бактерии, и выводят их вместе с калом.
Лечение народными средствами
Народные средства при панкреатите и холецистите:
- Готовят настой из 1 ч.л. полыни и 1 ч.л. тысячелистника. Травы заливают стаканом кипятка и настаивают около получаса. Готовый настой употребляют между приемами пищи по ½ стакана 3-4 раза на день.
- Для приготовления такого настоя используют травы в одинаковом количестве – полынь, перечная мята и зверобой. Если используют травы в количестве по 1 чайной ложке, то заливают 2 стаканами кипятка. Настаивают около 30 минут. Готовый настой употребляют внутрь натощак по 1 стакану 2 раза на день.
- В ежедневный рацион рекомендуют добавлять женьшень, базилик, мускатный орех в умеренном количестве. Они нормализуют работу желчного пузыря и предупреждают образование камней.
Народные средства от панкреатита и холецистита могут иметь противопоказания, поэтому их нельзя рассматривать как самостоятельное лечение. Прием настоев, приготовленных по народным рецептам, может дополнять основное медикаментозное лечение, но не является самостоятельным.
Профилактика холецистопанкреатита
Профилактические мероприятия включают в себя нормализацию режима приема пищи, избегание стрессов, регулярное обследование и осмотр у врача, и лечение сопутствующих заболеваний желудочно-кишечного тракта. При появление признаков панкреатита и холецистита необходимо незамедлительно обратиться к врачу.
Сохранить
Сохранить
Источник: https://pankreotit-med.com/xolecistopankreatit-chto-eto-takoe/
Симптомы и лечение холецистопанкреатита у взрослых
Сочетанное поражение нескольких органов пищеварения встречается часто при жалобах на диспепсию, вздутие и боли в области подреберья. При воспалении поджелудочной железы и желчного пузыря ставят диагноз холецистопанкреатит. Симптомы и лечение у взрослых данной патологии зависят от выявленной причины заболевания.
Поджелудочная железа и желчный пузырь выпускают вещества, необходимые для расщепления и обработки еды в двенадцатиперстной кишке. Органы связаны анатомически и функционально. При поступлении еды в рот нервная система начинает выработку ферментов амилазы, липазы, протеазы.
Поджелудочный сок содержит бикарбонаты, которые нейтрализуют желудочную кислоту в кишечнике. Желчь нужна для переваривания жиров, детоксикации и ощелачивания пищевого комка перед поступлением в подвздошную кишку.
Она выбрасывается из желчного пузыря под действием холецистокинина, который расслабляет сфинктер Одди – своеобразный клапан. Лечение спазма – цель терапии.
Нарушение функции двух органов провоцирует не только тяжесть в подреберье, но и негативное влияние на кишечник. Головка поджелудочной железы находится в петле двенадцатиперстной кишки, где проходит главный проток. Потому органы оказывают патологическое воздействие друг на друга, вызывая проявления холецистита и хронического панкреатита при перегрузке пищеварения.
Причины развития заболевания
Что такое хронический холецистопанкреатит? Это рецидивирующее появление симптомов под влиянием раздражающих факторов. Означает, что какое-то патологическое состояние нарушает функцию одного из органов, влияя на пищеварение в целом.
К основным причинам холецистопанкреатита относятся:
- инфекции, в том числе скрытые, перенесенные ранее;
- сахарный диабет;
- воспаления желудка и двенадцатиперстной кишки;
- дискинезия желчевыводящих протоков;
- паразитарная инвазия.
Считается, что функцию сфинктера Одди часто нарушают лямблии и описторхи. Диагностика и лечение паразитарных инвазий всегда выполняется гастроэнтерологом. Если отток желчи затруднен, кислотная среда в двенадцатиперстной кишке подавляться не будет.
Именно подкисление еды в двенадцатиперстной кишке возбуждает хеморецепторы, активирует симпатический отдел нервной системы и закрывает сфинктер.
Без соков поджелудочной железы и желчи нейтрализации кислоты не произойдет, и будет происходит постоянный заброс желчи или ожог слизистых оболочек кишки.
Проходимость протоков поджелудочной железы возникает обычно при пережатии петлей двенадцатиперстной кишки, которая воспаляется при дисфункции желудка или на фоне стресса. В лечении нуждаются гастриты.
Дискинезия желчевыводящих протоков возникает при поражениях печени, когда она разворачивается под натяжением треугольной связки. Форма и размер варьируют от анатомического взаимодействия органов. Причиной бывает перенесенный гепатит, свинка или частые ангины в детстве.
Воспаление легких также провоцирует напряжение диафрагмы и спазм связок печени. Чаще всего механизм дисфункции сфинктеров связан с поражением периферической нервной системы: блуждающий нерв проходит по грудной клетке, где может раздражатся и пережиматься.
Проблемы с позвонками воздействуют на симпатические нервы.
Простое нарушение механики желчного пузыря и поджелудочной железы влияет на их пищеварение, лимфатический отток, провоцируя стаз – застой, который выступает пусковым фактором воспаления.
Поджелудочный сок, не выделяемый из железы, начинает расщеплять ткани, провоцировать некроз, боль. Желчь, которая остается в пузыре, образует конкременты в протоках и даже в печени. Недостаток данных веществ вызывает диспепсию.
При нарушении пищеварения страдает и эндокринная система. Клетки Ларгенганса, секретирующие инсулин, находятся в хвосте органа – рядом с селезенкой и селезеночным углом в правом подреберье. Потому при лечении контролируют уровень сахара в крови.
Почти у 70% людей имеется один канал между общим желчным и поджелудочным протоками, что повышает риски рефлюкса и воспалительных процессов в поджелудочной железе.
Риск патологии растет при употреблении спиртосодержащих напитков, курении, приеме противозачаточных средств, диуретиков и антибиотика тетрациклина.
злоупотребление алкоголем
Холецистопанкреатит: симптомы и лечение
Симптомы холецистопанкреатита зависят от текущей формы заболевания. Чаще всего обнаруживают хронический воспалительный процесс, который проявляется обострениями.
Диспепсия – основной признак нарушения в поджелудочной железе и желчном пузыре. Термин охватывает тяжесть после приема еды, вздутие, ощущение спазма в районе правого подреберья.
Острый приступ провоцирует жирная еда или избыток белка в питании. По мере продвижения пищевого комка по пищеварительному тракту возникают блуждающие боли. При нарушении оттока поджелудочного сока – боль в левом подреберье, отдающая в поясницу, опоясывающая. Отмечается диарея с выходом непереваренной еды. Рвота,отрыжка, изжога или тошнота при холецистопанкреатите указывают на обострение.
Хроническое воспаление развивается годами и бессимптомно на фоне проблем желчного пузыря, алкоголизма, других интоксикаций. Один из признаков болезни – снижение веса, постоянная худоба и невозможность набрать вес.
Подобные жалобы возникают у людей, перенесших операции на органах брюшной полости.
Хронический холецистопанкреатит по симптомам напоминает гастрит, пищевое отравление, боли в почках. Он является скрытой причиной длительного повышения температуры без инфекции.
К редким признакам хронического холецистопанкреатита относятся желтуха, боли в суставах. Иногда болезнь выражается возникновением ложных кист.
Особенности лечения болезни
Лечение при остром холецистопанкреатите направлено на снятия спазма сфинктера Одди, холедоха и общего поджелудочного протока.
Растворы 0,1% атропина и метацина в количестве 1 мл вводят внутривенно. Схемы капельниц включают но-шпу, димедрол, баралгин, эуфиллин, магнезию и аскорбиновую кислоту, чтобы снять воспалительные, токсические признаки. В тяжелых случаях выполняют блокады новокаином.
Медикаментозная терапия включает:
- антибиотики;
- ингибиторы протеаз;
- противогрибковые препараты;
- противорвотные средства.
Поскольку больным назначается голод, внутривенно вводят полиглюкин, глюкозу, а внутрь дают сорбенты. Иногда требуется аспирация содержимого желудка.
Холецистопанкреатит хронический лечат в период обострений, но и на фоне ремиссии необходимо полностью исключить жирную еду, мясные бульоны, специи и приправы.
Выявить патологию позволяет комплексное обследование: анализ крови общий, выявления уровня билирубина, белка, активность трансаминаз. При длительном воспалении оценивают липидный обмен, поскольку нарушенное усвоение жиров влияет на состояние клеток всего тела.
Врач-гастроэнтеролог проводит диагностику, и анализы служат основанием для медикаментозного лечения. УЗИ показывает состояние желчных протоков, печени. Иногда требуется обследование и лечение желудка и двенадцатиперстной кишки, чтобы устранить их влияние на смежные органы.
Часть людей может обойтись без строгой диеты и приемом ферментативных препаратов, если приступ вызван избыточным потреблением запрещенного продукта – жирной сметаны, алкоголя, орехов и шоколада в большом количестве. У детей дисфункция проявляется высоким ацетоном и рвотой.
Помимо Панкреатина, Мезима и обезболивающих средств против воспаления и давления в протоках используют стимулирующую терапию. Лечение Метилурацилом помогает регенерации органов, иммунитету.
Народные методы
Полностью вылечить народными средствами хронический холецистопанкреатит можно, если подобрать препараты, влияющие на паразитов, инфекцию, которая нарушает работу желудочно-кишечного тракта. Принимать без разбора травы, обладающие противогельминтными свойствами бесполезно.
Улучшить моторику, снять воспаление и подавить активность микроорганизмов помогут средства общего действия в отварах.
Для этого потребуется взять ромашку, зверобой и мяту перечную по 1 чайной ложке, залить двумя стаканами кипятка, настаивать полчаса. Пить по стакану до еды.
Лечение холецистопанкреатита дополняется витамином С в виде добавок или соком свежей капусты. Зачастую сладкий перец, цитрусы плохо переносятся при воспалениях желчного пузыря и поджелудочной железы.
Рекомендации по облегчению симптомов
Острый холецистопанкреатит со рвотой необходимо лечить в стационаре, чтобы избежать асцита, гиповолемического шока, интоксикации. Небольшой дискомфорт снимается в домашних условиях.
Использовать глубокое диафрагмальное дыхание: лежа на спине, захватить ребра спереди пальцами. На вдохе раскрыть нижнюю часть грудной клетки, на выдохе – не давать ребрами опуститься, растягивая диафрагму и связки прилежащих органов. Повторить 2-3 раза.
Выполнять висцеральный самомассаж: мягким нажатием надавить на область под правым ребром, затем справа ближе к центру и мечевидному отростку. Поставить пальцы слева в аналогичной проекции, а затем в центре линии между пупком и правой подвздошной костью.
С воспалением поджелудочной железы и желчного пузыря при нарушенной моторики сфинктеров и желудка работает остеопатия. Врачи устраняют дисбаланс между парасимпатической и симпатической частями вегетативной нервной системы.
Профилактические меры
Иногда прием препаратов в терапии приносит временное облегчение. Лечебная практика полагается на строгие диеты, в которых ограничивается все, что стимулирует выработку ферментов.
Любое медикаментозное лечение – это снятия симптомов без устранения проблемы.
Потому не стоит нарушить диету при холецистопанкреатите, потребляя мороженое, лук, кислые соки, а потом – принимать Панкеатин или Омепразол против дискомфорта.
Как и при холецистите, питание при обострении предусматривает отварную или паровую рыбу, мясо, овощи в супах и на пару, полужидкие каши.
В стационаре назначается диета № 5, которую реализуют в больничных столовых. Ее придерживаться еще две недели после выписки.
Можно ли есть сладкий перец, творог, белый хлеб? Все зависит от текущего состояния органов. При восстановлении моторики, стула вводятся продукты постепенно, расширяя рацион.
Для ежедневной профилактики холецистопанкреатита нужны физические нагрузки в виде ходьбы. Функция органов зависит от грудного отдела позвоночника, который выполняет ротационные движения в шаге.
Источник: https://opodjeludochnoy.ru/lechenie_i_profilaktika/simptomy-i-lechenie-holetsistopankreatita-u-vzroslyh

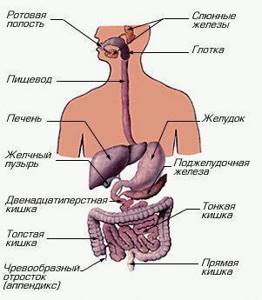 Строение ЖКТ
Строение ЖКТ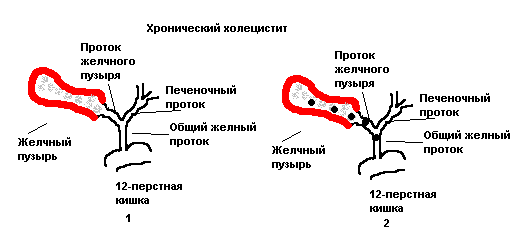 Хронический холецистит
Хронический холецистит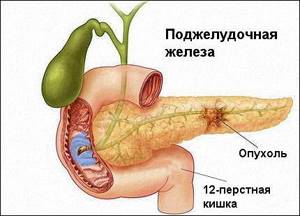 Рак поджелудочной железы
Рак поджелудочной железы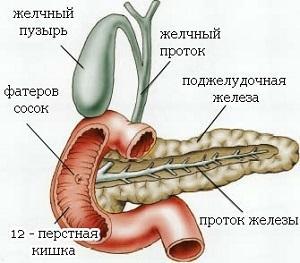 На схеме показан фатеров сосок
На схеме показан фатеров сосок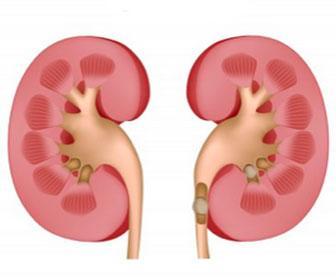 Почечные камни
Почечные камни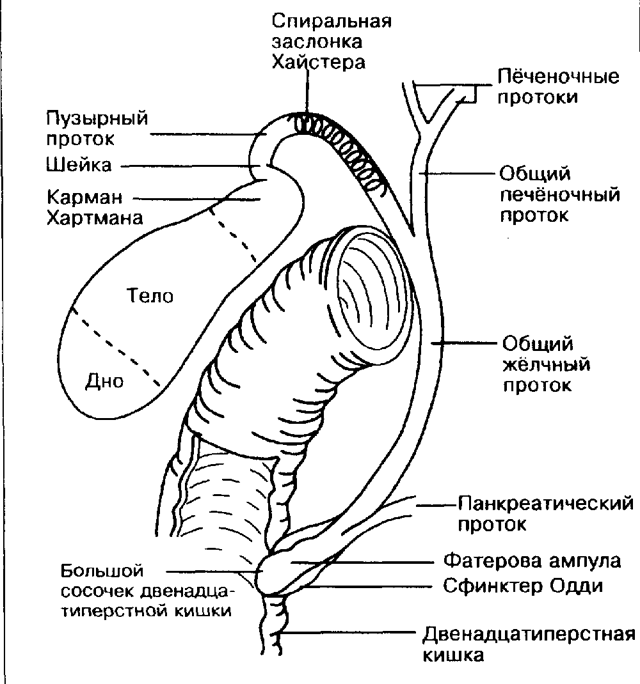 Изображение схематичное сфинктера Одди
Изображение схематичное сфинктера Одди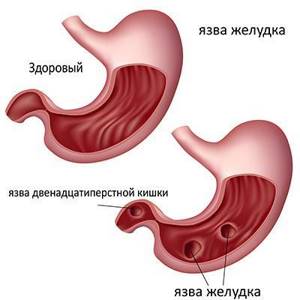 Язва желудка
Язва желудка