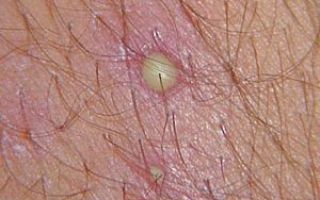
Различные виды сыпи можно отличить друг от друга порядком или скоростью появления сыпи, местом расположения, отсутствием или наличием зуда и самим цветом высыпания.
Кожная сыпь, которая встречается чаще всего:
- Волдыри – вид сыпи, элементы которой приподняты над уровнем здоровой кожи. У волдырей имеется шершавая, плотная поверхность.
- Пузыри – полости в кожи, которые заполняются прозрачным жидким веществом. Такие пузыри делятся на большие буллы, и маленькие везикулы.
- Пятна (маникулы) – такая сыпь, которая расположена на уровне здоровой кожи и не поднимается над ней. Пятна разделяют по цветовым критериям. Коричневые пятна – участки кожи с ограниченной пигментацией. Красные пятна – розеолы и белые пятна, которые называются витилиго. Также причиной пятен может стать кровоизлияние в кожу. Такие пятна разделяют в зависимости от их размера: на экхимозы (кровоизлияния больше чем 1 сантиметр); гематомы происходят при большом скоплении крови и петехии ( совсем мелкие кровоизлияния, которые величиной всего несколько сантиметров).
- Папулы сыпь похожая на узелки, которые находятся в толще кожи. Такой узелок является цельным образованием размером до 5 миллиметров без внутренней полости.
- Пустула — пузырь с гнойным содержимым.
- Корочки — появляются на местах, где раньше были пустулы, эрозии, пузыри и язвы. Образование таких корочек говорит о том, что элемент сыпи проходит, и больной скоро выздоровеет.
- Язвы и эрозии. Разные по глубине и размеру элементы, которые нарушают целостность кожи и также имеют в наличии мутное или прозрачное содержимое с неприятным запахом или без запаха.
Ниже будут описаны самые частые высыпания на коже, по внешнему виду которых, возможно сразу определить заболевание причиной которого стала сыпь.
Высыпания на коже при наличии инфекции
Отрубевидный лишай. Не очень заразное, грибковое заболевание кожного покрова, причиной которого считается повышенная потливость.
Вначале болезни на коже образуются буро – желтые точки, находящиеся в месте волосяных фолликулов. После в этих местах появляются желтовато – бурые пятна с фестончатыми четкими краями.
Такие пятна размером от 1 сантиметра и больше и имеют поверхность, которая покрыта отрубевидными чешуйками.
Сифилис. При этом заболевании кожная сыпь появляется во вторичном периоде сифилиса. Такая сыпь имеет разнообразие в элементах по их расположению и количеству. Сифилитическое высыпание не приносят болезненных ощущений, к тому же бесследно исчезают. Когда начинается вторичный период заболевания, на теле больного появляется сыпь в виде пятен.
Такие пятна симметричны, яркие и обильные. Сыпь исчезает спустя 2 месяца, без лечения самостоятельно. По прошествии некоторого времени больного высыпает снова. На этот раз высыпание не такое обильное, более блеклое и оно располагается в тех местах, где кожа претерпела травматизацию.
Самые характерные места для такой сыпи это — пах, с наружной стороны предплечья и плеча, между ягодицами и под молочными железами.
Простые бородавки. Располагаются на стопах и кистях рук. Бородавки имеют вид мелких, множественных, плотных узелков с четко очерченными папулами серого цвета и шероховатой поверхностью.
Контагиозный моллюск. Блестящие и гладкие полупрозрачные узелки с некоторым вдавлением в самом центре узелка. Такая сыпь имеет размер от 2 до 7 миллиметров и серовато желтый или розовый цвет. Если надавить такой узелок, то из него может выделиться кашицеобразная беловатая масса.
Герпес. Проявляется в виде прозрачных, мелких, плотно прилегающих друг к другу пузырьков, которые имеют полусферическую форму и располагаются на коже губ и лица.
Кожа при этом становиться покрасневшей и отечной.
Через несколько дней вещество в пузырьках начинает мутнеть, после чего пузырьки засыхают и образовывают плотные желто – сероватые или темно бурые корочки, которые очень плотно прикреплены к коже.
Руброфития. Одно из самых распространенных грибковых болезней, которая локализуется на коже стоп. В самом начале элементы сыпи образуются в третьем и в четвертом межпальцевых промежутках. Сыпь проявляется в виде эрозий, пузырей, шелушения и ороговевшей кожи. Если не лечить это заболевание оно поражает всю кожу стопы.
Пузырчатка. Проявляется как единичные пузыри, среднего размера, которые расположены в области груди или спины. Через 2–3 дня пузыри начинают подсыхать и образовывать желтые корки. В этих местах появляются участки с гиперпигментацией кожи.
Опоясывающий лишай. При этом заболевании на пояснице, затылке, плече, животе груди появляются группы прозрачных пузырьков в диаметре 0,5 сантиметров. Больной чувствует болезненные ощущения, нарушается чувствительность. Когда пузырьки высыхают и отпадают корочки, на этих местах остаются рубцы и гиперпигментация кожи.
Остиофолликулит. На коже появляются мелкие пустулы 3–4 миллиметра, которые содержат густой гной серовато – белого цвета. Пустулы пронизаны волосом и по краю видна красноватая кайма.
Такое высыпание располагается на лице, разгибательных поверхностях конечностей и на волосистой части головы. Спустя 3 или 5 дней пустулы высыхают и образовывают желто – бурую корочку.
После того как корочка отпадает на этом месте остаются шелушение и пигментация кожи.
Розовый лишай. В самом начале заболевания на коже груди или спины располагается овальное красно – розовое пятно, которое шелушится в центре. Позднее на коже всего туловища и конечностях высыпают волдыри, папулы и пятна, которые симметрично расположены.
Красный плоский лишай. Проявляется в виде узелков, которые располагаются группами в одну линию, также гирляндами, кольцами, и линиями с симметричной сыпью. Высыпание происходит на половых органах, туловище и внутренней поверхности ног и рук. Сыпь вызывает зуд.
Чесотка. На коже появляются мелкие папулы везикулы и волдыри. Такие элементы образуются в тех местах, куда был внедрен возбудитель.
Также имеются чесоточные ходы, которые напоминают серо – белую линию размером 1 сантиметр в длину и с пузырьком на конце. Высыпание вызывает сильный зуд, который усиливается вечером и ночью.
Чаще всего чесотка проявляется на стопах, кистях и запястьях рук.
Остроконечные кондиломы. Такое высыпание внешнему виду, похоже на бородавки. Располагаются на промежности, на половом члене, на наружной поверхности половых губ.
Кондиломы могут сливаться и образовывать разрастания, которые напоминают цветную капусту. Иногда поверхность такой сыпи становится красного цвета или пигментирует.
Кандидоз. Располагается в области паховых складок. Вначале болезни появляются поверхностные небольшие пустулы и пузырьки, при вскрытии которые могут образовать буро красные, мокрые эрозии, которые могут слиться в одно целое. На складках кожи появляются мелкие трещины и белая кашицеобразная масса.
Паховая эпидермофития. Поражение кожи в районе паховых складок и в других местах.
Высыпание имеет инфекционную грибковую природу и появляется на коже в виде мелких пятен круглой формы, четкими краями, с гладкой поверхностью, розового цвета.
Через некоторое время эти пятна сливаются в один большой очаг, который имеет фестончатые края. Края этого образования покрываются пузырьками, эрозиями, корочками и чешуйками.
Кожная сыпь, которая не связанная с инфекциями
Себорейный дерматит. Изменения в кожном покрове, которые поражают преимущественно, те участки кожи, на которых много сальных желез.
К таким участкам относят: волосистая часть, головы, лицо и кожные складки. На коже появляются красновато – желтые пятна и папулы с четкими краями, разных размеров.
Поверхность высыпания сальная и шелушится, в кожных складках образовываются мокрые, липкие трещины и корки.
Красная волчанка. Тяжелое ревматологическое системное заболевание, при котором кожные изменение располагаются на открытых участках кожи в верхней части груди, на лице, в ушных раковинах и на шее.
Особенно изменяется кожа на щеках и на носу и такое высыпание похоже на бабочку с раскрытыми крыльями. Пораженная кожа приобретает розовый цвет, небольшую отечность и пятна, которые со временем начинают увеличиваться и на них появляются небольшие серовато – белые плотные чешуйки.
Через некоторое время такой очаг превращается в плотную бляшку, с белыми пятнами рубцовой атрофии на ней.
Меланома. Рак кожи злокачественного характера, проявляется в виде немного возвышающегося над уровнем кожи сыпи, которая имеет коричневый цвет, с множественными черными и серовато – розовыми вкраплениями. Такая сыпь имеет края неправильной формы с покрасневшими краями и размером от 2 до 3 миллиметров.
Хлоазма. Представляет собой участки кожи с гиперпигментацией имеющей коричневатый цвет. Такое высыпание проявляется на коже щек и лба. Зачастую хлоазма появляется у беременных женщин и больных, которые страдают заболеванием яичников, печени и гормонального сбоя.
Старческая себорейная кератома. Такое высыпание выглядит как коричневые или желтые пятна, которые со временем могут увеличиваться в размере и покрываться жирной коркой. сначала такая корка удаляется без проблем, но спустя некоторое время, она становится толстой, темной, плотной и покрывается трещинами. Такая сыпь распространяется на закрытых участках кожи.
Витилиго. Появляется на коже, в виде депигментированных, то есть белых пятен, которые имеют разную форму и размер. Иногда пятна сливаются друг с другом и вокруг них образуются участки с повышенной пигментацией.
Плоские бородавки. Выглядят как узелки, которые локализуются на предплечьях, лице, кистях рук и губах. На таких бородавках гладкая поверхность, они небольшого размера, множественные и имеют цвет здоровой кожи.
Угри обыкновенные. Угри разделяются на такие разновидности как: пустулы, папулы, кисты, узлы и камедоны. Место их локализации лицо и туловище. После того как угри заживают они оставляют после себя рубцы.
Крапивница. На коже появляются округлые волдыри, которые вызывают зуд. Эти волдыри имеют различный размер и бледно красный цвет с розоватой каймой по краю волдыря, центр волдыря матового оттенка. Иногда такие волдыри сливаются друг с другом.
Солнечный кератоз. Появляются на тех участках кожи, которые часто находятся под прямыми лучами солнца. Такое высыпание выглядит как множественные очаги, которые имеют ороговение в виде сухой серой корки.
Розовые угри. Выглядит как сильная отечность и покраснение кожи на носу, лбе, шее. На фоне этого покраснения появляется множество пустул, угрей и узелков.
Псориаз. В самом начале заболевания на коже больного появляются папулы ярко красного цвета, которые покрыты серебристыми чешуйками в большом количестве.
Через некоторое время эти папулы увеличиваются, они начинают сливаться друг с другом и образовывают разные по размеру и по форме бляшки, которые располагаются симметрично по отношению друг к дружке, самые первые элементы сыпи появляются на волосистой части головы и на разгибательных поверхностях крупных суставов.
Солнечная крапивница. Такое заболевание свойственно людям, которые имеют повышенную чувствительность к ультрафиолету. Клиническая картина – это образование волдырей на тех участках кожи, куда попадает ультрафиолет. Такое высыпание образуется в основном только после того как больной пребывал под солнечными лучами.
Механические дерматиты. Появляются в результате давления или трения на кожу. Для этого заболевания характерно покраснение кожи или в редких случаях эрозий, пузырей и иногда изъязвлений.
Опрелость. Это заболевание является разновидностью механического дерматита, который возникает из-за повышенной потливости в таких кожных складках как: пах, между ягодицами и под грудью. В этих местах появляются отек, покраснение и эрозии. Больной ощущает чувство жжения и зуда.
Лекарственная токсидермия. Кожа краснеет, и на ее фоне образовываются папулы, пятна и волдыри, которые могут иметь разный цвет, размер и форму. Очень часто можно наблюдать симметричное расположение сыпи. После того как элементы исчезают на их месте остаются участки с гиперпигментацией.
Источник: https://modnuesovetu.ru/zabolevaniya/814-kozhnaya-syp-u-vzroslyx.html
Водянистые пузырьки на коже тела – как и чем лечить
Пузырьки на коже могут свидетельствовать о различных заболеваниях. Этиология у них может быть самая разная.
Что такое пузырьки на теле и причины их появления
Как правило, высыпание водянистых пузырьков свидетельствует о разного рода заболеваниях и может сопровождаться различными симптомами: повышением температуры, болью, нестерпимым зудом. Здесь играет роль, какой инфекционный процесс явился причиной этого высыпания.
Необходимо разобраться сигналом каких патологических изменений в организме являются водянистые пузырьки.
Солнечные ожоги
В результате чего на теле появляются водянистые волдыри, наполненные сначала светлой жидкостью, а по мере развития событий, жидкость становится мутноватого цвета. Пузырьки болезненные, корочка на них постепенно подсыхает.
То есть, эта проблема не имеет связи с наличием патологии в организме. Достаточно устранить саму причину их возникновения, применение смазывающих заживляющих препаратов, и волдыри сойдут.
Кроме этого, водянистые высыпания могут проявляться вследствие снижения уровня иммунитета в организме, переохлаждения, но и они не связаны с патологическими изменениями.
Рассмотрим подробнее те случаи, когда возникновение водянистых пузырьков является свидетельством развития серьезных заболеваний.
Высыпание происходит целой плеядой пузырьков от бедра вокруг поясницы. Эту болезнь сопровождают сильные боли.
- По прошествии трех-пяти дней пузырьки начинают лопаться и подсыхать, несмотря на то, что новые продолжают высыпать, но уже не такими большими группами. Болезнь продолжается до трех недель.
- В раннем возрасте болезнь можно победить и без употребления медпрепаратов, но в зрелом возрасте необходимо следовать советам врача и принимать комплексное лечение.
ВАЖНО! Если больной контактировал в момент болезни с ребенком (ранее не перенесшим ветрянку), он обязательно заразит его герпесом Зостера с большим процентом вероятности. Клинические картина начнет проявляться уже менее, чем через месяц. Болезнь у ребенка проявится в виде ветряной оспы.
Вирус Зостера находится в организме в «спящем» состоянии после заражения ветрянкой, и концентрируется в корешковых окончаниях спинного мозга и нервных окончаниях. Но при определенных условиях может повторно возродиться в виде опоясывающего лишая.
- Примером последствий может служить ветряная оспа (ветрянка). При ветрянке водянистые пузырьки могут усыпать все тело, появляться они могут даже на слизистой рта и половых органов. Сначала появляется красноватая сыпь, потом в центре образуется небольшой гнойник, который переходит в водянистый пузырек с мутноватой жидкостью внутри.
- Одни пузырьки начинают лопаться после обработки, а другие появляются. Через время все пузырьки усыхают. Как правило, этим заболеванием чаще всего болеют дети.
- Инкубационный период составляет двадцать один день, несмотря на то, что высыпания могут продолжаться всего первые семь – десять дней. Ветрянка может сопровождаться повышением температуры тела, зудом, ознобом.
Ребенок, заболевший ветрянкой и находящийся в коллективе детей, является распространителем инфекции. Поэтому при заболевании необходимо изолировать ребенка, смазывать появившиеся пузырьки, рекомендованными врачом-дерматологом смесями или растворами.
Ветрянкой заболевают только один раз. Впоследствии на возможность заболеть вырабатывается стойкий иммунитет.
Но заболевают ветрянкой и взрослые, не болевшие в детстве. У взрослых эта инфекция протекает намного сложнее и может вызвать ряд осложнений. Для предотвращения последствий заболевания ветрянкой у взрослых, необходимо обратиться при первых признаках этой болезни к врачу-инфекционисту.
При правильном лечении пузырьки постепенно усыхают, сходят, не оставляя следов, шрамов, рубцов. Поэтому нельзя пузырьки расчесывать и срывать корочку, покрывающую место покраснения.
Аллергический дерматит
- При этом появляются водянистые высыпания в различных местах тела: на руках, ногах, животе. Такие проявления сильно чешутся и приносят больному нестерпимый дискомфорт.
- В этом случае, как и в предыдущих, нельзя ни в коем случае их расчесывать, чтобы этими действиями не спровоцировать вторичную инфекцию. Аллергия требует приема антигистаминных препаратов.
Дисгидроз
Пузырьки появляются на ладонях и между пальцами, они сильно зудят и чешутся.
При приеме антигистаминных препаратов и исключении контакта с веществами, вызывающими дисгидроз, заболевание проходит в течение нескольких дней.
Грибковые заболевания
Проявлением водянистой сыпи также является грибок стоп. На них появляются мелкие пузырьки с мутноватой жидкостью внутри. Они очень чешутся. При этом, если их расчесывать они из единичных пузырьков сливаются воедино, образуя большие волдыри.
- Ацикловир,
- Клотримозол,
- Мионазол и другие.
Заражение грибком может произойти при посещении общественных бань, саун, бассейнов или же надевании чужой обуви, обладатель которой уже заражен грибком.
Пузырьки на коже ребенка – причины
У ребенка в грудном возрасте на лице могут появиться белые прыщики – это милии. Это говорит о том, что у него сальные железы еще закупорены. Что делать в этом случае? Лечить их ничем не стоит, за исключением соблюдения гигиены. Это проявление прыщей проходит со временем бесследно и опасности для окружающих и самого ребенка не представляет.
- Диатез у ребенка – это тоже заболевание, которое сопровождается высыпанием красных прыщей, которые могут мокнуть, зудеть, доставляя тем самым большие неудобства ребенку. В этом случае обязательно нужно обращаться к специалисту, чтобы получить квалифицированную помощь.
- Потничка и пеленочный дерматит – это тоже детские заболевания, характеризующиеся появлением маленьких красноватых прыщиков. Заболевания проходят сами собой при соблюдении правил гигиены.
Стрептодермия
Стрептодермия – одно из заболеваний, которое вызывается стрептококками. При этом заболевании достаточно ранки или же царапины. При попадании в нее инфекции образуются прыщи, которые имеют красное основание, сверху корочку, а под ней нагноение.
Важным условием для правильного лечения вышеперечисленных инфекций и заболеваний, вызванных этими инфекциями – это незамедлительное обращение к врачу за квалифицированной помощью и лечением.
Только в этом случае можно достигнуть положительного результата и победить болезнь. Поэтому, появление любой сыпи должно настораживать родителей и быть поводом для визита к доктору. Болезнь нужно начинать лечить на самой ранней стадии проявления, когда она легче поддается лечению.
Народная медицина при пузырьках на коже
Наряду с медикаментозным лечением используются и народные средства. Они могут оказывать достаточно эффективное воздействие на заболевание. Но использовать народные средства нужно обязательно в комплексе с назначением врача, так как убить инфекцию до конца настои и травы вряд ли помогут.
Травы и настои снимают воспаление, убивают бактерии и обладают антисептическими свойствами.
Так при возникновении пузырьков на коже при потнице, стрептодермии, диатезе можно использовать примочки или ванночки из трав:
- календулы;
- ромашки;
- коры дуба;
- чистотела.
Эти средства помогут подсушить, обеззаразить и вывести прыщи с участков поражения. Применяемые процедуры не требуют много времени, достаточно 20 минут. Делают их, в основном, перед сном.
Если есть покраснения вокруг сыпи и воспаление, то можно использовать капустный лист, применяя который можно добиться быстрого и эффективного результата.
Кроме ванночек и примочек можно использовать масла из натуральных ингредиентов, например облепиховое или же оливковое. Они обладают антибактериальным и противовоспалительным свойством.
Меры профилактики
Во избежание начала любой болезни или же рецидива ее, необходимо придерживаться простых правил:
- Укреплять иммунную систему. Для этого не допускать переохлаждения, перегрева. Употреблять в пищу как можно больше молочнокислых продуктов, овощей, фруктов, богатых клетчаткой. Продукты, содержащие большое количество жиров, консервантов, искусственных красителей, особенно красящиеся газированные напитки, исключить из рациона полностью.
- Вести здоровый образ жизни. Свести до минимума употребление алкоголя. Заниматься спортом, плаванием.
- Посещать места общего пользования с соблюдением простых правил гигиены. Иметь индивидуальную сменную обувь и предметы туалета.
- При приеме медицинских препаратов во время болезни, употреблять как можно больше жидкости – от полутора литров в день, что способствует выведению вредных веществ из организма.
Добиться эффекта в излечении любой болезни не составит труда, если лечение начинать на ранних стадиях и принимать лекарства только по назначению врача и следовать его рекомендациям.
Источник: https://ozude.ru/skin-rashes/vodyanistye-puzyrki-na-kozhe/
Волдыри на коже
Появление на коже зудящих пузырьков чаще всего ассоциируется с аллергией, однако такие элементы сыпи сопровождают различные заболевания инфекционного и неинфекционного генеза.
Травмы, ожоги, нейрогенные высыпания – основные причины возникновения волдырей, исход которых определяется степенью и массивностью повреждения.
Оценка условий, времени появления и дополнительных симптомов влияет на постановку диагноза и подбор эффективной терапии.
Болезни, для которых характерен симптом:
- аллергические реакции (бытовые, пищевые, растительные, животные, лекарственные аллергены);
- ожоги и обморожения;
- герпетические инфекции (опоясывающий лишай, ветряная оспа);
- рожа;
- микозы;
- сифилис;
- кишечный иерсиниоз.
Что такое волдырь на коже
Волдырем (лат. «urtica» — крапива) называют первичный элемент сыпи, который представлен возвышающимся над уровнем кожи бледным бугорком, бесполостным или заполненным жидкостью (прозрачной или окрашенной).
Характерные отличия:
- отек и покраснение окружающих тканей;
- дискомфорт (боль, жжение в области сыпи);
- выраженный зуд кожи.
Название симптом получил от изменений на коже, которые возникают при ожогах крапивой.
Важно! Волдыри – элемент сыпи, который развивается на фоне аллергических реакций, инфекционных заболеваний и травматических повреждений. Основные характеристики: острое течение, которое сопровождается выраженным зудом, одинаковое строение всех структур, быстрое исчезновение. Лечение волдырей зависит от основной причины
Механизм возникновения волдырей
Развитие уртикарной сыпи связано с повышением проницаемости поверхностных сосудов кожи из-за воздействия аллергенов, травмы, ожога или инфекционного возбудителя.
Попадание жидкой части, плазмы, вызывает отек тканей дермы (средний слой кожи) и сдавливание сосудов, которое характеризуется:
- покраснением окружающей зоны;
- формированием бледного плотного бугорка (отек тканей сдавливает капилляры, поэтому элементы сыпи имеют бледно-розовый или белый окрас);
- зудом из-за выброса в кровь медиаторов воспаления.
Классические волдыри при крапивнице формируются в течение нескольких минут и исчезают за 3-4 часа.
Классификация
Возникновение уртикарной сыпи связано с воздействием факторов внешней среды или патологиями обмена веществ, поэтому выделяют волдыри:
- экзогенные – развиваются вследствие инфекционных заболеваний, интоксикаций;
- эндогенные – характерны для нарушений метаболизма, аллергических реакций.
У некоторых людей встречается аутографизм – особенность кожи, которая характеризуется возникновением волдырей при механическом раздражении.
Патофизиологическая классификация волдырей:
- симптоматическая (сыпь – один из признаков заболевания): рожа, ветряная оспа, сибирская язва, герпетическая инфекция, опоясывающий лишай;
- аллергическая – волдыри образуются из-за повышения проницаемости сосудистой стенки при попадании аллергенов (бытовых средств, пищевых продуктов, лекарственных препаратов);
- ожоговая – термическая травма кожи, характеризуется отеком тканей и формированием полосных элементов, заполненных серозной жидкостью (II степень).
Причины возникновения волдырей
Появление зудящих пузырьков, заполненных серозной, гнойной или кровянистой жидкостью – симптом ряда заболеваний. Основные причины появления сыпи представлены в таблице ниже.
| Причина | Патологическое состояние |
| Аллергическая |
|
| Симптоматическая |
|
| Травматическая |
|
Часто встречается психосоматическая форма сыпи, при которой волдыри возникают на фоне сильной тревоги и переживаний (настоящая экзема).
Как определить волдырь
Определить у себя волдырь можно с помощью тщательного осмотра пораженного участка (контакта с аллергеном, горячим предметом и др.).
Появление классического элемента сопровождается характерными отличиями:
- мгновенное развитие (в течение нескольких минут после воздействия повреждающего фактора);
- острое течение (кроме хронических заболеваний – сифилиса, коллагенозов);
- отек и покраснение окружающих тканей;
- плотное образование, возвышающееся над уровнем кожи;
- форма: круглая, овальная или неправильная;
- цвет: белый или бледно-розовый (из-за сдавливания сосудов развивающимся отеком тканей);
- поверхность: ровная гладкая;
- количество: единичные или множественные;
- размеры: от чечевицы до размера ладони;
- бесследное исчезновение без шелушения и рубца.
Совет врача. Появление множественных волдырей на большой площади кожи требует немедленной консультации доктора
Сопутствующие симптомы, если причины волдыря – заболевание
Существует множество патологий, которые характеризуются появлением уртикарной сыпи. Дифференциальная диагностика основных клинических признаков представлена в таблице ниже.
| Заболевание | Симптом |
| Ветряная оспа |
|
| Опоясывающий лишай |
|
| Микоз |
|
| Аллергия |
|
| Кишечный иерсиниоз |
|
| Рожа |
|
| Термическая травма |
|
Для постановки окончательного диагноза необходимо учитывать имеющиеся хронические заболевания, время возникновения сыпи и дополнительные симптомы патологий.
Волдыри у детей
Уртикарная сыпь у детей — признак аллергического или инфекционного заболевания.
Характерные особенности волдырей в детском возрасте:
- массивность поражения: анатомо-физиологические особенности кожи способствуют широкому распространению отека;
- множественность элементов;
- у детей первого года жизни – сопровождается повышением температуры;
- высокая чувствительность к терапии;
- элементы исчезают в течение 1-3-х часов (для сравнения, у взрослых 4-6 часов).
Лекарственная аллергия, которая сопровождается множественными волдырями у детей, требует госпитализации в реанимационный стационар.
Диагностика причины возникновения волдырей
Постановка основного диагноза и назначение терапии требуют определения причины возникновения уртикарной сыпи.
Диагностические «шаги»:
- сбор жалоб и анамнеза заболевания (время и условия возникновения волдырей, наличие в прошлом подобных симптомов, связь с травмирующим фактором);
- осмотр врача: определение морфологической характеристики сыпи, распространенность, наличие других патологических изменений;
- лабораторные исследования: бактериологическое исследование кала (для псевдотуберкулеза, кишечного иерсиниоза), содержимого волдыря (микробная экзема, рожа, микозы), серологические анализы крови.
Для высыпаний аллергического генеза используются специальные внутрикожные прик-тесты или исследования антител в крови для каждого продукта.
Первая помощь
Неотложная помощь при возникновении волдырей зависит от основной причины. Алгоритм действия представлен в таблице ниже.
| Патология | Первые действия |
| Аллергия |
|
| Ожог |
|
| Укус насекомого |
|
| Механическое раздражение |
|
Когда нужно обратиться к врачу
Массивный отек тканей и образование волдырей – признак серьезных нарушений, которые требуют квалифицированной медицинской помощи.
Перечень состояний, когда необходимо обратиться к доктору:
- большая площадь поражения (вся конечность, область груди, живота);
- огромные волдыри в области лица или шеи;
- температура более 38,5° С;
- нарушение сознания;
- появление признаков интоксикации (у детей – часто судороги);
- прогрессирование симптомов в течение первых часов.
Несвоевременно оказанная помощь при тяжелых аллергических состояниях угрожает жизни человека.
Лечение
Выбор терапевтической тактики зависит от первичной причины возникновения симптомов.
Основные принципы лечения волдырей:
- устранение повреждающего фактора (температуры, аллергена);
- противоотечные средства (мочегонные);
- снижение проницаемости сосудистой стенки (антигистаминные, местные и системные глюкокортикоиды);
- рожа, стрептодермия, иерсиниоз, псевдотуберкулез — антибактериальная и дезинтоксикационная терапия;
- ветряная оспа, опоясывающий лишай – системная и местная противовирусная терапия («Ацикловир», «Гевиран»);
- ожоги – охлаждение. В случае массивного поражения – инфузионная терапия, хирургическая пластика.
Эффективность лечения определяется своевременностью, направленностью на основную причину и комплексностью.
Народные методы
Нетрадиционная медицина предлагает несколько способов лечения волдырей, развившихся от ожогов:
- нанести на область поражения яичный белок, оставить на 40 минут до полного высыхания и образования корочки, смыть теплой водой;
- использовать прохладные компрессы с отваром чистотела (50 г сухой травы на литр воды). Менять повязки каждый час;
- прополисная мазь, приготовленная на основе животного жира в соотношении 15:100.
Такие методы эффективны в стадии заживления пораженного участка, ускоряют рост тканей. Врачи не рекомендуют использовать их в острый период (первые дни после ожога).
Чего делать нельзя
Образование волдыря – реакция организма на внутреннее нарушение, вызванное разными факторами. Проведение нерекомендованных манипуляций сопровождается риском инфицирования содержимого и распространению процесса.
В случае возникновения уртикарной сыпи запрещено:
- смазывать растительными или животными маслами;
- натирать область поражения спиртом или спиртосодержащими растворами (одеколон, настойка);
- использовать антисептические красители (бриллиантовый зеленый, фукорцин) до установления диагноза;
- в случае ожога – отрывать прилипшую одежду;
- прокалывать волдыри.
Прогноз
Аллергические, инфекционные и коллагенозные волдыри сопровождаются выраженной симптоматикой и нарушением самочувствия только в острый период. Для классической уртикарной сыпи не характерны остаточные явления.
Прогноз для волдырей ожогового происхождения зависит от массивности поражения и адекватности оказанной помощи. В современных клиниках используются методы ксенопластики, которые позволяют избежать формирования рубца. В остальных случаях волдыри проходят после устранения причины. Прогноз благоприятный.
Профилактика возникновения волдырей
Профилактические мероприятия против уртикарной сыпи имеют преимущественно неспецифический характер:
- избегать контакта с аллергенами (при возможности – провести гипосенсибилизацию);
- при бактериальных и вирусных инфекциях – своевременное этиотропное лечение;
- использовать средства индивидуальной защиты при работе с холодными или горячими веществами, предметами.
Волдыри – дерматологический признак ряда заболеваний, который требует комплексной диагностики и подхода к лечению. Частое возникновение и массивность поражения – повод для обращения к медицинскому работнику.
Источник: https://SimptomyInfo.ru/simptomy/162-voldyri.html