Розацеа (от лат. acne rosacea — розовые угри) — это хроническое заболевание кожи лица, вызываемое ангионевротическими нарушениями. Оно проявляется в виде стойких участков покраснения, гнойничков и бугорков и других высыпаний на коже. Заболевание поражает 8-10% населения Земли, преимущественно светлокожих женщин.
Причины и ход заболевания
Точные причины возникновения розовых угрей до сих пор не определены. Но они чаще всего связаны с другими заболеваниями, такими как болезни желудка, эндокринной системы и общее ослабление иммунитета.
Существует также мнение о том, что розацеа появляется из-за попадания в организм определенных бактерий. Их так и не удалось обнаружить в гнойничках, но при приеме антибиотиков наблюдается снижение выраженности заболевания. Иногда розовые угри вызываются клещами рода Демодекс, и в таком случае пациентам ставится диагноз «розацеаподобный демодекоз».
Считается, что розацеа также является наследственным заболеванием, так как болезнь часто встречается у кровных родственников. Однако это не дает представления о том, что именно провоцирует болезнь.
Теория о том, что розацеа является следствием психических нарушений, также не нашла подтверждения.
Скорее наоборот, само заболевание и его затяжной характер в некоторых случаях приводят к психическим расстройствам.
И хотя точная причина заболевания так и не установлена, однозначно можно сказать, что при предрасположенности розацеа провоцируют:
- употребление острой и пряной пищи, горячих напитков (чай, кофе) и алкоголя,
- обветривание лица, перегревание или переохлаждение организма,
- стресс и повышенные физические нагрузки
- прием некоторых лекарственных препаратов
- косметические средства,
- наступление менопаузы.
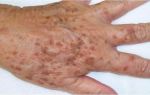
У розацеа есть три стадии развития, на первой у больных начинаются приступы покраснения. Их по ошибке относят к простому проявлению эмоциональности. Однако затем участки покраснения на лбу, щеках и носу становятся устойчивыми, ярко-красными, иногда доходящими до синего цвета. Происходит повреждение сосудов, выражающееся в проявлении сосудистых звездочек.
Следующие стадии розацеа характеризуются появлением акне, отеков кожи в области лба и между бровями, а затем и утолщением пораженных участков кожи.
К сожалению, полностью вылечить розацеа не представляется возможным. Однако медикаментозное лечение и средства косметологии при комплексном воздействии могут значительно улучшить внешний вид пациентов.
Лечение розацеа
После постановки диагноза больным назначают прием метронидазола в качестве противопаразитарного и антимикробного средства. Назначают также антигистаминные препараты. И в крайних случаях могут прописать антибиотики.
- Для уменьшения выраженности розацея применяются средства местного действия — противопаразитарные кремы и гели и препараты азелаиновой кислоты.
- При ярко выраженной сосудистой сетке пациентам назначают витаминный препарат аскорутин, укрепляющий стенки сосудов.
Косметологические процедуры при розацеа
Помимо медикаментозных методов, пациентам с розацеа очень хороших результатов позволяет добиться косметология. Более того, без помощи врача-косметолога добиться видимых результатов будет сложно.
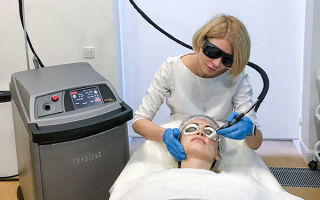
Так как при заболевании одним из основных симптомов является телеангиэктазия (расширение сосудов на носу, крыльях носа, щеках), к одним из самых эффективных косметологических методов лечения розацеа относится лазерная методика.
Неодимовый лазер в аппарате Friendly Light NEO считается лучшим на сегодня способом лечения сосудистых патологий. Вспышки лазера избирательно «склеивают» сосуды в месте воздействия, прекращая кровообращение в них и, следовательно, покраснение.
Здоровые участки кожи при этом не повреждаются. Одновременно обрабатываются и воспаленные участки кожи и даже рубцы, оставшиеся после угрей, вызванных розацеа. Процедура полностью безопасна и комфортна, а также не вызывает никаких побочных эффектов.
После завершения курса лечения кожа приобретает естественный оттенок, сосудистая «сетка» полностью исчезает.
Очень результативна при этом заболевании криотерапия, в процессе которой пораженные участки кожи подвергаются кратковременному воздействию сверхнизких температур (-160 градусов Цельсия), что вызывает быстрый спазм и расширение сосудов. Такая «гимнастика» стимулирует кровообращение и обменные процессы в коже, активизирует питание тканей. Кожа обновляется, становится мягкой и гладкой.
При розацеа может быть назначен плазмолифтинг и другие инъекционные методики. Их преимущество и эффективность заключаются в том, что биологически активные и питательные вещества вводятся прямо в средние и глубокие слои кожи, обеспечивая хорошее проникновение действующих веществ.
Мезотерапия позволяет избавляться от акне и постакне, утолщений и чрезмерной сухости кожи, вызываемой розацеа. Однако процедуру может назначить только квалифицированный врач-косметолог с учетом всех показаний и индивидуальных особенностей клиента.
Что можно делать самостоятельно?
От образа жизни и готовности пациента работать над проблемой также очень многое зависит. К примеру, при розацеа необходимо следить за своим питанием. Оно должно быть максимально щадящим для органов пищеварения.
Питаться нужно небольшими порциями 4-5 раз в день. Следует исключить из своего рациона острую и консервированную пищу, кофе, спиртные напитки и цитрусовые.
Не рекомендуется употреблять раздражающие слизистую апельсины, виноград, мандарины и груши.
Важен правильный домашний уход за кожей. При розацеа помогают примочки из настоев календулы, ромашки, череды и клюквы.
Внимательно нужно отнестись к используемым косметическим средствам, некоторые из которых помогают снизить проявление розацеа, когда другие, наоборот, его провоцируют.
Помните, что не стоит откладывать лечение розацеа, так как застарелые повреждения кожи поддаются лечению труднее.
Источник: https://www.amic.ru/news/371600/
Розацеа на лице: причины, лечение, профилактика
Розацеа – распространенное заболевание кожи, которое при отсутствии должного лечения может доставить массу неудобств. Узнаем, при каких признаках стоит обращаться к врачу и опасно ли не лечить болезнь
Розацеа — хроническое заболевание кожи, которое проявляется в виде покраснения кожи лица, появления сосудистых звездочек, папул и пустул. В народе розацеа иногда называют розовыми угрями. Розацеа широко распространено по всему миру.
Приблизительно 5-10% всего населения планеты страдают этим недугом вне зависимости от принадлежности к тем или иным этническим группам. Точные причины заболевания пока не установлены. Помимо генетической предрасположенности в развитии болезни участвует множество факторов.
Нестабильность сосудов, гормональные и иммунные нарушения, воспалительные процессы также влияют на вероятность возникновения заболевания. Химические и физические факторы, и даже стресс и активные нагрузки могут повлиять на заболевание. Различные микроорганизмы могут вызывать воспаление, провоцирующие розацеа. Например, демодекоз, вызываемый клещами, или хеликобактер, возбудитель инфекции желудка. Хотя взаимосвязь розацеа с бактерией хеликобактер недостаточно изучена.
В первую очередь перед началом лечения необходимо исключить иные заболевания, что по силам только специалисту. Существует ряд сложных для диагностики болезней, которые проявляют себя похожим образом, но гораздо более опасные для здоровья.
Обычно применяется сочетание препаратов. Для снятия воспаления, покраснения назначают противовоспалительные мази местного действия, при появлении признаков бактериальных осложнений – антибактериальные препараты. Также применяют препараты системного действия. Конкретную дозировку и сам препарат выбирает только врач в каждом отдельном случае.
Розацеа также лечат лазером, криотерапией. Каждый метод назначается индивидуально, для разных пациентов их эффективность будет отличаться. Учитывают особенности жизни, аллергологические реакции, степень заболевания. На их основе формируют индивидуальную сбалансированную концепцию лечения.
Народные методы лечения не рекомендованы врачами. Их эффективность не доказана, а длительное лечение ими осложняет течение болезни. Возможно, народные методы могут облегчить заболевание, но действие трав, примочек и домашних мазей непредсказуемо и так рисковать здоровьем не стоит. Часто возникают кислотные ожоги или инфицирование ран.
В народе розацеа иногда называют розовыми угрями.
Лучшим лечением всегда является профилактика, недопущение появления заболевания. Наиболее эффективная терапия достигается при появлении первых жалоб и скорейшем обращении к врачу.
Влияние питание на болезнь до сих пор до конца не изучено. Существует ряд продуктов, которые могут усилить проявления розацеа: кофе, крепкий чай, перечная мята, жгучие сорта перца. При данном заболевании алкоголь следует исключить полностью. Также рекомендуют ограничить употребление соли, колбасных изделий, консервированных продуктов, уксуса, пряностей, любой жареной жирной пищи, сладостей.
Если вы отметили у себя высыпания на коже лица, реже шеи и груди; ощущение жжения и покалывания кожи, сухость и чувство стягивания кожи.
Дискомфорт усиливается при воздействии низких и высоких температур, алкоголя, острой пищи и стресса. Кожа становится чувствительнее к средствам для ухода за кожей и к ультрафиолетовому облучению.
При появлении таких симптомов следует обратиться к специалисту.
Можно обратиться в районные кожно-венерологические диспансеры, или частные клиники и кабинеты косметолога. Специалист – дерматовенеролог-косметолог должен быть с высшим медицинским образованием и иметь лицензию. Только он сможет дать рекомендации и оказать специализированную помощь.
Заболевание само по себе не проходит, оно имеет периоды обострения и ремиссии. Период затихания болезни может быть ошибочно расценен как выздоровление. Игнорирование симптомов обычно приводит к косметическим дефектам, ухудшению и менее благоприятным прогнозам на выздоровление.
Источник: https://www.kp.ru/putevoditel/zdorove/rozatsea-na-litse/
Лечение розацеа кожи. Что сделать, чтобы симптомы больше не вернулись?
И что в итоге? Постоянно красное лицо, «паучки» расширенных сосудов, угри, выраженная реакция на изменение температуры и влажности воздуха постепенно становятся привычным состоянием. Любые кожные симптомы оцениваются и интерпретируются по отдельности и по отдельности же лечатся: увлажняющие средства для уменьшения сухости кожи и снижения ее чувствительности к внешним воздействиям, спиртосодержащий лосьон от угрей, таблетки валерианы для уменьшения эмоциональных реакций, вызывающих приливы крови к лицу.
Количество баночек, флакончиков, тюбиков на туалетном столике или на полочке в ванной увеличивается, а проблема не решается, наоборот, становится только хуже.
И все потому, что дело не в «букете» разрозненных кожных проблем, а в одном единственном заболевании под названием розацеа с такими разными проявлениями. Бесконтрольное применение косметических и лекарственных средств только усугубляет состояние.
Как и любое другое заболевание кожи, розацеа требует комплексного лечения. Об этом и поговорим.
Что такое розацеа?
Розацеа – это хроническое дерматологическое заболевание, для которого характерны стойкое покраснение центральной части лица, формирование бугорков, гнойничков и других элементов сыпи, сосудистых звездочек и сеточки.
Второе название болезни – розовые угри, хотя элементы сыпи, это вовсе не обязательный симптом патологического процесса, охватившего кожу.
Характерны частые рецидивы заболевания после проведенного лечения розацеа кожи на фоне неблагоприятных внешних воздействий, поэтому ухаживать за кожей в период достигнутой ремиссии придется особенно тщательно.
Диагностика и лечение такого заболевания кожи как розацеа находится в ведении дерматолога. При легком и среднетяжелом течении болезни за помощью можно обратиться к косметологу, который назначит необходимые аппаратные процедуры, скорректирует домашний уход, порекомендует лекарственные препараты для местного применения.
Симптомы
Чаще всего диагностируется розацеа у людей 30-50 лет со светлой кожей, которая практически не защищена от действия ультрафиолетовых лучей меланином. При этом смуглая или темная кожа у пациента не исключает диагноза розовых угрей.
В зависимости от преобладающих внешних проявлений выделяют четыре основные формы заболевания:
- Эритематозно-телеангиоэктатическая. Основными ее проявлениями являются эритема и телеангиоэктазии. Область покраснения кожи захватывает крылья носа, щеки. Многие пациенты отмечают ощущение приливов крови к лицу с локальным повышением температуры кожи, жжение. Субъективные ощущения часть возникают под воздействием внешних факторов (сухого воздуха помещений, холода при выходе на улицу из тепла, солнечных лучей и проч.).
- Папуло-пустулезная. Помимо эритемы на коже появляются папулы и пустулы. Элементы сыпи присутствуют на коже постоянно. В период обострения их число значительно увеличивается.
- Фиматозная. Для этой формы характерно формирование массивных рыхлых разрастаний в области носа, век, лба на фоне стойкого покраснения лица. Развивается преимущественно у мужчин.
- Глазная. Отличается от предыдущих 3 форм тем, что поражается преимущественно кожа вокруг глаз. Часто еще до развития эритемы пациент несколько раз успевает переболеть кератитом, блефаритом и другими офтальмологическими заболеваниями. Расширенные сосуды при глазной форме розацеа могут развиться не только на коже, но и на глазном яблоке.
Первые две формы встречаются наиболее часто и достаточно просто поддаются коррекции в условиях косметологической клиники.
Разные формы заболевания не переходят друг в друга, так как не являются последовательными стадиями развития патологического процесса. Их объединяет наличие эритемы, на фоне которой появляются вторичные симптомы.
Это значит, что, например, у пациента с глазной формой никогда не будет фимоза или характерных папул.
Покраснение лица не сразу становится стойким. Ангионевротические нарушения нарастают постепенно.
Сначала эритема появляется в ответ на умывание, длительное пребывание на открытом воздухе в неподходящую погоду, применение неподходящих косметических средств.
Затем, в течение нескольких лет длительность эпизодов покраснения увеличивается, интенсивность окрашивания кожных покровов изменяется от светло-розового до красного, иногда синюшного.
На фоне стойкого покраснения расширенные сосуды становятся заметны не сразу. Телеангиоэктазии проявляются постепенно по мере того, как прогрессивно увеличивается диаметр вовлеченных в патологический процесс артериол. Стаз крови, повышение проницаемости сосудистой стенки для жидкости приводит к появлению стойкого отека лица.
Причины
Розацеа – заболевание полиэтиологическое. Толчком к его развитию, как правило, становится сочетание нескольких внешних и внутренних повреждающих факторов, которые воздействуют на человека длительно. Когда заболевание развилось, о причинах уже можно было бы и не говорить. Однако никогда нельзя исключать вероятность рецидива, спровоцировать который могут все те же влияния.
К числу основных причин развития розовых угрей можно отнести:
- Климатические факторы. Первостепенное значение имеют ветер, экстремальные температуры (жара, мороз), частая смена температур при выходе из помещения на улицу и обратно.
- Психовегетативные расстройства. В основе развития заболевания лежит ангионевроз – нарушение тонуса сосудов в результате «неправильной» нервной регуляции. Ангионевроз может стать следствием острого или хронического стресса, переутомления, недосыпания, переживания эмоций гнева, стыда, смущения.
- Заболевания пищеварительной системы. На состояние сосудов могут оказать негативное воздействие наличие в желудке у человека бактерии Хеликобактер Пилори, дисбаланс «полезных» и «вредных» бактерий в кишечнике. Повреждение слизистой оболочки желудка хеликобактером провоцирует выброс в кровь медиаторов воспаления. В результате дисбиоза человек недополучает необходимые ему питательные вещества, витамины и микроэлементы.
- Микроорганизмы. Локальное повышение температуры в результате стойкого расширения сосудов кожи создает комфортные условия для размножения условно-патогенных бактерий, которые в норме обитают на коже человека и не приносят ему вреда. Этот механизм лежит в основе развития папуло-пустулезной формы розацеа.
К числу предрасполагающих факторов можно отнести сбои в работе иммунной системы, когда в ответ на проникновение чужеродных агентов организм «выдает» неадекватную по силе реакцию, изменение консистенции и количества кожного сала, воздействие на клетки свободных радикалов, употребление продуктов питания, напитков, лекарственных препаратов, которые усиливают приток крови к тканям.
Лечение розацеа кожи лица: основные подходы
Розовые угри – заболевание хроническое. Вылечить его раз и навсегда невозможно.
Но дерматологу или косметологу, заручившись поддержкой самого пациента, вполне под силу устранить внешние проявления заболевания и не допустить их повторного появления.
Это значит, что у человека, обратившегося за помощью, может быть чистая кожа без телеангиоэктазий, папул и избыточного покраснения, если он пройдет необходимые процедуры и выполнит данные ему рекомендации.
Программа лечения включает:
- Правильный домашний уход. В первую очередь придется отказаться от любых средств, которые раздражают кожу, нарушают баланс влаги в ней. Это лосьоны, содержащие спирт, фруктовые и другие кислоты, скрабы с абразивными частичками в составе. В любое время года и в любую погоду необходимо будет наносить солнезащитные средства. Для ежедневного ухода косметолог подберет кремы, действие которых направлено на восстановление гидробаланса кожи.
- Местное лечение. Хороший терапевтический эффект дает применение препаратов на основе азелаиновой кислоты и метронидазола. Первое средство применяется при всех формах розацеа, второе позволяет устранить папулы и пустулы, которые часто нечувствительны к другим воздействиям. Локальное лечение розацеа кожи может также включать использование лосьонов и болтушек с антибиотиками широкого спектра действия.
- Назначение препаратов системного действия. Как правило, такая серьезная терапия требуется в случае тяжелого течения болезни. Для устранения сыпи назначают антибактериальные препараты в таблетках и капсулах. А если эффект от антибиотиков оказывается недостаточным, проводится курсовое лечение системными ретиноидами. Прежде чем назначить человеку такое серьезное лечение розацеа кожи, врач проводит ряд обследований для выявления возможных противопоказаний.
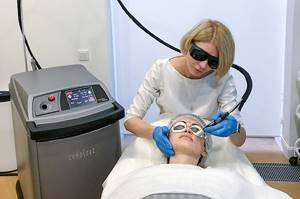
- Лазеротерапия. Под воздействием лазерных импульсов нормализуется тонус сосудов и кровообращение. За одну процедуру можно вернуть лицу здоровый цвет, полностью избавившись от красноты.
Лазер или местное лечение?
К сожалению, розацеа – это не то заболевание, где можно выбрать что-то одно. Человеку с розовыми угрями необходимо эффективное терапевтическое воздействие на ткани в период обострения, чтобы быстро остановить прогрессирование патологического процесса и устранить внешние проявления.
Затем, в течение длительного времени, как минимум в течение 2-3 месяцев, необходимо будет использовать лекарственные препараты для закрепления достигнутого результата. Следовать рекомендациям косметолога относительно осуществления ежедневного ухода за кожей придется пожизненно, иначе рецидив не заставит себя ждать.
Лечение розацеа кожи лазером
Для устранения разлитого стойкого покраснения кожи и расширенных сосудов в клинике Delete применяется лазерный аппарат Cynergy Vascular Workstation, который комбинирует два вида излучений в последовательный импульс:
- свет импульсного лазера на красителях эффективно борется с гиперемией на щеках и крыльях носа;
- излучение неодимового лазера позволяет навсегда удалить телеангиоэктазии, а при определенных настройках дополнительно уменьшает выраженность покраснения кожи.
Комбинируется два вида излучений в один импульс с помощью технологии Multiplex. Двойное воздействие на ткани позволяет за одну процедуру удалить проявления болезни без риска повреждения кожных покровов.
Как видите, лечение розацеа кожи лица несложное, но длительное. После устранения внешних проявлений и стабилизации состояния сосудов пораженной области, придется в течение нескольких месяцев наносить на кожу лекарственные препараты и внести коррективы в свой повседневный уход. Для тех, кто привык ухаживать за собой, следовать рекомендациям врача не составит труда.
Источник: https://delete.ru/blog/stati/lechenie-rozatsea-kozhi/
Розацеа
Не следует путать с Rosaceae — латинским названием семейства розовых.
Розацеа (от лат. acne rosacea — розовые угри) — хроническое рецидивирующее заболевание кожи лица, характеризующееся покраснением, расширением мелких и поверхностных сосудов кожи лица, образованием папул, пустул и отеком.
Патогенез
В основе патогенеза розацеа лежит изменение тонуса поверхностных артериол кожи лица, которые обусловлены различными факторами.
Экзогенные факторы:
- Физические факторы (солнечные инсоляции, воздействие тепла, холода, частые химические пилинги);
- Алиментарные факторы (употребление алкоголя, горячих напитков, пряностей).
Эндогенные факторы:
- Патология пищеварительного тракта (заболевания, ассоциированные с Helicobacter pylori);
- Деятельность клещей рода Demodex (D. brevis и D. folliculorum);
- Инфекционные заболевания кожи;
- Патология эндокринной системы;
- Изменение иммунного статуса организма;
- Влияние компонентов свертывающей и калликреин-кининовой систем крови на сосуды.
Клинические проявления
Клинически различают несколько форм розацеа:
- Эритематозно-телеангиэктатическая. Эритема носит персистирующий характер (держится постоянно). На коже щек появляются множественные телеангиэктазии.
- Папуло-пустулезная. На фоне возникшей эритемы появляются группы мелких папул с тонкими чешуйками на поверхности. Располагаются они вначале на коже носа и носогубных складок, затем распространяются на кожу лба и подбородка. Часть папул со временем трансформируется в пустулы, заполненные стерильным содержимым. Нередко развивается инфильтрация кожи и отек.
- Фиматозная (или папулезно-узловатая). Эта форма характеризуется появлением узлов и бляшек. Отмечается увеличение размеров высыпаний с их последующим слиянием. Фиброз и гиперплазия сальных желез приводит к увеличению участков кожи («фима»).
- Глазная. Включает блефарит, инфекции конъюнктивы, конъюнктивит, кератит, ирит, халязион и др. Пациентов могут беспокоить фотофобия, нечеткость зрения, зуд, слезотечение, сухость глаз, ощущение инородного тела и др. Глазные симптомы могут выявляться у 50 % пациентов с кожными формами розацеа[6]. Детальное уточнение глазных симптомов и осведомленность пациентов об этой форме розацеа помогают своевременно обратиться к офтальмологу.
Розацеа наиболее часто проявляется у женщин старше 30 лет, за исключением фиматозной формы, которая чаще встречается среди мужчин. Чаще поражаются светлокожие представители европеоидной расы. У людей с более темным цветом кожи распознать розацеа может быть сложнее.
Лечение
Лечение зависит от типа розацеа и тяжести.
В целом, требуется изменение поведения для уменьшения воспаления:
- следует избегать триггеров (если таковые были замечены),
- оптимизировать уход за кожей (использовать максимально щадящие косметические средства (например, эмоллиенты), негорячую воду и мягкие очищающие средства),
- избегать воздействия раздражающих средств (например, тональных средств, вяжущих средств, химических пилингов и др.).
- использовать солнцезащитные средства, уменьшающие покраснение кожи[5].
Эритематозно-телеангиоэктатическая форма
Прежде всего, необходимы вышеописанные изменения образа жизни.
Лазерная/свето- терапия может быть эффективна для тех, у кого не происходит улучшения или у кого заболевание прогрессирует. Такое лечение влияет на сосудистый компонент. Однако, возможен рецидив, вследствие чего необходимы повторные курсы лечения.
Фармакологическое лечение на сегодня имеет ограниченное значение. Бримонидин, агонист вазоконстрикторных α-2-адренергических рецепторов, наносимый местно, показал улучшение у небольшого процента пациентов. К тому же, каждый препарат имеет побочный эффект.
Папулопустулезная форма
Проводится местное и системное лечение. Для легких случаев препаратами первой линии могут быть метронидазол местно, азелаиновая кислота или ивермектин. Местное (накожное) применение метронидазола обладает антимикробным, противовоспалительным и антиоксидантным эффектами.
Азелаиновая кислота также обладает антиоксидантными и противовоспалительными свойствами. Рекомендуется использовать дважды в день, но может быть достаточно и одного раза в день. Применения ивермектина (1 % крем) один раз в день может быть достаточно.
Ивермектин обладает противопаразитарными и противовоспалительными свойствами.
Часто рекомендуется сульфацетамид серы, хотя механизм его действия неизвестен.
Традиционно наиболее часто для среднетяжелого/тяжелого течения применяют тетрациклины (перорально): доксициклин или миноциклин 100 мг дважды в день, в течение 4 −12 недель. Есть также сведения об эффективности применения 20 мг доксициклина дважды в день. Реже используют макролиды.
У пациентов с рефрактерным течением болезни возможно применение изотретиноина.
Поскольку заболевание хроническое, часто требуется поддерживающая терапия. Пациентам могут назначать местную или системную терапию (например, суб-антимикробные дозы тетрациклинов или короткие курсы на время обострения).
Лечение фимозной розацеа
На ранней стадии предлагается использование перорального изотретиноина. В более поздних случаях применяется лазерное или хирургическое удаление масс.
Самообразование пациентов
Является важной составляющей качества жизни пациентов с кожными заболеваниями. Существуют сообщества пациентов, через которые распространяется проверенная информация о заболевании, часто организовывается с участием врачей-экспертов, например, американское Национальное общество пациентов с розацеа.
Источник: https://ru.wikipedia.org/wiki/Розацеа
Заболевание розацеа: причины, лечение, профилактика
Розацеа (rosacea, acne rosacea, rosaceus, розовые угри, акне розовые) — это неинфекционное, хроническое воспалительное заболевание кожи лица, для которого характерна стадийность течения.
В современном мире распространенность розацеа составляет 10% среди всего населения земли. На долю розовых угрей в России среди всех дерматологических диагнозов приходится около 5%.
Заболевание начинается обычно на 3-4-м десятилетии жизни и достигает расцвета в возрасте 40-50 лет.
Встречается чаще у людей преимущественно зрелого возраста, обоих полов.
Причины возникновения
В основе патологического процесса лежит изменение тонуса поверхностных сосудов кожи лица, которые обусловлены различными внутренними и внешними факторами, действие которых приводит к стойкому расширению сосудов кожи и в последующем стазу крови.
Внешние факторы:
- Физические факторы (воздействие солнца, тепла, холода)
- Алиментарные факторы (употребление алкоголя, горячих напитков, пряностей).
- Внутренние факторы:
- Патология пищеварительного тракта (заболевания, ассоциированные с H. pylori);
- Деятельность клещей рода Demodex (brevis и folliculorum):
— раньше считалось, что основной причиной розацеа является микроскопический клещ — демодекс (Demodex folliculorum), обитающий на коже лица в сальных железах волосяных фолликулов. Предполагали, что «подкожный клещ» вызывает особое заболевание — демодекоз, которое провоцирует розацеа. Сейчас известно, что демодекс может обнаруживаться и у совершенно здоровых людей.
Большинство ученых придает демодексу второстепенное значение в развитии розацеа. Обнаружение Demodex может быть не причиной, а следствием кожных изменений. Существование такого заболевания, как демодекоз, у человека давно оспорено, однако некоторые врачи по-прежнему продолжают борьбу с клещом, считая, что лечат особую инфекцию, и забывают о других причинах сыпи.
- Инфекционные заболевания кожи;
- Патология эндокринной системы;
- Изменение иммунного статуса организма;
- Влияние компонентов свертывающей системы крови на сосуды;
- Сосудисто-невротические реакции.
Классификация
Существует множество классификаций розацеа. В зависимости от течения заболевания и интенсивности образования кожных элементов патология может иметь следующие стадии:
- эритематозная;
- папулезная;
- пустулезная;
- инфильтративно-продуктивная.
С учетом вариантов клинической картины и симптомов розацеа подразделяется на следующие формы:
- Персистирующий отек лица.
- Офтальморозацеа (при данной форме наблюдается поражение глаз в виде блефарита, конъюнктивита, иридоциклита).
- Гранулематозная розацеа (множественные элементы расположены вокруг рта и глаз, приводят к характерной симптоматике в виде множества гранул).
- Стероидная розацеа (образуется в результате применения местных кортикостероидов на протяжении длительного времени, при этом кожа атрофична, а элементы розацеа имеют яркую окраску).
- Грамнегативная розацеа (название происходит от вторичной грамнегативной микрофлоры, которая приводит к гнойничковым поражением кожи и волосяных фолликулов).
- Конглобатная розацеа (тяжелая форма заболевания, характеризующаяся образованием сливных полостей и абсцессов). Молниеносное течение розацеа (наблюдается у молодых женщин, имеет быстрое и бурное течение).
- Галогенобусловленная розацеа (активация процесса происходит в результате влияния галогенсодержащих веществ, например йода).
- Ринофима и другие фиброзные изменения кожи лица.
Клиническая картина заболевания
В начале заболевания на коже лица наблюдается покраснение (эритема), которое носит приходящий характер. Длительность эпизодов может быть от нескольких минут до нескольких часов.
Появление эритемы провоцируется различными факторами (нахождение под прямыми солнечными лучами, употребление алкоголя, стрессы, физические нагрузки и множество других). Пациенты ощущают повышение температуры тела на пораженных участках.
Затем покраснение самопроизвольно ликвидируется. Излюбленными местами локализации являются лоб, нос, щеки.
В дальнейшем начинают формироваться патологические сосудистые сплетения — телеангиоэктазии.
Кроме того, происходит кистозное изменение лимфатических сосудов. Кожа приобретает более стойкий синюшный оттенок, утолщается.
На следующем этапе на коже лица образуются папулы, которые имеют розовую или красную окраску, несколько возвышаются над ее поверхностью, которая при этом не претерпевает никаких изменений.
Аналогичным образом новообразования могут самопроизвольно подвергаться обратному развитию.
После присоединения вторичной инфекции наблюдается нагноение папул, образуются гнойнички — пустулы. Над поверхностью папул и пустул могут быть утолщенные чешуйки кожи. Некоторые папулы подвергаются асептическому воспалению.
Происходит увеличение кожных желез, которые начинают вырабатывать избыточное количество кожного сала.
Элементы розацеа могут сливаться в обширные инфильтраты, происходит бурный рост плотной фиброзной ткани, которая нарушает истинную структуру кожи. Могут происходить деформации формы лица.
Лечение
Лечение розацеа является комплексным и включает в себя назначение средств для наружного и системного применения.
Пациенты должны внимательно относиться к гигиеническому уходу за кожей лица. Женщинам следует остановить свой выбор на косметике, не содержащей спирт, ацетон и масла, а также других раздражающих веществ.
Лучше отказаться от кремов и мазей, содержащих гормональные добавки, а также исключить из использования маски и бальзамы с сосудорасширяющими ингредиентами. Для умывания необходимо использовать воду комнатной температуры.
Очищающую жидкость следует наносить легкими прикосновениями кончиков пальцев, а также пользоваться полотенцем для лица с мягкой тканью. Мужчинам с розацеа для бритья вместо лезвий лучше использовать электробритву.
Необходимо беречь кожу от солнца, избегать солнечных ожогов, т.к. ультрафиолет приводит к обострению заболевания. В зимнее время женщинам необходимо использовать жирный крем и пудру, а в жару — специальные средства с солнцезащитными фильтрами (SPF — солнцезащитный фактор должен составлять не менее 20).
Также необходимо соблюдать щадящую диету, особенно в том случае, если розацеа вызвана функциональными заболеваниями желудочно-кишечного тракта. Необходимо ограничить употребление острых, соленых, кислых и пряных блюд, избегать алкогольных напитков, кофе, крепкого чая и т.п. Коррекция диеты должна проводиться обязательно под наблюдением лечащего врача.
- Местное лечение включает в себя различные крема, гели с азелаиновой кислотой, метронидазолом, противовоспалительные и вяжущие примочки, использование термальной воды, а также, при обнаружении клеща Demodex, антипаразитарные препараты.
- При наличии выряженного воспаления назначают антигистаминные средства.
- Немаловажно применение витаминов, способствующих укреплению сосудистой стенки (витамин С, Р (рутин)).
- При тяжелых формах и присоединении грамнегативной микрофлоры показано использование антибиотиков.
- Для устранения расширенных сосудов на поздних стадиях используются и такие методы, как электрокоагуляция (воздействие слабым электрическим током), криодеструкция (воздействие жидким азотом), применяют дермабразию и особые виды лазеров.
Профилактика розацеа
Профилактика заболевания заключается в устранении или уменьшении действия факторов, способствующих ему: защита кожи лица от загара и переохлаждения, отказ от острых блюд, алкогольных и горячих напитков, использование косметики, не содержащей спирта, защита кожи лица от попадания на нее всевозможных раздражителей.
Источник: http://gb71.ru/pages/zabolevanie-rozacea/
Розацеа
Розацеа – симптомы, причины, лазерная терапия
Причины заболевания розацеа – результат нарушения работы кровеносной системы лица, следствием которого является неправильное функционирование кровеносных сосудов.
Сосуды начинают реагируют на внешние раздражители (острую пищу, стресс, жару и т.д.) неадекватно. Ослабевая, они поднимаются к поверхности коже ближе, и становятся заметны.
А иногда настолько расширяются, что лицо выглядит деформированным.
Что является пусковым механизмом заболевания
Точный ответ на этот вопрос мировая медицина дать затрудняется. Среди провоцирующих факторов – малоподвижный образ жизни, злоупотребление косметикой, курение и алкоголь, гормональные препараты, эмоциональные стрессовые факторы, длительное воздействие ультрафиолетовых лучей, сильный мороз или жаркое непроветриваемое помещение и многое другое.
Отмечается связь розацеа кожи с функционированием иммунной системы, желудочно-кишечными заболеваниями, нарушениями в работе эндокринной и сердечно-сосудистой систем. Примерно у 40% пациентов заболевание встречается в семейном анамнезе.
Симптомы заболевания
Розацеа, симптомы которой вначале мало выражены, прогрессирует постепенно. Начинается заболевание с покраснения щек, которое проходит спустя несколько дней. Затем покраснение появляется вновь и длится уже дольше, а на следующем этапе и вовсе не проходит.
На начальных этапах (эпизодическая эритема или розацейный диатез) немногие обращаются к врачу и поэтому совершают серьезную ошибку.
Маскировочные косметические средства, которыми пытаются скрыть эстетический недостаток, не только не решают проблему, но и усугубляют симптомы заболевания – патология становится еще более выраженной.
Следующий этап – стадия папуло-пустулезных проявлений, характерна появлением угревой сыпи, бугорков, папул, гнойных прыщей. Гнойничковые высыпания постепенно поражают все лицо, область груди, волосистую часть головы.
Если заболевание прогрессирует, наступает фиматоидная стадия розацеа – кожа на отдельных участках начинает утолщаться, напоминая своей бугристостью апельсиновую корку. Могут утолщаться и отдельные части тела – лоб, ушные раковины и нос. Утолщение носа одно из самых частых осложнений, которое встречается преимущественно у мужчин.
Особого внимания требует розацеа глаз или окулярная розацеа. Заболевание сопровождается такими офтальмологическими патологиями как блефарит, ирит, кератит, конъюктивит. При кератите, вследствие помутнения роговицы, может наступить полная слепота.
Источник: https://www.nrmed.ru/rus/dlya-vzroslykh/dermatologiya/rozacea/
Не просто румянец: что такое розацеа и как ухаживать за кожей при этом заболевании
Акне, купероз, покраснение и чувствительность кожи могут быть симптомами розацеа — распространенного кожного заболевания. Холодное время года считают периодом его обострения. Разбираемся, как распознать и лечить розацеа.
Розацеа — распространенное заболевание: по статистике, только в США оно есть у 14 миллионов человек. Если ваша кожа краснеет, реагирует на высокие или низкие температуры на улице, воспаляется, на ней заметны сосуды, она чувствительна к любой косметике и при этом сохнет или шелушится, возможно, это именно розацеа.
«При розацеа обычно нарушены защитные функции кожи, она воспалена, реагирует на холод, жару, косметику, механические раздражители — это классический пример чувствительной кожи», — говорит Таня Шалагина, косметолог, тренер Meder Beauty Science. То есть при розацеа кожа всегда чувствительна, но не всякий случай чувствительности — розацеа.
При этом заболевании необходимы как местное лечение (лечебные препараты и косметика), так и системное (лекарства). Розацеа — хроническое заболевание, от него вряд ли получится избавиться навсегда, но облегчить его симпотмы можно.
Она выглядит очень по-разному. Всем знакомый пример — принцесса Диана с ее пунцовыми щеками. Некоторые дерматологи считают, что этот красивый румянец, который вдохновляет визажистов, — одна из форм кожного заболевания.
Не все случаи розацеа одинаковы. Американская академия дерматологии выделяет четыре вида:
- Эритематозно-телеангиоэктатическая похожа на купероз, но протекает в более тяжелой форме. Для нее характерны расширенные сосуды звездочками, приливы крови к лицу, чувствительность, длительная краснота.
- При папулопустулезной форме к этому состоянию добавляются розовые угри, которые выглядят как прыщики: поверхностные и красные, часто без содержимого внутри. Кожа жирная, но по ощущениям может быть сухой и стянутой.
- Фиматозная форма поражает участки кожи на носу и подбородке, вызывает ее покраснение и уплотнение, может распространяться на шею и грудь.
- Офтальморозацеа поражает глаза и ощущается как сухость, ощущение жжения и покалывания, светочувствительность, покраснение и опухание век и другие симптомы. Как правило, эта форма розацеа не возникает сама по себе, а является следствием поражения кожи лица.
Почему появляется розацеа?
Плохая новость: до конца это не известно. Вот несколько вероятных причин:
- Демодекоз — кожное заболевание, которые вызывает кожный клещ демодекс. В исследовании 2012 года утверждали: чем больше плотность клещей на коже, тем выше вероятность розацеа. Мнения на этот счет разнятся: некоторые специалисты считают, что связи между клещом и розацеа нет. Например, Шалагина считает, что анализы на демодекоз сдавать не стоит, так как «в Европе такого диагноза давно нет»
- Заражение бактерией bacillus oleronius, которая провоцирует иммунный ответ организма. Об этой бактерии обычно говорят в связке с демодексом — одно неотделимо от другого. Вот исследование, где пишут о связи розацеа с двумя этими организмами
- Реакция организма на антимикробный белок кателицидин, который вырабатывается кожей и обычно защищает ее от инфекций
- Иногда виноват хеликобактериоз — инфекционное кишечное заболевание, вызываемое бактерией Helicobacter pilori
Ухудшать розацеа может еда: кофеин, алкоголь, острое и горячее. «Если вы решили улучшить состояние кожи, от этих продуктов стоит отказаться хотя бы на время.
Посещение сауны, обтирание кубиками льда, стояние у горячей плиты — тоже не лучшая идея», — рекомендует Шалагина.
Другими триггерами могут стать слишком жаркая погода, сильно отапливаемые помещения, ветер, повышенная влажность. Реакция может быть и на любую косметику.
Риск появления розацеа увеличивается, если у вас светлый оттенок волос и кожи (поэтому скандинавы подвержены заболеванию больше других).
Розацеа может передаться по наследству и быть последствием тяжелой формы акне — кистозной или узелковой.
И даже с психологическим здоровьем она связана: недавно американское Национальное общество по борьбе с розацеа подтвердило, что депрессия может обострять течение болезни.
Нужно ли с ней идти к врачу?
Врачи единогласно говорят, что да, причем как только вы заметили симптомы. Розацеа хорошо поддается симптоматическому лечению: от заболевания нельзя избавиться раз и навсегда, но вполне возможно снять острое состояние (и не допускать обострений в будущем).
Схема лечения зависит от формы заболевания: врач может назначить и медикаменты, и диету, и аппаратные процедуры, и специальную косметику.
Именно системное, индивидуальное лечение дает результаты, поэтому не стоит назначать себе средства самостоятельно (или на основании отзывов в интернете).
«На ранних стадиях развития заболевания поддерживать кожу с помощью косметики хорошо, но не многие распознают, что у них именно розацеа. Потому важно вовремя обратиться к врачу. С розацеа могут работать и косметологи, и дерматологи.
Косметологи занимаются только первыми двумя формами заболевания: эритематозной и пустулезной, а дерматологи — еще и фимозной.
Таня Шалагина, косметолог,тренер Meder Beauty Science:
«Розацеа — сложное состояние, его можно скорее контролировать, чем вылечить. Человеку с розацеа нужно научиться с ней жить и понимать, что ему можно, а чего категорически нельзя.
Во время обострений в домашнем уходе стоит избегать любых абразивов (к ним относятся скрабы, щетки, полотенца и салфетки для умывания), кислот, если они не назначены косметологом, ретиноидов, концентрированного водорастворимого витамина С, спирта и спиртовых растворов, призванных «подсушить» высыпания на коже. И солнца».
Виктория Клишко, врач-дерматолог, косметолог, физиотерапевт, ведущий специалист клиники Remedy Lab
«В своей практике я встречаюсь с тремя формами розацеа: эритематозной, папулезной и пустулезной (последняя встречается гораздо реже). Лечение любой из перечисленных форм состоит из трех стадий.
Это общая терапия, которая, как правило, включает в себя прием антибактериальных препаратов и физиотерапию — лимфодренажные массажи, микротоковую и фототерапию, локальный динамический массаж (массаж с помощью ультразвуковых волн. ).
Косметика является дополнением к общему и физиотерапевтическому лечению».
Какая косметика подходит коже с розацеа?
Рекомендовать конкретные средства бессмысленно. Татьяна Шалагина объясняет, что надо ориентироваться на эффективные ингредиенты: «Золотой стандарт — косметика с азелаиновой кислотой.
В кабинете косметолога проводят азелаиновые пилинги, домой назначают препараты с этим компонентом (важно, чтобы их подобрал специалист).
Хороши все средства с противовоспалительным действием, содержащие экстракт ромашки, алоэ, пантенол, зеленый чай, центеллу азиатскую.
Важны и увлажняющие препараты, косметологические продукты с пребиотиками — это то, что опосредованно работает на восстановление барьера, и липидами — они непосредственно компенсируют недостаток барьерной функции.
Если кожа жирная, хорошо работают ингредиенты с себостатическим (подсушивающим) эффектом, к примеру авокутин.
Антиоксиданты, которые всегда помогают подавить воспаление, тоже будут уместны: это жирорастворимые формы витамина С, витамин Е, разнообразные растительные экстракты».
Виктория Клишко дополняет: «Компонентов, которые помогают при розацеа, много: это и сера, которая оказывает сосудосуживающее действие и устраняет покраснение, и салициловая кислота (благодаря ее антисептическим, заживляющим и антибактериальным свойствам), и оксид цинка — он подсушивает и дезинфицирует, и азелаиновая кислота, нормализующая липидный баланс и работающая против раздражений. Также хороши масло чайного дерева, масло смородины, экстракт ромашки, витамины С и К».
Источник: https://theblueprint.ru/beauty/rosacea


 Лазер или местное лечение?
Лазер или местное лечение?