Рассказать ВКонтакте Поделиться в Одноклассниках Поделиться в Facebook
Белые пузыри гнойного характера очень часто являются симптомами стрептококковой инфекции, которая часто появляется в органах желудочно-кишечного тракта, дыхательных путях, горле и на коже. Бактерии данного вида также распространены на половых органах женщин. Кроме того, стрептококки могут стать причиной появления ревматизма и воспаления почек.
Что такое стрептококк
Небольшое количество патогенных микроорганизмов является частью микрофлоры организма человека.
Если иммунная система человека теряет способность контролировать число болезнетворных бактерий, они начинают активно размножаться и проникать в кровь, сердце, мозг, нос, мочеполовую систему.
Чтобы этого не допустить, необходимо знать, что такое стрептококк, как он передается и способы его лечения. Как правило, в месте внедрения бактерии в организме развивается серозный очаг воспаления с омертвением тканей.
Стрептококки (streptococcus) – это патогенные микроорганизмы яйцеподобной или шарообразной формы, которые живут у человека и животных в пищеварительном тракте и дыхательных путях.
Бактерии могут находиться на коже, их преобладающее число оседает в ротовой полости, носу, толстом кишечнике, горле, во влагалище женщины и уретре мужского органа. Данные анаэробные паразиты часто существуют на поверхности грибов, растений.
Источником инфекции выступает больной человек, возможно бессимптомное носительство.
Виды
Стрептококковая инфекция считается условно-патогенной микрофлорой, которая всегда есть в организме человека. Она не несет опасности, т.к. ее пребывание контролирует иммунитет.
Хотя стоит человеку немного ослабеть (гиповитаминоз, стресс, переохлаждение), и бактерии активно начинают размножаться, выделять в организм яд и провоцировать различные заболевания. Всего известно 100 видов стрептококков.
Для удобства, в зависимости от типа гемолиза эритроцитов, данный род бактерий разделили на 3 основные группы (по классификации Брауна):
- Бета-стрептококки (β). Вызывают полный гемолиз, являются патогенными бактериями. Самым коварным считается бета-гемолитический стрептококк группы А.
- Зеленящие или альфа-стрептококки (α). Вызывают неполный гемолиз.
- Гамма-стрептококки (γ). Негемолитические бактерии.
Причины заболевания
Условия, в результате которых человек заболевает стрептококковыми болезнями, состоят из двух частей – ослабленный иммунитет и контакт с возбудителем инфекции. Часто паразит попадает в организм через дыхательные пути.
В месте внедрения стрептококковой инфекции возникает воспалительный очаг гнойного характера. Иногда может наблюдаться некротическое явление. Токсины, которые выделяют стрептококк, провоцируют повышение температуры, головную боль.
Распространенными патологическими состояниями, при которых инфекция атакует больного, являются:
- ОРВИ, ОРЗ;
- переохлаждение организма;
- грипп;
- туберкулез;
- тонзиллит;
- ВИЧ;
- травмирование слизистых оболочек носовой и ротовой полости;
- сахарный диабет;
- заболевания эндокринной системы.
Как передается стрептококк
Патогенез стрептококковой инфекции определяется сочетанием аллергического, токсического и инфекционного синдромов. Причиной появления недуга является контакт с больным человеком.
Проникновение в организм часто происходит через слизистую дыхательных путей, заражение еще возможно через пупочную ранку у новорожденных и через поврежденную кожу.
Передаваться стрептококковая инфекция может следующими путями:
- Воздушно-пылевой. Пребывание в сильно запыленных помещениях увеличивает риск проникновения бактерий.
- Воздушно-капельный. Заражение стрептококком возрастает во время простудных заболеваний, когда концентрация вирусов существенно увеличивается.
- Медицинским. Стрептококковая инфекция может попасть при стоматологическом или хирургическом вмешательстве непродезинфицированными инструментами. Заражение новорожденных часто происходит таким путем.
- Половым. Инфицирование совершается при интимной близости с носителем стрептококка.
- Алиментарным (фекально-оральным). Заражение происходит при несоблюдении правил личной гигиены.
- Контактно-бытовым. Инфекция проникает в организм, если использовать вместе с болеющим человеком предметы личной гигиены, посуду, кухонные принадлежности.
Симптомы стрептококка
Распространение инфекции способно произойти на любом участке тела. Стрептококк выделяет ферменты, которые способствуют проникновению бактерий. При этом клинические симптомы разнообразны, признаки болезни зависят от органа, который поражает патогенный организм, состояния здоровья, возраста, иммунной системы человека. Общими симптомами заболевания могут быть:
- увеличение лимфатических узлов;
- озноб;
- образование гнойного налета на миндалинах;
- боль в органах мочеполовой системы;
- недомогание, общая слабость;
- высокая температура тела;
- зуд, покраснение кожи;
- появление пузырьков;
- кашель, затрудненное дыхание, чиханье;
- головокружение;
- бессонница;
- обезвоживание организма;
- тошнота, отсутствие аппетита, диарея, рвота.
Стрептококковая инфекция часто провоцирует появление следующих заболеваний:
- холецистита;
- острой инфекционной скарлатины;
- инфекционного эндокардита;
- ринита, синусита, гайморита, гнойного отита, этмоидита, сфеноидита, фронтита, хронического тонзиллита;
- бронхита, ларингита, ангины, трахеита, фарингита, пневмонии.
В горле
Стрептококк – это гнойная бактериальная инфекция, которая может вызывать воспаление горла: тонзиллит, ангину, фарингит. Причиной развития недугов является снижение иммунитета. Ребенок чаще чем взрослый подвержен болезням горла.
У детей самой распространенной является ангина, вызванная бактерией пиогенес. После поражения миндалин стрептококковая инфекция проникает в кровь, что вызывает сепсис. Перед тем, как лечить стрептококк в горле, нужно посетить врача и сдать анализы.
Симптомами присутствия стрептококковой инфекции при фарингите являются:
- небольшое повышение температуры;
- воспаление слизистой горла, язычка;
- кашель;
- першение, боль.
Признаки наличия бактерии при ангине:
- воспаление миндалин;
- общая интоксикация (слабость, головная боль, тошнота, утомляемость);
- боль в горле;
- появление гнойничков, некротических очагов;
- высокая температура.
Стрептококковая инфекция при скарлатине проявляется:
- малиновостью языка;
- кожными поражениями;
- появлением специфичных пятен на языке.
Во влагалище
На слизистой оболочке влагалища есть огромное количество микроорганизмов и грибков. Пока иммунитет микрофлоры находится в равновесии, активный рост патогенных бактерий не происходит.
Инфекция может начать размножаться из-за гормонального дисбаланса, механического повреждения слизистой оболочки влагалища, злоупотребления антибиотиками, несоблюдения правил личной гигиены.
Стрептококк во влагалище может появиться в результате незащищенного полового контакта, эндокринного заболевания, контактного дерматита. Основные симптомы стрептококка во влагалище:
- жжение и зуд половых органов;
- изменение цвета, количества, запаха выделений;
- повышение температуры;
- боль во время полового акта;
- частички крови в выделении;
- выделения с примесью гноя;
- нарушение мочеиспускания.
На коже
Рожа – это заболевание, которое появляется вследствие размножения патогенных стрептококков на коже. К специфическим проявлениям при стрептококковой инфекции первичной рожи можно отнести воспалительные поражения кожных покровов, имеющие четкие границы и яркую окраску.
Исходя из степени тяжести болезни, на коже могут возникнуть пузыри, легкое покраснение или кровоизлияния. Стрептококк на коже часто затрагивает нижние конечности. Синдром скарлатины, вызванный инфекцией, чаще встречается у детей старше 5 лет.
Кроме того, основными симптомами болезней кожи являются:
- озноб и общая слабость;
- ярко-малиновый цвет пораженных участков;
- гнойные воспаления;
- повышение температуры;
- пузырьки с жидкостью;
- развитие мышечной боли.
В носу
Слизистые носовой полости часто являются любимым местом обитания бактерий стрептококка. Самым распространенным считается зеленящий вириданс. Свое название он получил из-за способности окрашивать питательную кровяную среду в зеленый цвет.
В норме количество этого микроорганизма может достигать 50% от содержания всех бактерий, заселяющих полость носа. Часто стрептококк в носу проникает в лобные и гайморовы пазухи. Вследствие воспалительного процесса в них развивается давление, сопровождаемое болью.
Для стрептококковой инфекции характерно:
- заложенность носа;
- боли в проекции пазух, которые усиливаются при наклонах;
- лихорадка;
- плохое самочувствие (ломота, головные боли, слабость).
Диагностика
Анализ на стрептококк, как правило, включает следующие материалы: мазки с гнойных очагов, взятые из уретры мужчины или влагалища женщины (при инфекции мочеполовой системы), ротоглотки (во время заболеваний дыхательных путей); мокрота из носа, соскобы поверхности кожи. Для уточнения диагноза стрептококковой инфекции может применяться метод посева с определением чувствительности к антибиотикам. Кроме того, во время недугов, связанных со стрептококком, могут быть использованы следующие методы обследования организма:
- УЗИ внутренних органов;
- биохимический и общий анализ крови, мочи;
- электрокардиография;
- бактериологический посев мокроты;
- рентгенография легких.
Еще нужна дифференциальная диагностика, чтобы вовремя отличить стрептококковую инфекцию от:
- дифтерии;
- инфекционного мононуклеоза;
- кори;
- краснухи;
- бактериального эндокардита;
- экземы;
- дерматита.
Лечение стрептококковой инфекции
Многих пациентов часто интересует вопрос о том, как избавиться от стрептококка в организме. Как правило, лечение проводится антибиотиками, но нельзя самостоятельно заниматься подбором препаратов, т.к. это может вызвать негативные последствия для организма.
В зависимости от формы стрептококковой инфекции, назначают лечение следующие специалисты: терапевт, педиатр, дерматолог, гинеколог, хирург, уролог, пульмонолог.
После обследования и сдачи всех необходимых анализов, врач расскажет, чем лечить стрептококк и назначит комплексную терапию.
Как правило, лечение стрептококка состоит из нескольких этапов:
- использование антибактериальных средств у взрослых (больным скарлатиной, гнойным менингитом, острым тонзиллитом часто назначают препараты пенициллина: Спирамицин, Азитромицин, Амоксициллин, Цефиксим, Ампициллин);
- укрепление иммунитета при стрептококковой инфекции с помощью иммуностимуляторов ( Имудон, Иммунал, ИРС-19, Лизобакт);
- восстановление микрофлоры кишечника требуется после лечения антибиотиками (пробиотики: Линекс, Бифидумбактерин, Аципол);
- детоксикация организма (надо пить много жидкости, полоскать ротоглотку раствором фурациллина и принимать сорбенты: Атоксил, Энтеросгель);
- симптоматическая терапия (при тошноте: Мотилиум; от заложенности носа: Фармазолин; в горло можно Биопарокс, Хлоргексидин, Гексорал; в гинекологии можно использовать Клотримазол);
- антигистаминные препараты при стрептококковой инфекции назначаются детям, если у них есть аллергия на антибактериальные препараты (Кларитин, Цетрин);
- при одновременном появлении других болезней, проводится их лечение;
- можно вылечить стрептококковую инфекцию народными средствами, но лишь совместно с медикаментозной терапией.
Профилактика
Чтобы не допустить возникновения осложнений стрептококковой инфекции, необходимо бороться с вирусами при помощи лекарственных препаратов и своевременно проводить следующие профилактические меры:
- делать дома влажную уборку, не меньше 2 раз за неделю;
- надо больше двигаться, закаляться, заниматься спортом;
- соблюдать правила гигиены (мыть руки, чистить зубы);
- часто проветривать помещение;
- вовремя посещать врача;
- избегать мест скопления людей (распространение скарлатины часто происходит в детских садах и школах);
- соблюдать правила профилактики ОРВИ;
- не использовать посуду, белье на нескольких человек;
- избегать стрессов.
Видео
Стрептококк — Школа доктора Комаровского — Интер
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Источник: https://sovets.net/13073-streptokokkovaya-infekciya.html
Агалактия
Агалактия – состояние, являющееся осложнением послеродового периода и характеризующееся полным отсутствием молока у матери.
В отличие от гипогалактии (состояния, когда материнского молока критически мало) и вторичной агалактии, истинная (первичная) агалактия коррекции не поддается.
При агалактии у матери отсутствует молоко в груди
Причины и факторы риска
Причины отсутствия молока у матери в послеродовом периоде:
- патология ткани молочной железы (отсутствие железистого компонента);
- нейрогормональные нарушения;
- некоторые сопутствующие заболевания;
- токсикоз на поздних сроках беременности;
- инфекционно-воспалительные заболевания, перенесенные во время беременности или в послеродовом периоде;
- осложнения беременности, родов и послеродового периода (в том числе кровотечение в родах);
- травматичные акушерские вмешательства;
- интенсивный психоэмоциональный стресс.
Молочная железа состоит из железистой, соединительной и жировой тканей.
От кожи в толщу железы прорастают плотные соединительнотканные перегородки, делящие орган на 15-20 долей, заполненных железистой тканью с протоками, в которых происходят выработка и отделение молока.
Остальной объем органа сформирован жировой клетчаткой. Отсутствие железистой ткани в молочных железах – редкая врожденная патология. В этом случае нет анатомического субстрата для образования и выделения молока.
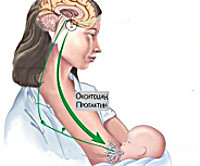
Нарушение секреции пролактина приводит к необратимой агалактии
К полному необратимому отсутствию молока могут привести и гормональные расстройства, в частности нарушение секреции пролактина.
Пролактин (лактотропный, или лактогенный гормон) синтезируется в структурах головного мозга и отвечает за выработку молозива, способствует его превращению в зрелое молоко, стимулирует развитие молочных желез. При нарушении секреции названного гормона выработка молока прекращается.
Прочие факторы, как правило, становятся причиной возникновения обратимой (вторичной) агалактии, поддающейся коррекции.
Лечение первичной агалактии не представляется возможным; новорожденный переводится на искусственное вскармливание.
Формы заболевания
Выделяют первичную (истинную, или абсолютную) агалактию и вторичную (относительную):
- первичная агалактия – изначальная невозможность выработки молока в организме женщины по причине нейрогормональных расстройств или эндокринопатий, а также патологии (отсутствия) железистой ткани. По данным Всемирной организации здравоохранения, эта форма встречается крайне редко, менее чем в 3% случаев;
- вторичная агалактия – провоцируется преходящими причинами либо заболеваниями и патологическими состояниями, вызывающими чрезмерное напряжение функций организма или срыв его адаптационных возможностей (тяжелыми заболеваниями, неблагополучным течением беременности и родов, травмами в родах, неудовлетворительным психоэмоциональным состоянием матери и т. п.).
Симптомы
В норме молозиво начинает вырабатываться с 30-й недели беременности, к 3-5 суткам послеродового периода оно сменяется сначала переходным, а затем зрелым молоком.
При первичной агалактии отсутствует как молоко, так и молозиво. В определенных случаях возможно отделение малого количества молозива, которое полностью прекращается на 2-3 сутки после родов. Ввиду несостоятельности лактогенеза скорректировать данное состояние не представляется возможным.
Главный симптом первичной агалактии – отсутствие молока и молозива
При вторичной агалактии возможно либо полное отсутствие молока с момента родов и в послеродовом периоде, либо прекращение лактации через несколько дней после ее начала. При комплексной терапии, как правило, удается восстановить нормальное функционирование молочных желез.
При грамотном лечебном подходе вторичная агалактия в большинстве случаев поддается коррекции.
- Почему малыш кусает грудь: 6 причин сложностей при кормлении
- 7 мифов о поздней беременности
- 5 способов уменьшения груди
Диагностика
Для дифференциальной диагностики первичной и вторичной агалактии используют инструментальные и лабораторные методы исследования:
- УЗИ молочных желез на предмет сформированности железистого компонента;
- анализ крови на пролактин;
- при необходимости – КТ головного мозга (выявление новообразований, структурных изменений гипоталамо-гипофизарной системы).
Одним из методов диагностики агалактии является УЗИ
По итогам обследования может быть рекомендована уточняющая расширенная диагностика с привлечением смежных специалистов (эндокринолога, терапевта, хирурга, психотерапевта).
Лечение
Лечение первичной агалактии не представляется возможным; новорожденный переводится на искусственное вскармливание.
К полному необратимому отсутствию молока могут привести и гормональные расстройства, в частности нарушение секреции пролактина.
Терапия вторичной агалактии включает:
- лечение основного заболевания, устранение провоцирующих факторов;
- нормализацию эмоционального состояния матери;
- проведение мер по восстановлению и усилению лактации (частые прикладывания ребенка к груди по требованию, регулярные сцеживания, ночные кормления);
- лактогонные средства (никотиновая кислота, витамин Е, Лактин, Дезаминоокситоцин);
- фитопрепараты (отвар листьев крапивы, экстракт боярышника, свежая зелень петрушки, настой грецких орехов в молоке, Лактовит и др.);
- физиотерапевтические процедуры (УФО, ультразвуковая терапия, электрофорез с никотиновой кислотой);
- высококалорийную диету.
Частое прикладывание ребенка к груди помогает вылечить вторичную агалактию
Прогноз
Прогностически неблагоприятным состоянием для грудного вскармливания является первичная агалактия.
При комплексном подходе к лечению вторичной агалактии прогноз благоприятный: в большинстве случаев удается восстановить выработку молока.
Профилактика
Профилактика первичной агалактии невозможна.
Профилактика вторичной агалактии:
- нормализация режима «сон – бодрствование»;
- витаминизированная высококалорийная диета будущей матери и родильницы;
- устранение психоэмоциональных нагрузок;
- избегание стрессовых ситуаций;
- физиологическая стимуляция лактации;
- своевременная терапия сопутствующих заболеваний.
Видео с YouTube по теме статьи:
Олеся Смольнякова Терапия, клиническая фармакология и фармакотерапия Об авторе
Образование: высшее, 2004 г. (ГОУ ВПО «Курский государственный медицинский университет»), специальность «Лечебное дело», квалификация «Врач». 2008-2012 гг.
– аспирант кафедры клинической фармакологии ГБОУ ВПО «КГМУ», кандидат медицинских наук (2013 г., специальность «фармакология, клиническая фармакология»). 2014-2015 гг.
– профессиональная переподготовка, специальность «Менеджмент в образовании», ФГБОУ ВПО «КГУ».
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Источник: https://www.neboleem.net/agalaktija.php
Дисбактериоз: причины, симптомы, диагностика, препараты, диета
Что включает это понятие?
Дисбактериоз не является диагнозом. Это симптом, нарушение микрофлоры, вызываемое другими патологиями. Тем не менее современная медицина доказала, что невозможно вылечить основную болезнь, не уделяя внимания восстановлению бактериального баланса кишечника.
Те или другие проявления дисбактериоза обнаруживаются у всех больных с хроническими заболеваниями кишечника, при резком изменении системы питания, воздействиях факторов окружающей среды, приеме антибактериальных препаратов.
Симптомы зависят от локализации дисбиотических изменений. В толстой кишке меняется количество и свойства микроорганизмов, усиливается их агрессивность. В тонкой кишке в норме не содержатся микроорганизмы, при нарушениях они там появляются в значительных количествах.
При отсутствии лечения бактерии могут появиться даже в желудке и крови, что очень опасно.
Синдром повышенного бактериального обсеменения тонкой кишки
В норме среда в тонкой кишке у здоровых людей должна быть стерильной. Но при современной экологии и качестве продуктов питания, как правило, в верхних отделах обнаруживают стрептококки, стафилококки, молочно-кислые палочки, другие грамположительные бактерии и грибы.
- Общее количество бактерий в тощей кишке натощак не должно превышать 10⁴—10⁵ в 1 мл кишечного содержимого.
- В отделах тонкой кишки, близких к толстому кишечнику количество микробов увеличивается до 10⁷-10⁸.
- Повышенное количество бактерий в тонком кишечнике может быть связано с тремя факторами:
- повышенным поступлением бактерий в кишку,
- благоприятными условиями для их развития,
- нарушениями моторики.
- Избыточное количество бактерий поступает в тонкую кишку при снижении желудочной секреции (анацидном гастрите) и при нарушении работы илеоцекального клапана или его удалении.
- Благоприятные для развития бактерий условия создаются при нарушениях кишечного пищеварения, всасывания, а также при ослаблении иммунитета.
- Нарушения моторики тонкой кишки могут быть вызваны непроходимостью кишечника (сужение, спайки, опухоли), дивертикулами, склеродермией, кишечной псевдообструкцией и др.
Как избыточное количество бактерий влияет на процессы пищеварения?
При бактериальном обсеменении тонкой кишки происходит преждевременное расщепление первичных желчных кислот. Образующиеся при этом вторичные желчные кислоты вызывают диарею и в большом количестве теряются с калом. В результате возможно развитие желчнокаменной болезни.
Токсины, выделяемые бактериями, связывают витамин В₁₂, что приводит к развитию анемии.
Кроме того, токсины бактерий повреждают эпителий тонкой кишки, приводят к дегенерации ворсинок. Это нарушает процессы всасывания микроэлементов, особенно жирорастворимых витаминов — А, D, К.
Практически всегда дисбактериоз тонкого кишечника сопровождается диареей (поносом). А неусвоенные жиры выводятся с калом и приводят к стеаторее (большое количество жиров в жидких каловых массах).
Дисбактериоз толстой кишки
Все микробы толстой кишки подразделяются на три группы:
- главную (бифидобактерии и бактероиды), которые составляют 90% от всех бактерий,
- сопутствующую (молочно-кислые палочки, эшерихии коли, энтерококки),
- остаточную (стафилококки, протей, грибы).
И все три группы играют свою положительную роль. Группа «полезных» бактерий обеспечивает процесс усваивания пищи и выработки витаминов. А группы «вредных» бактерий воздействуя на иммунитет, укрепляют его.
Дисбактериоз появляется, когда в силу определенных причин защитные механизмы человека ослабляются и «вредные» бактерии начинают усиленно размножаться, подавляя деятельность «полезных» и оказывая токсическое действие на организм.
Причины
Вызвать такое положение вещей могут следующие факторы:
- экстремальные климатические условия,
- загрязнение воздуха промышленными отходами,
- инфекционные заболевания,
- болезни органов пищеварения,
- паразитирование гельминтов или простейших в кишечнике,
- неполноценное питание (монодиеты, голодание, недостаточное количество клетчатки),
- потребление пищи, содержащей много красителей, консервантов,
- ионизирующая радиация (рентгенотерапия),
- прием противобактериальных препаратов, антибиотиков, сульфаниламидов, иммунодепрессантов, кортикостероидов,
- хирургические вмешательства,
- стрессы,
- дальние поездки.
Антибактериальные препараты подавляют не только патогенную микробную флору, но и рост нормальной микрофлоры в толстой кишке. В результате размножаются микробы, попавшие извне, или уже находящиеся в кишечнике и устойчивые к лекарствам (стафилококки, протей, дрожжевые грибы, энтерококки, синегнойная палочка).
Симптомы
- Небольшие изменения в микрофлоре кишечника могут протекать бессимптомно.
- Характерными признаками являются метеоризм, тошнота, неравномерная окраска кала.
- Наиболее часто регистрируется рецидивирующая диарея, иногда развивающаяся в стеаторею и В₁₂-дефицитную анемию, которая может вызывать дегенеративные изменения задних рогов спинного мозга и вызывать невропатию (которая может проявляться потерей чувствительности кожных покровов в отдельных областях).
- Особенно большую опасность представляет псевдомембранозный колит, который вызывается токсинами клостридий.
Этот микроорганизм размножается при угнетении кишечной микрофлоры в результате лечения антибиотиками широкого спектра действия. О симптомах подробно написано в
статье о клостридиях.
Методы диагностики
Для диагностики дисбактериоза тонкой кишки применяют прямые и косвенные методы.
Прямой метод заключается в заборе стерильным зондом дуоденального и еюнального содержимого и его исследование на наличие бактерий. Избыточным считается количество бактерий, превышающее 10⁵ /мл. О дисбактериозе свидетельствует и наличие в тонкой кишке микроорганизмов из толстой кишки.
В процессе переваривания углеводов в толстой кишке образуется большое количество газов, в том числе водород. Этот факт послужил основой создания водородного теста. Степень бактериального обсеменения тонкой кишки находится в прямой зависимости от концентрации водорода в выдыхаемом воздухе натощак.
Нормальным показателем считается 15 ppm. В случае нарушений микрофлоры этот показатель значительно превышен.
Состав бактерий в кишечнике определяется и посредством анализа кала.
О показателях нормы и о том, как сдавать анализ, можно посмотреть в статье «Копрограмма».
Лечение
Для устранения проблемы необходимо комплексное лечение, которое включает в себя:
- устранение избыточного бактериального обсеменения тонкой кишки,
- восстановление нормальной микробной флоры толстой кишки,
- улучшение кишечного пищеварения и всасывания,
- восстановление нарушенной моторики кишечника,
- восстановление иммунитета.
В последнее время появился эффективный и безопасный метод лечения – пересадка кала.
Антибактериальные препараты
Это антибиотики из группы тетрациклинов, пенициллинов, цефалоспорины, хинолоны и метронидазол.
Они назначаются в обычных дозах в течение 7-10 дней.
- При заболеваниях, сопровождающихся дисбактериозом толстой кишки, выбираются препараты, минимально воздействующие на «полезную» микрофлору и подавляющие патогенные микробы.
- К ним относятся антисептики: интетрикс, эрсефурил, нитроксолин, фуразолидон и др.
- При тяжелых формах стафилококкового дисбактериоза рекомендуются антибиотики: таривид, палин, трихопол, а также бисептол-480, невиграмон.
Препараты назначают в течение 10-14 дней, одновременно необходимо делать анализ кала. В случае обнаружения в нем грибов применяют нистатин или леворин.
Бактериальные препараты
Данную группу препаратов назначают при дисбактериозе толстой кишки. Их можно применять без предварительной антибактериальной терапии или после нее.
Хорошие результаты зарегистрированы при приеме: бифидумбактерина, бификола, лактобактерина, бактисубтила, линекса, энтерола. Курс лечения — 1-2 месяца.
Препарат Хилак форте, который содержит продукты жизнедеятельности нормальных микроорганизмов, воздействует угнетающе на патогенную микробную флору. Его назначают по 40-60 капель 3 раза в день в течение 4 недель в сочетании с антибактериальными препаратами или после их применения.
Регуляторы пищеварения и моторики кишечника
Восстановление процесса пищеварения достигается соблюдением лечебной диеты и приемом ферментных препаратов. Рекомендуется диета 4в. О средствах устранения диареи можно прочитать здесь.
- При нарушениях работы поджелудочной железы применяются ферменты креон, панцитрат.
- Для лечения стеатореи, вызванной дисфункцией печени рекомендуются препараты с содержанием желчи — панзинорм, дигестал, фестал, энзистал.
- При гастрогенной недостаточности пищеварения целесообразно применять панзинорм.
- Как устранить метеоризм описано в статье «Метеоризм».
- С целью улучшения функции всасывания назначают эссенциале, легалон, кирсил.
- Восстановлению моторики способствуют имодиум (лоперамид), тримебутин (дебридат).
- Для повышения иммунитета необходимы общие оздоравливающие процедуры, прием витаминов.
Профилактика
Основными мерами профилактики являются
- рациональное питание,
- здоровый образ жизни,
- отдых на свежем воздухе,
- рациональное применение антибиотиков и других медикаментов,
- своевременное лечение органов пищеварения.
Лечебное питание
Увеличение в рационе клетчатки и пектинов облегчает развитие полезных бактерий. Кроме того, они выполняют роль сорбентов. Клетчатка и пектин содержится в овощах и фруктах – морковь, свекла, тыква, яблоки, сливы, дыни и др. Термическая обработка или квашение и соление значительно увеличивает их лечебно-профилактическое действие.
Особенно полезна морковь, так как она содержит специфические соединения серы, которые стимулируют рост полезных кишечных бактерий.
Для подавления «вредных» микроорганизмов хорошо применять ягоды и фрукты кисло-сладкого вкуса, например, черную смородину, землянику, яблоки, гранат, клюкву. Процессу подавления способствуют и пряные овощи такие, как лук, чеснок.
При дисбактериозе полезны хлеб с отрубями, зерновые культуры, проросшая пшеница, особенно при дефиците витамина В.
Очень полезен овсяный кисель. Зерна овса промыть, просушить и смолоть на кофемолке. 2 ст. л. полученного порошка засыпать в термос и залить 500 мл кипятка, настоять в течение 3-4 часов и процедить. Пить в течение дня мелкими глотками.
Кроме того, необходимо усилить барьерную функцию желудка. Чем выше кислотность кишечного содержимого, тем больше патогенных бактерий в нем погибнут.
Усилить секрецию желудочного сока можно употребляя пряные растения (семена укропа, тмин, хрен, кинза) и фруктов, содержащих органические кислоты, (малина, рябина обыкновенная, черника, яблоки, виноград, лимоны, красная и черная смородина).
data-matched-content-rows-num=»4,2″ data-matched-content-columns-num=»1,2″ data-matched-content-ui-type=»image_stacked» data-ad-format=»autorelaxed»>
Источник: https://OGivote.ru/simptom/disbakterioz.html
Агалактия: причины нарушения выработки молока, методы восстановления лактации
Если после рождения малыша у женщины не начинается лактация, то есть вероятность, что развивается агалактия. Патология характеризуется отсутствием молока, причем оно может вообще не появиться или начать выделяться в скудном количестве, а потом совсем пропасть.
Агалактия относится именно к заболеваниям, так как возникает на основании причин, независящих от поведенческих особенностей молодой мамы. По статистике женщин, страдающих истинной агалактией, не более 5%, и они не всегда догадываются о наличии этой патологии, стараясь безуспешно наладить лактацию.
Разновидности агалактии и симптоматика
Существует определенная классификация агалактии, при которой патология имеет следующие разновидности:
- Истинная или первичная. Диагностируется в случае физической невозможности женщины кормить грудью. Молозиво вообще не появляется как в период вынашивания ребенка, так и после родов.
- Относительная или вторичная. Возникает у женщин после проявлений процесса лактации. Это может быть непродолжительный период кормления, выделение молозива или молока в небольших количествах.
Симптомы агалактии зависят от вида развивающейся патологии, но основной показатель – отсутствие молока при правильном и регулярном прикладывании малыша.
Причины агалактии
- Аномалии развития молочных желез, протоков. Это могут быть врожденные или приобретенные физиологические отклонения, приводящие к проблемам с лактацией.
- Недоразвитость желез. Визуально это может быть и незаметно, особенно у полных женщин, но на возможность грудного кормления влияние оказывает.
- Недостаточная выработка гормона, отвечающего за выработку молока, а именно пролактина. Отвечают за его секрецию особые клетки гипофиза и если по каким-либо причинам их работа нарушается, то происходят изменения в лактации, а в случае агалактии она не наступает.
- Развивающиеся или перенесенные заболевания, характеризующиеся особенно высокой температурой. Длительная гипертермия может спровоцировать снижение функций желез (гипогалактия), а в некоторых случаях стать причиной полного прекращения их работоспособности.
- Атрофирование молочных желез. Преимущественно наблюдается у женщин, которые решили впервые стать мамами после 40 лет.
Агалактия может быть спровоцирована некоторыми инфекционными заболеваниями, приемом определенных лекарственных средств, сильными стрессами, родовыми травмами и другими обстоятельствами.
Задачей маммолога или специалиста по грудному вскармливанию определить истинную причину этого явления. Это важно не только для понимания, почему отсутствует молоко, но и для проведения дальнейшего лечения, так как патология может быть следствием другого более серьезного заболевания.
Диагностика
Для определения причин отсутствия молока исследуются все органы, задействованные в этом процессе. Для этих целей женщина должна пройти следующие диагностические мероприятия:
- УЗИ молочных желез. Относится к обязательному виду исследования, так как позволяет просмотреть состояние практически всех тканей молочной железы, проверить протоки и другие области.
- ОАМ, ОАК. Эти стандартные исследования назначаются практически всегда, помогают выявить воспалительные и некоторые другие процессы.
- Анализ крови на гормоны, в частности, на определение уровня пролактина.
- При подозрениях на нарушения работы гипофиза может назначаться томография головного мозга.
Если у женщины есть симптоматика воспалений или других патологических процессов, то ее направляют на консультацию к узким специалистам.
Можно ли восстановить лактацию при агалактии
Если диагностикой выявлена истинная агалактия, то шансы нормализовать лактацию минимальны. Обеспечить грудным молоком именно только родившегося малыша, невозможно. Если в процессе обследования обнаружена патология, развитие которой может отрицательно повлиять на здоровье женщины, а не только на лактацию, то следует обязательно заняться ее лечением. При необходимости обратиться к узким специалистам, например, к эндокринологу, нейрохирургу или к другим врачам.
При вторичной агалактии возобновить лактацию в ряде случаев можно, но делать это нужно срочно, не позднее 14 дней со дня нарушения лактации. В этот период нужно успеть не только провести диагностику и начать лечение, но и не забывать о естественной стимуляции молочных желез. Для этого женщина должна постоянно прикладывать малыша к груди.
В случае приема препаратов, не рекомендуемых при лактации, а также при инфекционных заболеваниях, серьезных воспалительных процессах, нужно организовать сцеживание.
Лечение вторичной агалактии включает сразу комплекс действий, направленных на нормализацию физического и эмоционального состояния женщины. Это могут быть следующие мероприятия:
- Терапевтические действия относительно заболевания, спровоцировавшего проблемы с лактацией. Если это инфекционная патология, то подбираются антибиотики, адаптированные для кормящих мам. В случае отсутствия таких препаратов, но необходимости сохранить грудное вскармливание, проводиться сцеживание.
- Прием специальных средств для усиления лактации. Это могут быть лактогонные препараты, витаминные комплексы.
- Хороший эффект дает фитотерапия, но выбирать ее нужно с осторожностью, чтобы не спровоцировать аллергические реакции.
- Физиотерапия. Это могут быть процедуры воздействия ультразвуком, легкий массаж, если нет противопоказаний, а также некоторые другие способы влияния непосредственно на проблемный участок.
- Скорректировать рацион питания. Есть специальное меню для кормящих мам, можно воспользоваться им или дополнительно проконсультироваться со специалистом.
- Для восстановления лактации женщина должна быть эмоционально уравновешена, по возможности нужно исключить стрессовые ситуации.
Если предпринятые меры не дают результатов, то лечение в большинстве случаев прекращается. Приоритетным уже становится не появление молока, а устранение провоцирующего фактора. В некоторых случаях, когда диагностируются серьезные патологии молочных желез, с агалактией даже не пытаются справиться, так как важнее сохранить здоровье, а иногда и жизнь пациентки.
Результат лечения в определенной степени будет зависеть от опыта и квалификации врача. Действовать нужно быстро, выбирать комплексные меры, они должны быть адаптированы именно для данной ситуации.
Профилактика агалактии
Первичную агалактию предупредить сложно, только если специально перед планированием беременности пройти диагностические процедуры, в частности УЗИ молочных желез. Иногда удается исправить ситуацию, но это единичные случаи. Врожденные аномалии, например, слаборазвитые железы, изменить не получиться, так же, как и восстановить атрофированные ткани.
Относительно профилактики вторичной агалактии, прогнозы более благоприятные. Если своевременно проходить обследования, это касается не только заболеваний груди, но и в целом всего организма, не допускать запущенных стадий заболеваний, то шансы обеспечить своего малыша грудным молоком достаточно велики.
Источник: https://gormons.ru/zhelezy/molochnie-zhelezy/agalaktiya-prichiny-narusheniya-vyrabotki-moloka/
Агалактия
Агалактия — патология послеродового периода, которая характеризуется полным отсутствием секреции грудного молока. При постановке диагноза используют УЗИ грудных желез, лабораторное исследование уровня пролактина, компьютерную томографию головного мозга для исключения заболеваний гипофиза. Для восстановления лактогенеза применяют препараты с лактогонным эффектом в сочетании с физиотерапевтическими процедурами и коррекцией диеты. Если известна конкретная причина нарушения лактации, лечение направлено на ее устранение. Терапия так называемой первичной агалактии в настоящее время невозможна.
Хотя недостаточная секреция грудного молока отмечается практически у половины рожениц, его полное отсутствие встречается не более чем у 3% пациенток и лишь у 1 женщины из 10 000 оно вызвана анатомическими причинами.
В большинстве случаев лактация прекращается под действием различных экзогенных и эндогенных факторов, обусловленных соматическими, инфекционными и эндокринными заболеваниями. Агалактия чаще выявляется у первородящих женщин и у рожениц в возрастной группе от 40 и более лет.
По наблюдениям маммологов и акушеров-гинекологов, перспективы восстановления лактации снижаются с увеличением возраста пациентки.
Агалактия
Полное отсутствие молока у роженицы может быть вызвано морфологическими изменениями паренхиматозной ткани груди и нарушениями нейроэндокринной регуляции процесса лактации. У некоторых больных наблюдается сочетание этих факторов, обычно выработка молока прекращается после некоторого периода грудного вскармливания. Основными причинами агалактии являются:
- Отсутствие железистой ткани. Врожденная недостаточная развитость грудных желез — один из признаков гипогонадизма и инфантилизма, причем у полных женщин патология часто маскируется избыточным развитием жировой ткани в области груди. У пациенток старше 40-45 лет паренхима атрофируется вследствие возрастной инволюции молочных желез.
- Нарушение секреции пролактина. Выработка лактотропного гормона уменьшается при переношенной беременности, послеродовом синдроме Шихана, туберкулезе и опухолях гипофиза, после нейрохирургических вмешательств и тяжелых черепно-мозговых травм. Уровень маммотропина снижен у пациенток с сахарным и несахарным диабетом.
- Генетическая предрасположенность. У части рожениц агалактия имеет наследственную природу, возникает из-за отсутствия у лактоцитов рецепторов к маммотропному гормону. Лактация также становится невозможной при ряде врожденных ферментопатий, когда биохимическая цепочка лактогенеза нарушена вследствие ферментной недостаточности.
- Прием медикаментозных препаратов. Существует несколько групп лекарственных средств, влияющих на лактационный процесс. Грудное молоко чаще отсутствует у пациенток, которые принимают кальцитонин, дофаминергические и противосудорожные препараты, циклоспорин А, антагонисты женских половых гормонов, в первую очередь эстрогенов.
- Лихорадочные состояния. Заболевания, сопровождающиеся гипертермией, — одна из распространенных причин снижения лактогенеза. Чаще они приводят к гипогалактии, но при значительном повышении температуры лактация прекращается полностью. Ситуация усугубляется временным запретом на грудное вскармливание при ряде инфекций.
- Внешние факторы. Анти-лактационный эффект оказывает низкокалорийная диета с недостаточным количеством жидких продуктов и воды, употребление растительных отваров с мочегонным действием. Агалактия может развиться при сильных стрессах, отравлениях, радиационных воздействиях.
Механизм возникновения агалактии основан на отсутствии морфологического субстрата для продукции молока или недостаточной стимуляции лактационного процесса.
Если в тканях молочной железы мало или вообще нет железистых клеток либо лактоциты нечувствительны к пролактину, выделяемый гипофизом маммотропный гормон не может оказать лактостимулирующий эффект. С другой стороны, при недостаточном уровне маммотропина лактогенез в альвеолах груди не начинается.
Ферментопатии, лихорадочные состояния, некоторые медикаментозные препараты и другие внешние факторы влияют на разные звенья лактации — от снижения выработки пролактина до угнетения секреции молока лактоцитами.
При систематизации отдельных форм агалактии учитывают время возникновения расстройства, а также причины, которые привели к отсутствию лактации после родов. При этом большинство специалистов в сфере маммологии одним из ключевых критериев классификации считают теоретическую возможность функционирования грудных желез. Существуют следующие варианты заболевания:
- Первичная (абсолютная, истинная) агалактия. Отсутствие молока из-за невозможности его продукции вследствие недоразвитости паренхимы груди, грубых эндокринных расстройств и ферментопатий.
- Вторичная (относительная) агалактия. Полное прекращение лактогенеза у ранее лактировавшей женщины, вызванное внешними причинами или различными патологическими состояниями.
О том, что в груди нет молока, свидетельствует отсутствие каких-либо выделений из соска при его сжатии или попытке сцеживания молочной железы. При первичной несостоятельности лактогенеза не вырабатывается как молоко, так и молозиво, которое в норме появляется на 30-31 неделе беременности.
Признаком вторичной агалактии является прекращение лактации, возникшее внезапно или после постепенного снижения лактации: ребенка сложно оторвать от груди, он становится беспокойным, плохо спит, не набирает вес. При надавливании на сосок перед началом кормления молочные капельки не выделяются.
Как самостоятельное патологическое состояние агалактия не представляет какой-либо опасности здоровью и жизни женщины. При неправильной оценке клинической ситуации и грубых попытках расцеживания возможны травмы молочной железы.
Если секреция молока угнетается после периода лактации, но женщина продолжает прикладывать ребенка в расчете на то, что он рассосет грудь, высока вероятность повреждения сосково-ареолярной зоны — мацераций, трещин и экземы соска.
Большую опасность несвоевременно распознанная агалактия представляет для ребенка, у которого может развиться гипотрофия новорожденных.
Ключевая задача диагностического этапа при полном отсутствии молока в послеродовом периоде — выявление причин, приведших к агалактии. Пациентке назначают комплексное обследование, позволяющее объективно оценить состояние различных органов, участвующих в лактации или влияющих на нее. Для постановки диагноза наиболее информативны:
- УЗИ груди. Метод позволяет определить, насколько сформирован железистый компонент молочных желез. Недоразвитость паренхиматозной ткани характерна для первичной агалактии.
- Уровень пролактина в крови. Снижение концентрации лактотропного гормона может свидетельствовать как о первичном нарушении лактогенеза, так и о вторичном угнетении лактации.
- КТ головного мозга. Поскольку пролактин синтезируется передней долей гипофиза, важно исключить органические повреждения и объемные процессы в гипоталамо-гипофизарной области.
Другие инструментальные и лабораторные методы назначаются профильными специалистами при подозрении на наличие конкретного патологического состояния.
Дифференциальная диагностика обычно проводится между вторичной агалактией и гипогалактией.
Для уточнения причин нарушенного лактогенеза к обследованию пациентки могут привлекаться эндокринолог, нейрохирург, терапевт, инфекционист (при угнетении лактации на фоне фебрильного состояния).
Перспективы восстановления лактогенеза зависят от формы патологии. При первичном (истинном) нарушении лактации синтез грудного молока восстановить не удается.
В таком случае рекомендуется перевод ребенка на искусственное вскармливание, а при обнаружении серьезного заболевания, вызвавшего расстройство – лечение женщины у врача соответствующей специальности.
Комплексная терапия вторичной агалактии предполагает:
- Устранение причин угнетения лактации. Пациентке назначают лечение основного заболевания или состояния, приведшего к потере молока, — острой инфекции, отравления, срыва адаптации вследствие стресса и др. С этой целью используют антибиотики, нестероидные противовоспалительные средства, седативную и инфузионную терапию, иммунокорректоры и витаминно-минеральные комплексы.
- Стимуляцию лактогенеза. Для возобновления секреции молока применяют лактогонные препараты (лактин, дезаминоокситоцин, витамин Е, никотиновую кислоту), фитосредства, физиотерапевтические методики (ультразвук, ультрафиолетовое облучение, электрофорез с никотиновой кислотой). Эффективна коррекция диеты с повышением ее общей калорийности.
Прогноз грудного вскармливания при первичной агалактии неблагоприятный, при вторичной зависит от причин угнетения процесса лактогенеза. Своевременная комплексная стимуляция выработки молока и быстрое устранение причин, нарушивших лактацию, улучшают перспективы кормления ребенка грудью. Предупредить первичную агалактию невозможно.
Для сохранения уже начавшейся лактации рекомендуется соблюдать режим сна и отдыха, употреблять достаточное количество воды и калорийных продуктов, избегать значительных психоэмоциональных и физических нагрузок, своевременно лечить сопутствующие заболевания.
Важную роль в поддержании лактогенеза играет регулярность прикладывания младенца к груди.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_mammology/agalactia
Агалактия
Под таким странным названием подразумевается процесс отсутствия у женщин секреции молока после родов.
В медицинской практике бывают случаи, когда мамы не в состоянии вскармливать малыша по той причине, что у родильниц грудными железами выделяется незначительное количество молока.
Если обратиться к клинической картине заболевания, она достаточно проста. У женщины после родов выделяется сначала молозиво, а выработка молока так и не наступает.
Как правило, у больных агалактией имеются островки железистой ткани. Часто даже не происходит выделение молозива, так как отсутствуют лактоциты.
Чтобы вовремя диагностировать заболевание необходимо пройти осмотр молочных желез. Также опытный врач занимается сбором анамнеза агалактии, после чего назначает лечебный курс. План лечения определяется уже после выявления причин, спровоцировавших подобное состояние.
Следовательно, агалактия – это тяжелое нарушение функционирования молочных желез, в результате которого не происходит выработка грудного молока и, соответственно, осуществить процесса грудного вскармливания малыше становиться невозможным.
Причины агалактии у женщин
На самом деле причин, провоцирующих заболевание агалактии — аномалии секреции молочных желез, огромное множество. Самые главные факторы, которые приводят к болезни, это:
- недоразвитость молочных желез;
- атрофия развитой груди;
- лихорадочные заболевания;
- несбалансированный пищевой режим;
- сильные психические заболевания;
Так, у полных женщин, например, недоразвитие молочных желез маскируется обильным отложением жира в грудях. А вот атрофия возникает под влиянием продолжительной бездеятельности, как правило у очень пожилых первородящих женщин. Такая атрофия приводит к понижению секреторной способности.
Более частым явлением является гипогалактия – понижение секреторной деятельности молочных желез. Этим заболеванием страдают около 10% кормящих женщин.
Различают первичную гипогалактию, когда сразу после родов недостаточно вырабатывается молоко, и вторичную, при которой выделение молока уменьшается постепенно.
Для профилактики врачи советуют соблюдать простые правила вскармливания ребенка: чаще прикладывать малыша в период недостатка молока, не допаивать ни водой, ни чаями, а также соблюдать правильный режим питания самой матери и т.д.
Агалактия: классификация болезни
Очень важно, при отсутствии молока, воспользоваться помощью профессионального врача. Существует такое понятие как нейроэндокринная регуляция процесса лактации.
Вполне возможен такой вариант, что агалактия развилась по причине врожденного отсутствия железистой ткани. Кроме того, у женщин бывают нарушения секреции пролактина гипофизом, причем с рождения.
В медицине различают такие виды агалактии:
- первичная агалактии;
- обусловленная патологическими изменениями в работе молочных желез;
- вторичная агалактия (вызванная нарушением секреции гормонов);
При первичной агалактии, которая связана с отсутствием железистой ткани в молочных железах, женщины больны гипогонадизмом. Это синдром, сопровождающийся нарушением синтеза половых гормонов и недостаточностью функций половых желез.
Такое заболевание встречается крайне редко. Во время относительной агалактии молозиво появляется в течение нескольких дней после родов, но молоко так и не выделяется. Объясняется такой процесс наличием зачатков полноценной железистой ткани в молочной железе.
Реже данное заболевание связано с прогрессирующим истощением женщины, а также сильными психическими потрясениями. Чтобы восстановить лактацию, необходимо устранить эти факторы. К счастью, сегодня существуют современные методы лечения и способы профилактики агалактии. .
Лечение агалактии
Если врачи поставили диагноз первичная форма агалактии либо абсолютная, тогда лечение никакого эффекта не даст. Следовательно, новорожденных переведут на молоко кормилиц или искусственные смеси уже с первых дней жизни.
В случае относительной агалактии, необходимо выяснить причины ее развития. Лечение длится порядка 10-15 дней. Оно направлено в первую очередь на борьбу с той причиной/заболеванием, которое и спровоцировало недуг.
В зависимости от причины врачи назначат лечение на устранение инфекции, по ликвидации последствий отравления, возможно, назначат диету или другие мероприятия.
Сегодня для усиления лактации специалисты рекомендуют:
- фитотерапию;
- употребление продуктов, содержащих витамины и белки;
- разрешенные при лактации пищевые добавки;
- гомеопатические препараты;
С целью восстановления у больных женщин лактации проводится также физическая стимуляция. Часто не помогают никакие мероприятия, поэтому лечение прекращается.
При назначении медикаментозной терапии необходимо пропить курс поливитаминных и витаминных препаратов.
А в случае психологической природы агалактии помимо стимуляции проводится ещё и лечение у психиатра.
Источник: http://med-zab.ru/agalaktiya/

 Олеся Смольнякова Терапия, клиническая фармакология и фармакотерапия Об авторе
Олеся Смольнякова Терапия, клиническая фармакология и фармакотерапия Об авторе 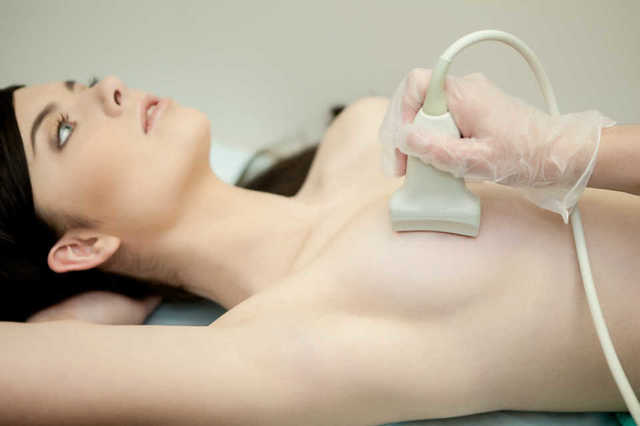 Первичную агалактию предупредить сложно, только если специально перед планированием беременности пройти диагностические процедуры, в частности УЗИ молочных желез. Иногда удается исправить ситуацию, но это единичные случаи. Врожденные аномалии, например, слаборазвитые железы, изменить не получиться, так же, как и восстановить атрофированные ткани.
Первичную агалактию предупредить сложно, только если специально перед планированием беременности пройти диагностические процедуры, в частности УЗИ молочных желез. Иногда удается исправить ситуацию, но это единичные случаи. Врожденные аномалии, например, слаборазвитые железы, изменить не получиться, так же, как и восстановить атрофированные ткани.