Специалисты констатируют в мире всплеск заболеваемости атопическим дерматитом.
На прошедшем в конце прошлого года конгрессе Европейской академии дерматологии и венерологии (EADV) большая часть докладов была посвящена именно этому заболеванию.
Лучшие мировые специалисты пришли к выводу, что возможности традиционной терапии этой болезни практически исчерпаны, нужны новые подходы и новые препараты.
Об этом «РГ» рассказала заместитель директора Государственного научного центра иммунологии Федерального медико-биологического агентства, доктор медицинских наук, профессор Наталья Ильина.
Наталья Ивановна, какова ситуация с заболеваемостью атопическим дерматитом в нашей стране? Растет ли она?
Наталья Ильина: Атопический дерматит — это аллергическое заболевание кожи, которое возникает у лиц с наследственной предрасположенностью к аллергическим заболеваниям. Среди атопических аллергических заболеваний на первом месте по распространенности — аллергический ринит, которым страдает около 20-25 процентов популяции.
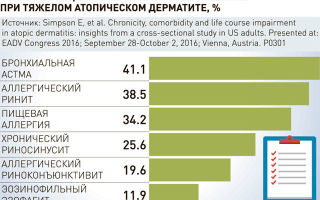
Сюда относится и поллиноз, который вызывают сезонные факторы — пыльца различных растений, и круглогодичный ринит, возникающий при аллергии на бытовые и эпидермальные аллергены. На втором месте — бронхиальная астма, это 5-7 процентов населения. И приблизительно от 3 до 5 процентов — больные, страдающие атопическим дерматитом, заболеваемость которым действительно в последние годы растет.
Его еще называют атопической экземой, нейродермитом.
И среди этих больных есть особая группа, в которой сочетается и астма, и кожные проявления, то есть наблюдается так называемый дермато-респираторный синдром. Таких пациентов примерно 10 процентов, и у них болезнь протекает в самой тяжелой форме и трудно поддается лечению.
Можно ли назвать атопический дерматит социально значимым заболеванием? Влияет ли оно на бюджет семьи и в целом на расходы системы здравоохранения?
Наталья Ильина: Безусловно, особенно в тяжелых формах, когда возникает поражение всего кожного покрова. В этих случаях пациенту приходится не только принимать лекарственные препараты, но и ежедневно в больших количествах использовать различные средства ухода за кожей.
Это эмоленты (увлажняющие вещества. — Ред.), различные кремы, мази, специальные повязки и т.д. Но другого выхода нет. Если не осуществлять такой уход, то обострения болезни неминуемо возникают чаще, и тогда увеличиваются расходы на лекарства, а нередко требуется и госпитализация.
Вы сказали, что заболевание проявляется с детства. А какие возрастные группы наиболее уязвимы?
Наталья Ильина: У детей раннего возраста все начинается с кожных проявлений — покраснений, шелушений, зуда, мокнутия. Но наиболее уязвимая группа — подростки. Во-первых, в это время у них идет гормональная перестройка, и помимо физического страдания, нестерпимого зуда, возникают еще и очень выраженные косметические нарушения.
Многие переносят их крайне тяжело, у них возникают неврозы, а порой и суицидальные настроения. Кроме того, подростки не очень комплаентны, то есть не хотят сотрудничать с медиками, с родителями. Маленького ребенка мама может уговорить — помазать высыпания, дать лекарство. С подростками все сложнее, они нередко прибегают к самолечению, не соблюдают врачебных рекомендаций…
И в результате болезнь приобретает более тяжелые формы.
Атопический дерматит является широко распространенным заболеванием, он связан со значительными социальными и финансовыми потерями как для пациентов, так и для здравоохранения в целом
Основным фактором возникновения заболевания является генетический?
Наталья Ильина: Безусловно, есть генетическая предрасположенность. Особенно, если атопическим дерматитом страдает мать, и ребенок получил конституцию матери, то вероятность того, что у него тоже будет это заболевание, достаточно высока. Но огромное значение имеют и факторы окружающей среды.
Это и стрессы, и экология жилища, и пищевые аллергены, и различные поллютанты (вещества, загрязняющие воздух. — Ред.). Еще одна проблема заключается в том, что при распространенном процессе очень часто присоединяется вторичная инфекция — стафилококк, различные грибковые инфекции.
Образуется замкнутый круг: поскольку больного мучает нестерпимый зуд, возникают расчесы, нарушается эпидермальный барьер — в организм проникают различные аллергены и химические вещества, которые утяжеляют его состояние.
Даже когда такие пациенты просто надевают шерстяную одежду, то и она усиливает зуд, вызывает раздражение.
Как вовремя снизить высокий риск развития болезни Альцгеймера
Значит, атопический дерматит — это еще и особый образ жизни?
Наталья Ильина: Безусловно. Конечно, существует фармакотерапия — различные мази, при тяжелых формах — прием глюкокортикостероидов, местные стероиды, а если есть грибковое поражение, то и противогрибковые средства.
Но огромное значение имеет особый уход за кожей, гигиенические мероприятия утром и вечером, использование эмолентов — имеется огромная линейка всех этих средств, для разных проявлений заболевания требуются разные средства, и сейчас все они в наших аптеках есть. Но иногда соблюдать все эти процедуры сложно и материально, и организационно.
Порой мы сталкиваемся с тем, что и врач замечательный, и все расписал, но не все рекомендации пациенты выполняют, просто не хватает организованности и тщательности.
А если пациент все выполняет правильно, следит за состоянием кожи, можно ли добиться того, что ремиссия может быть достаточно длительной?
Наталья Ильина: К сожалению, никто предугадать этого не может. Часто провоцирующим моментом является стресс, воздействие аллергенов, нарушение диеты.
Распространенность атопического дерматита среди детей больше, чем среди взрослых. Значит ли это, что с возрастом болезнь сама проходит?
Наталья Ильина: С возрастом интенсивность проявления у значительной части пациентов действительно снижается, поскольку иммунная система стареет и уже не так бурно отвечает на аллергические факторы. В результате болезнь приобретает более стертые формы. Но не всегда.
Бывают очень тяжелые пациенты, когда дерматит осложняется инфекционным процессом, либо длительным приемом антибиотиков, и тогда им требуется и плазмаферез с замещением, и применение новых иммунобиологических препаратов, которые, к счастью, появились и у нас в стране.
Мы участвовали в клинических испытаниях этих препаратов, и в группе самых тяжелых больных получили великолепный эффект.
При этом для многих других заболеваний новейшая терапия появляется достаточно регулярно, но атопический дерматит — совершенно другой случай, за последнее десятилетие врачи не получали лекарственных препаратов для патогенетической терапии.
Ситуация наконец стала меняться в лучшую сторону, и у пациентов со среднетяжелой и тяжелой формой атопического дерматита может появиться шанс. Поэтому сейчас наша задача — найти экономические возможности, чтобы такая группа пациентов имела возможность получать современную иммунобиологическую терапию моноклональными антителами.
Считаем, что они должны быть доступны пациентам в рамках программы государственных гарантий.
Но еще очень важно, чтобы родители детей, у которых возникают какие-то кожные проявления, не занимались самолечением, а сразу обращались к специалистам — врачу-дерматологу или аллергологу.
То же касается и подростков, и взрослых — лечить это заболевание надо с первых же проявлений, и лечить грамотно. Оно может возникнуть и как результат стрессовой ситуации, или после тяжелой инфекции, или как реакция на какие-то препараты.
Точная аллергодиагностика, терапия, основанная на доказательной медицине, являются залогом успеха в лечении атопического дерматита.
Источник: https://rg.ru/2019/07/16/dlia-lecheniia-atopicheskogo-dermatita-nuzhny-novye-preparaty-i-podhody.html
Новые разработки в наружном лечении атопического дерматита
В структуре дерматологической заболеваемости заметное место занимают заболевания неинфекционные, а, следовательно, в основном невыясненной этиологии. Накопленные сведения об этих заболеваниях свидетельствуют о генетической природе большинства из них, о несомненной роли в их частоте и утяжелении течения измененных факторов окружающей среды.
Лидируют среди заболеваний кожи аллергодерматозы. С каждым годом повышается распространенность такого хронического заболевания кожи, как атопический дерматит (АД). Согласно современным сведениям распространенность АД среди детей составляет 5–20%, а среди взрослых — 2–10% .
Самые высокие показатели заболеваемости АД отмечают в урбанизированных регионах.
АД — это наследственное заболевание, имеющее хроническое течение, с определенной возрастной динамикой, характеризуется экзематозными и лихенифицированными высыпаниями, аномалиями клеточного иммунитета в коже с дисрегуляцией Т-клеточного звена и гиперчувствительностью к иммунным и неиммунным стимулам.
Сложность клинической диагностики АД включает и непростую дифференциальную диагностику, и частоту осложненных форм, и тонкость подбора системной, и, в наибольшей степени, наружной терапии, учитывающей индивидуальные особенности кожи больного, вариации терапии в этапном лечении. Поэтому необходимо напомнить современные сведения об АД, накопленные исследователями-дерматологами.
Мультифакториальность в генезе АД проявляется в сложном взаимодействии различных наследственных и многочисленных внешнесредовых факторов.
В качестве основных звеньев патогенеза атопического дерматита отмечаются атопическая аномалия конституции (под которой понимают генетически запрограммированную готовность организма к гиперпродукции IgE и либерации биологически активных веществ в ответ на контакт с достаточно широко распространенными экзоаллергенами); особенности функционирования рецепторного аппарата клетки; особенности морфофункционального состояния кожи.
Отдельных патогномоничных признаков АД не существует, и диагноз основывается на анамнестических, клинических и гистологических данных. Атопию обычно выявляют у генетически отягощенных лиц, у которых семейная атопия отмечается в 3–5 раз чаще, чем у здоровых людей.
Примерно в 65–70% случаев заболевание носит семейный характер, и в родословной больных легко установить других членов семьи, у которых были или АД, или респираторная атопия. Более высокий риск атопии отмечают при первой степени родства.
К основным факторам, провоцирующим развитие АД, относят контактные, ингаляционные и пищевые аллергены, микроорганизмы, половые гормоны, стрессовые факторы, потоотделение и климатические особенности.
Если в младшем детском возрасте доминирующей является пищевая аллергия, то в возрасте 5–7 лет наблюдается формирование эпидемиологически значимой сенсибилизации к эпидермальным аллергенам.
АД отличают хроническое течение, мучительный приступообразный или постоянный зуд, утяжеляет ситуацию осознание больным и его родственниками невозможности окончательно избавиться от этого серьезного заболевания, а создание сложностей питания и быта приводит к ощутимым социальным проблемам для пациента и его семьи.
В первой фазе течения АД — развивающейся в раннем детстве, в 60–80% случаев отмечается высокая чувствительность к пище и аллергенам окружающей среды, выражающаяся в развитии истинного АД (внешняя фаза).
При этой форме антигенпрезентирующие клетки демонстрируют высокое сродство к рецепторам иммуноглобулина Е, играющего наибольшую роль в контроле за воспалением. Следовательно, больные АД могут использовать предупредительные меры.
Наконец, наиболее вероятны молекулярная мимикрия и IgE-реакция к собственным протеинам, которые часто выявляют у детей и взрослых с АД.
При АД инициация иммунного ответа происходит на фоне измененной дифференцировки Т-хелперов, которая проявляется в увеличении их числа и повышении активности. Системные нарушения иммунорегуляции могут быть причиной дисбаланса Th1/Th2 при АД.
Так, превалированию активации Th2 над активацией Th1 способствует трансформирующий фактор роста и тканевой регулятор.
Сниженный иммунный ответ также может быть результатом перенесения места первичной активации Т-клеток с регионального лимфатического узла в кожу.
Генетическая склонность АД реализуется в виде сильной сухости кожи со снижением барьерной функции рогового слоя. Пожалуй, эта особенность кожи больных АД является ведущим звеном патогенеза и требует врачебного внимания к ее состоянию. Нарушение кожного барьера сопровождается значительной трансэпидермальной потерей воды и, соответственно, снижением гидратации поверхности кожи.
Керамид, обычная составляющая всех сфинголипидов, играет важную роль в удержании воды. Следует отметить, что природа сухости кожи у лиц пожилого возраста и у больных АД существенно отличается.
Сухость кожи у лиц пожилого возраста формируется по причине повышения уровня керамидазы (существенного фермента в деградации керамида), и именно этот механизм не отмечают при сухой коже атопических больных.
В то же время в эпидермисе больных АД, по сравнению с эпидермисом больных контактным дерматитом и эпидермисом здорового индивидуума, повышена активность диаклеазы сфингомиэлина. Это ведет к усиленному метаболизму сфингомиэлина, в результате возникает недостаточность керамидов, приводящая к разрушению барьерной функции кожи и расстройству функции удержания воды в роговом слое.
Нарушенная барьерная функция эпидермиса у больных АД также связана и с дефицитом филаггрина. Мутация филаггрина при атопической экземе реализует риск сенсибилизации, повышение уровня IgE, вызывает ассоциации с респираторными атопиями. Однако филаггрин не определяется в слизистой оболочке бронхов и выявляется не при изолированной астме, а при ее ассоциации с АД.
Функциональная несостоятельность кожи больных АД начинается с частичной утраты возможностей эпидермального барьера, а продолжается на распознающих рецепторах. В очагах АД отмечали низкие уровни антимикробных пептидов.
Таким образом, после дефекта эпидермального барьера формируется дефект распознавания патогенов и несостоятельность реализации их подавления. Следует предположить, что четкое распознавание этих дефектов и их редукция обеспечат противостояние инфекции кожи.
Зуд, являющийся обязательным симптомом АД, вызывается взаимодействием целого ряда различных агентов со множеством рецепторов на свободных нервных окончаниях.
Установлено, что быстрое четкое повышение концентрации внутриклеточного кальция находится в зависимости от содержания свободных жирных кислот (линолевой и линоленовой кислот). Низкие концентрации свободных жирных кислот способствуют продолжительному увеличению уровня свободного внутриклеточного кальция за несколько минут. В межклеточном пространстве и в клетках кожи происходит электролитный обмен, обеспечивающий нормальную жизнедеятельность этих клеток. Активный транспорт ионов Na+ и K+ осуществляет регуляцию объема клетки, электрическую возбудимость нервных и мышечных волокон, участвует в транспорте сахаров и аминокислот, обеспечивает увеличение в коже воды и натрия, и одновременно — уменьшение калия. Калий выходит за пределы клеток, попадает в межклеточное пространство, а за этим следует повышение концентрации калия в крови. В регуляции гомеостаза кожного барьера важную роль играют кальциевые и калиевые потоки. В норме кальций в высокой концентрации локализуется в зернистом слое, а калий — преимущественно в шиповатом. При кожных заболеваниях, сопровождающихся нарушением барьерной функции, ионный профиль кожи изменяется. Механическое повреждение кожи может привести к потере Са2+ в клетках, вызвать стресс. Са2+ и другие ионы, содержащиеся в коже, могут играть несомненную роль в качестве проводников, сигнализирующих об изменениях, происходящих в коже.
Неотделимой частью комплексной терапии атопического дерматита является наружная терапия. Иногда именно она, без системных препаратов, значительно уменьшает выраженность течения атопического дерматита. Целью наружной терапии, как правило, являются устранение признаков воспаления кожи, сухости, вторичной инфицированности кожи, улучшение барьерных функций кожи.
Наружная терапия обеспечивает не только смягчение кожи, но и элиминирует биологически активные и деструктивные вещества, улучшает микроциркуляцию и метаболизм в очагах поражения. Важным требованием к способам наружной терапии АД является и устранение вторичного инфицирования кожи.
Таким образом, наружная терапия АД должна реализовывать следующие принципы:
- гигиена кожи с целью предупреждения ее инфицирования;
- регулярное использование увлажняющих кожу средств;
- локальные противовоспалительные средства (прежде всего — топические кортикостероиды на первом этапе) с целью контроля за обострением.
В Украине группой экспертов разработаны стандарты диагностики и лечения АД. Эти отечественные материалы составлялись после детального ознакомления с основными утвержденными в мире и Европе стандартами и с учетом позиции дерматовенерологов Украины.
Терапия заболевания состоит из элиминационного режима и ухода за кожей, местного лечения, системного лечения, дополнительного и альтернативного лечения. Местное лечение представлено использованием топических кортикостероидов, топических ингибиторов кальциневрина, антибактериальных средств.
Как свидетельствует протокол лечения АД, лечебные формы для наружной терапии необходимо применять дифференцированно — в зависимости от остроты и динамики воспаления кожи. Топическая терапия АД должна устранять воспаление, восстановливать барьерную функцию кожи.
Новым направлением терапии АД на сегодня является разработка средств, влияющих на ионный потенциал эпидермиса, соответственно, нормализующих электролитный баланс. Врач должен уметь использовать в терапии пациентов с АД различные активные и индифферентные средства наружной терапии.
При значительно выраженной экзацербации, естественно, используют топические кортикостероиды, их применяют непродолжительное время, а затем закрепляют полученный эффект назначением ингибитора кальциневрина, тем самым удлиняя ремиссию.
В последнее время в предлагаемых в различных зарубежных протоколах принципы лечения АД преимущественно строятся на оправданной и грамотной наружной терапии этого хронического заболевания.
Так, при выделении первой линии терапии предлагаются следующие направления: смягчающие средства (на 1-м месте), топические кортикостероиды, антигистаминные препараты и топические иммуномодуляторы.
В последнем «Руководстве Британской ассоциации дерматологов первичного звена» выделен раздел «Использование смягчающих кремов». В нем провозглашается:
- смягчающие средства должны назначаться в большом количестве — 600 г в неделю для взрослых и 250 г в неделю для детей;
- интенсивное использование смягчающих средств уменьшит потребность в топических стероидах;
- общее правило — количество увлажняющих средств должно превышать количество стероидов в 10 раз.
Важной составляющей лечения при АД является постоянный уход за кожей. Регулярное использование ванн, смягчающих средств позволяет значительно уменьшить такие проявления заболевания, как сухость, зуд, шелушение, что приостановит прогрессирование заболевания, продлит периоды ремиссии .
В 2009 г. сертификационным органом TUV Rheinland была одобрена новая методика терапии иммуноассоциированных заболеваний кожи, основанная на биофизическом воздействии. Действие крема Дермалекс Атопик базируется на этой методике, а его состав адаптирован для пациентов с атопическим дерматитом.
Исследуемый продукт, Дермалекс Атопик, оказывает первичное биофизическое воздействие, которое обеспечивает:
- увлажняющий эффект;
- создание отрицательного электрического потенциала кожи;
- ионную среду, стимулирующую процессы репарации кожного барьера;
- создание слоя, который защищает кожу от потери влаги и повреждения бактериальными токсинами и антигенами.
Активация собственных процессов репарации кожного барьера и устранение клинических проявлений (зуд, эритема, инфильтрация, папулы) осуществляется при применении кремов Дермалекс посредством нескольких механизмов. Алюмосиликаты путем ионного обмена и генерации свободных электронов создают на поверхности кожи отрицательный электрический заряд (Negativ Electric Potencial — NEC). Воздействие NEC стимулирует активную регенерацию эпидермального барьера, усиливает выброс липидов ламеллярными тельцами клеток зернистого слоя и нейтрализует действие свободных радикалов. Отрицателый заряд также обеспечивает доставку Mg2+ и Ca2+ к клеткам нижних слоев эпидермиса. Ионы Mg2+ регулируют пролиферацию кератиноцитов и фибробластов, ингибируют презентацию антигена макрофагом, прерывая воспалительный каскад.
Ионы Ca усиливают экзоцитоз ламеллярных гранул, стабилизируют мембраны тучных клеток, снижают гиперчувствительность нервных волокон и усиливают терминальную дифференциацию рогового слоя. Пассивное построение кожного барьера и, соответственно, предупреждение сухости, обострений, вторичного инфицирования, увлажнение и удержание воды в коже обеспечивают алюмосиликатный барьер (защита от повреждения полярными молекулами, подобными бактериальным энзимам, антигенам и катионам) и система керамидов (керамиды 1, 3, 6, холестерол, свободные жирные кислоты, фитосфиногозин). Эффективность крема Дермалекс Атопик при атопическом дерматите легкой и средней степени тяжести в течение 4 нед доказана многоцентровыми клиническими исследованиями. При знакомстве с составом крема Дермалекс, представленным алюмосиликатом с реальной возможностью вмешательства в электролитный баланс эпидермиса, можно утверждать обоснованность его назначения в качестве наружной терапии при АД.
Источник: https://www.apteka.ua/article/320009
Атопический дерматит: причины и методы лечения
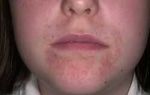
У вашего малыша постоянно красные щечки, он все время чешет лицо, голову, за ушами, на сгибах ручек и ножек? При этом у него очень сухая кожа на всем теле? С большой долей вероятности можно сказать, что у вашего ребенка атопический дерматит. Сегодня это одно из самых распространенных заболеваний кожи у детей, и главная причина — большое количество пищевых и других аллергий среди малышей первого года жизни и малышей постарше.
Атопический дерматит — хроническое воспалительное заболевание кожи, имеющее генетическую предрасположенность, и связанное с нарушением барьерной функции кожи. Периодически оно обостряется, периодически затухает, но лишь на время.
До поры-до времени заболевание может никак не проявляться, или симптомы могут быть минимальными, пока не появится внешний раздражитель.
Среди основных причин атопического дерматита:
- аллергены
- плохая экология
- неправильное питание
- психическое перенапряжение
- инфекционные заболевания
- холод
- сухой воздух
Развитию атопического дерматита способствуют другие аллергические заболевания у самого пациента или его родственников (родителей малыша): пищевая аллергия; аллергия на пыльцу растений, пыль, шерсть животных; бронхиальная астма.
Но все же не каждый человек, имеющий наследственную предрасположенность, обязательно заболеет. Для развития атопического дерматита необходима совокупность как внутренних, так и внешних факторов.
Что происходит с кожей при атопическом дерматите?
Из-за нарушения защитной (барьерной) функции кожа обезвоживается, становится сухой на ощупь, менее эластичной, в ней появляются микротрещины, и она становится легко проницаема и легко уязвима для аллергенов, микробов, чувствительна к неспецифическим раздражителям (таким, как моющие средства, красящие вещества, низкие или высокие температуры).
Симптомы атопического дерматита:
Чаще всего атопический дерматит проявляется у детей первых лет жизни. Появляются высыпания на волосистой части головы, лице, за ушами, на туловище, разгибательных поверхностях конечностей. Покраснение, шелушение, мокнутие кожи практически всегда сопровождаются сильной сухостью кожи и мучительным зудом. Нарушается кормление, сон, ребенок становится беспокойным, плаксивым. У старших детей — поражение сгибательных поверхностей конечностей, особенно локтевых и коленных сгибов, усиление кожного рисунка в пораженных областях, избыточная складчатость век.
Что делать при появлении высыпаний у ребенка?
Первым делом необходимо обязательно проконсультироваться с врачом. Самолечение может затянуть и ухудшить течение заболевания, и для того, чтобы помочь ребенку, потребуется более серьезное и длительное лечение.
Как лечится атопический дерматит?
В периоды обострений ребенку необходим щадящий режим (избегать эмоциональных и психических нагрузок, полноценный сон) и гипоаллергенная диета.
Если ребенок находится на грудном вскармливании, то диету должна соблюдать кормящая мама. Если на искусственном – необходимо обязательно проконсультироваться с врачом (педиатром, аллергологом) по назначению лечебных смесей.
Внимание: гипоаллергенные смеси — профилактические, они не применяются для лечения уже существующей проблемы.
У старших детей при выявленном аллергене, необходимо в первую очередь исключить его. Если аллерген не известен, то следует придерживаться диеты с исключением так называемых облигатных (обязательных) аллергенов, таких как:
- молоко (молочный белок)
- соя
- орехи (арахис и др.)
- куриное яйцо
- пшеница
- рыба
- морепродукты
- красные и оранжевые фрукты и ягоды
- шоколад
- мед
Для облегчения симптомов атопического дерматита врач может назначить противоаллергические препараты; для ослабления зуда — наружные средства.
При распространенном процессе ребенка могут положить в больницу, где ему будут делать внутривенные или внутримышечны инъекции лекарственных средств, проведут терапию противовоспалительными и противомикробными препаратами, физиотерапию.
Как ухаживать за кожей?
Кожа людей с атопическим дрматитом требует постоянного, ежедневного ухода. Кожа – наша защита, и о ней необходимо бережно заботиться и укреплять ее, особенно это актуально для пациентов с нарушенным кожным барьером. Уход за кожей – главное правило для профилактики обострений атопического дерматита.
Обязательно использование эмолентов – средств, увлажняющих, восстанавливающих и укрепляющих кожный барьер. Эмоленты следует наносить ежедневно 2 и более раз в день после проведения гигиенических процедур (умывание, мытье рук, купание, обтирание). С выбором эффективного средства поможет врач-дерматолог.
У каких специалистов необходимо наблюдаться?
- Дерматолог — к нему следует обращаться при первых признаках обострения кожного процесса.
- Аллерголог — с целью выявления и лечения сопутствующих аллергических заболеваний.
- Педиатр — обучение здоровому образу жизни, основам правильного питания, закаливания; выявление и лечение сопутствующих соматических заболеваний.
- ЛОР, стоматолог — выявление и своевременное лечение очагов хронической инфекции, кариозных зубов, которые могут поддерживать воспалительный процесс на коже.
- Семейный психотерапевт/психолог — поможет выявить причины и справиться с психоэмоциональным напряжением, стрессом.
Источник: https://7days.ru/allergy/life-with-allergy/atopicheskiy-dermatit-prichiny-i-metody-lecheniya.htm
Натуральные средства лечения дерматита
Кожа человека чутко реагирует на изменения в состоянии здоровья. Она является самым большим органом чувств, и если она нездорова, человек может чувствовать себя плохо. Самыми распространенными проблемами кожи являются дерматиты, воспалительные явления кожи.
Зачастую дерматиты лечат гормонами – средствами для подавления иммунитета, но не всегда они помогают. Существуют ли безопасные эффективные и натуральные средства лечения дерматита?
Дерматит – явление разновозрастное, им могут страдать и малыши, и старики. В детском возрасте большинство дерматитов имеет аллергическую природу или отражает неблагополучие кожи – чрезмерную сухость или, наоборот, чрезмерную ее влажность в сочетании с опрелостями.
У взрослых на первое место выходят различного рода контактные дерматиты — от соприкосновения кожи с химией, косметикой, вследствие профессиональной деятельности. Кроме того, важную роль в развитии дерматитов играют аллергия, стрессы и нарушение питания. Все эти факторы нарушают нормальный обмен веществ и кровообращение кожи, она становится сухой, трескается, зудит, чешется и воспаляется.
Одним из основных принципов лечения является правильный и достаточный уход за кожей, обеспечение особых для нее условий, а не применение медикаментов, мазей и присыпок. Если устранить факторы, влияющие на развитие дерматита, не нужно будет и лечение медикаментозными препаратами.
Кроме того, в лечении многих видов дерматита важную роль отводят народной медицине и натуральным средствам лечения. Одним из основополагающих факторов является исправление схемы питания, зачастую это быстро излечивает годами существовавший дерматит.
При аллергической природе дерматита самое главное, и это подчеркивают и сами доктора, это разобщение с аллергеном, тогда не нужно будет никаких медикаментозных средств. Обратите внимание, на какие продукты, средства или косметику обостряется зуд и краснота – это ваши аллергены, их стоит исключить из своего обихода.
При склонности к аллергии необходимо использование исключительно гипоаллергенные средства и провести кожные пробы. Стирку белья и уборку необходимо проводить детскими средствами или специальной бытовой химией для аллергиков, а делать это лучше в резиновых перчатках и маске.
Дерматит порой вызывают такие вещи, на которые мы не обращаем внимания как на раздражители – это хлор в воде, шерсть из одежды, одеял или при контакте с животными. Необходимо по возможности оградить себя от контактов с подобными вещами.
Добавляют в копилку аллергии свою лепту стрессы на работе, гормональные всплески и отрицательные эмоции. Поэтому одним из факторов в терапии дерматита является седативная терапия – это отвары успокоительных трав, ванны и местные ванночки с ними.
Отлично помогают при дерматитах отвар валерианы, трава пустырника, мята, зверобой, они завариваются кипятком в пропорции столовая ложка высушенного сырья на полный стакан кипятка, принимаются внутрь или добавляются в ванны.
Источник: https://www.passion.ru/health/lechenie-bez-tabletok/naturalnye-sredstva-lecheniya-dermatita-59159.htm
Атопический дерматит
ЧТО ТАКОЕ АТОПИЧЕСКИЙ ДЕРМАТИТ?
Атопический дерматит (АтД) — это хроническое аллергическое заболевание кожи, развивающееся у детей с наследственной предрасположенностью к атопии (повышенной выработке иммуноглобулинов Е – особых белков, участвующих в аллергических реакциях), характеризующееся рецидивирующим течением.
КАК ЧАСТО ВСТРЕЧАЕТСЯ АТОПИЧЕСКИЙ ДЕРМАТИТ?
В последние два десятилетия как в России, так и во многих странах мира отмечают неуклонный рост числа больных АтД. Распространённость атопического дерматита в России среди детей составляет от 5 до 15%, чаще болеют дети в возрасте до 3 лет.
ПОЧЕМУ ВОЗНИКАЕТ АТОПИЧЕСКИЙ ДЕРМАТИТ?
В настоящее время основной причиной считают передающийся по наследству сбой в работе иммунной системы.
В грудном и раннем возрасте к развитию заболевания чаще приводит повышенная чувствительность организма к пищевым аллергенам, например к белку коровьего молока, яичному белку и др.
В старшем возрасте ведущую роль в развитии АтД играют аллергены, попадающие в организм с дыханием: домашняя пыль и содержащиеся в ней микроскопические клещи, эпидермис (клетки поверхностного слоя кожи) животных, споры грибов, пыльца растений.
Однако эти аллергены могут вызывать аллергию не только при вдыхании, но и при контакте с кожей. Причиной АтД могут быть некоторые лекарства (антибиотики, сульфаниламидные препараты и др.), местные анестетики (препараты для местного обезболивания), витамины группы B, паразитарные инфекции (гельминтозы, лямблиоз), а также многие химические раздражители (синтетические материалы, парфюмерия, косметика, бытовые моющие средства), факторы окружающей природы (жёсткая вода, резкие колебания температуры и влажности воздуха), эмоциональная и физическая нагрузка.
ОПАСЕН ЛИ АТОПИЧЕСКИЙ ДЕРМАТИТ?
Непосредственной опасности для жизни АтД не представляет, однако он существенно снижает качество жизни ребёнка и членов его семьи.
КАК ПРОЯВЛЯЕТСЯ АТОПИЧЕСКИЙ ДЕРМАТИТ?
Основные проявления АтД — зуд кожи, а также её покраснение, сухость, шелушение и утолщение (результат воспаления), чаще всего на лице, шее, волосистой части головы, локтевых сгибах, в подколенных ямках. Дети всегда расчёсывают эти участки.
При распространённом длительно протекающем атопическом дерматите возможно попадание микробов в расчёсы и гнойники, увеличение лимфатических узлов.
АтД часто сочетается с заболеваниями желудочно-кишечного тракта. Отличительная черта АтД — ремиссия (относительное благополучие, уменьшение проявлений болезни) летом.
Следует помнить, что кожный зуд может быть признаком многих других заболеваний.
КАК ДИАГНОСТИРУЮТ АТОПИЧЕСКИЙ ДЕРМАТИТ?
АД диагностируют на основании жалоб ребёнка, данных врачебного осмотра, а также специальных тестов: кожных тестов, тестов с пищевыми аллергенами и других.
КАКИЕ СУЩЕСТВУЮТ МЕТОДЫ ЛЕЧЕНИЯ И ПРОФИЛАКТИКИ АТОПИЧЕСКОГО ДЕРМАТИТА?
Лечение АтД комплексное. Лекарственная терапия включает приём следующих препаратов.
- Местное (наружное) лечение:
- увлажняющие и смягчающие средства;
- местные глюкокортикоиды (препараты первой линии);
- препараты дёгтя;
- местные антибиотики (эффективны у пациентов с подтверждённой бактериальной инфекцией кожи).
- Лекарственные препараты, назначаемые для приёма внутрь:
- антигистаминные препараты;
- стабилизаторы мембран тучных клеток;
- аллергенспецифическая иммунотерапия.
Кроме приёма лекарств большое значение имеют соблюдение режима, диеты, фототерапия (применяемая у пациентов с распространёнными кожными поражениями, устойчивыми к стандартному лечению), биорезонансная терапия, психотерапия.
Элиминационную диету (то есть диету, основанную на сокращении до минимума или полном исключении из питания выявленных пищевых аллергенов) подбирают каждому ребёнку индивидуально с учётом данных о развитии болезни и результатов аллергологического обследования. Общие рекомендации для больных АтД:
- исключение из пищевого рациона экстрактивных мясных и рыбных бульонов, шоколада, кофе, какао, цитрусовых, земляники, дыни, мёда, орехов, грибов, икры, крабов, креветок, специй, пива и алкоголя, сыров, кондитерских изделий, а также консервов, копчёностей, пряностей и других продуктов, содержащих пищевые добавки и консерванты;
- можно давать отварное мясо, крупяные и овощные супы, масло, отварной картофель, каши, молочно-кислые продукты (простокваша, творог), яблоки и компоты из них, ржаной и пшеничный хлеб.
Необходимо соблюдать особый режим и знать некоторые правила.
- Максимально ограничивать контакт ребёнка с факторами внешней среды, вызывающими обострение заболевания.
- В период обострения ребёнок должен спать в хлопчатобумажных носках и перчатках, ему нужно коротко стричь ногти.
- Для мытья детей применять мыло и моющие средства с увлажняющим эффектом.
- Ограничивать по времени водные процедуры (в течение 5–10 мин), проводить их в тёплой (не горячей) воде.
- Стирать новую одежду ребёнка перед её использованием.
- Одежда должна быть просторной, из чистого хлопка.
- Для стирки одежды и постельных принадлежностей родители должны использовать жидкие, а не порошковые моющие средства.
- Применять минимальное количество кондиционера для белья, после чего дополнительно полоскать его.
- В жаркую погоду пользоваться кондиционером.
- В солнечную погоду смазывать кожу ребёнка солнцезащитным кремом, не вызывающим раздражения кожи.
- После посещения бассейна ребёнку нужно принимать душ и наносить на кожу крем или мазь на жировой основе.
Пациент с атопическим дерматитом должен:
- Выполнять все назначения лечащего врача.
- Не использовать спиртсодержащие средства гигиены.
- Не пользоваться средствами с антимикробными компонентами без рекомендации лечащего врача.
- Не носить грубую и тяжёлую одежду.
- Не загорать.
- Не участвовать в спортивных состязаниях, так как это вызывает интенсивное потоотделение и сопровождается тесным контактом кожи с одеждой.
- Не принимать слишком часто водные процедуры.
- Во время мытья не тереть интенсивно кожу и пользоваться для мытья губкой или мочалкой, не более жёсткой, чем мочалка из махровой ткани.
Профилактика АтД: будущим мамам, входящим в группу риска рождения ребёнка с аллергическим заболеванием, обязательно соблюдать низкоаллергенную диету; стараться кормить ребёнка только грудным молоком и соблюдать эту диету весь период кормления грудью; при невозможности грудного вскармливания давать малышу низкоаллергенные смеси, правильно ухаживать за его кожей, соблюдать режим профилактических прививок после консультации с врачом-аллергологом и, если необходимо, обследования.
Профилактика обострений и осложнений атопического дерматита заключается в соблюдении ребёнком специального режима, диеты, выполнении назначений врача. Большую роль в профилактике АтД может сыграть обучение пациента и членов его семьи в аллергошколах.
Источник: http://www.medkirov.ru/site/LSP6434AC