Сегодня хочу немного рассказать о таком проявлении аллергии как атопический дерматит. Пациенты с атопическим дерматитом это всегда сложно, по многим причинам:
- Дети имеют право на высокую реактивность кожи, даже если не являются аллергиками
- Не всегда воздействие аллергенов это ведущая причина обострения
- И купирование остроты процесса и профилактика обострений на 90% зависят от пациента, а не от врача и это самая большая сложность.
Почему вообще возникает атопический дерматит?
Ну если вкратце у атопиков «нежная» кожа склонная к сухости, потому что плохо удерживает влагу, быстро теряет липидный слой, и вот на этом моменте начинаются проблемы:
Почему так важен липидный слой?
Он «удерживает» влагу, является физическим барьером, влияет на выработку факторов местного иммунитета, участвует в обновлении рогового слоя кожи, а так же обладает бактериостатическим действием. Полезная штука! Вот только у аллергиков он в дефиците.
Сразу весь он не исчезнет (и на том спасибо) и вот в тех местах, где его активно не хватает возникают следующие проблемы: сухость -> шелушение -> зуд -> раздражение -> воспаление -> присоединение вторичной инфекции.
Есть наиболее уязвимые места:
Провоцирующие факторы:
- Постоянный контакт с аллергеном/раздажителем
- Хронические заболевания гастрит/дуаденит/сахарный диабет/патология щитовидной железы
- Сильный стресс
- Нарушение пищеварения
- Паразитозы
- Употребление большого количества продуктов-гистаминолибераторов и/или нарушение диеты при средне-тяжелом и тяжелом течение АтД
- Вторичные иммунодефицитные состояния (с преимущественным дефицитом местного иммунитета)
О чем надо знать? как ухаживать за такой кожей?
Пациент с атопическим дерматитом — тяжелый пациент, в первую очередь потому что для профилактики обострений требуется ведение определенного образа жизни, и здесь нет «волшебной» таблетки, которую зажал доктор.
Во-вторых, комплексное обследование: гастроэнтеролог, эндокринолог, дерматолог — это тот минимум специалистов, которых надо пройти, при условии отсутствия других хронических заболеваний.
И, наконец, эффекта от терапии приходится ждать неделями, да, острота купирована СГКС, но после завершения курса симптомы начинают возвращаться.
- Пациента можно понять, была плохо, после капельниц/мазей стало хорошо, отменили и снова становится не очень, но жадный доктор капельниц больше не дает, и мазями волшебными пользоваться на постоянной основе не разрешает, зато запрещает есть все вкусное, из похода в ванну требует сделать ритуал, да еще, иногда, заставляет сменить гардероб и выкинуть любимое одеяло!
- Ну если с гипоаллергенной и/или элиминационной (при пищевой аллергии), и гипоаллеренным бытом все более менее понятно, то с уходом за кожей все сложнее.
Лучшие друзья атопика эмоленты:
Эмоленты – жиры и жироподобные вещества, увлажняющие и смягчающие кожу за счет способности закрепляться в роговом слое кожи. Они проникают неглубоко, поэтому не оказывают непосредственного влияния на живые клетки глубоких слоев дермы.
Это средства разработанны для очень сухой и раздраженной кожи, они призваны компенсировать недостаток липидного слоя. Серии подобных средств есть в любой аптечной марке.
Основная профилактика обострений при АтД (помимо ограничения контакта с аллергеном) это щадящий режим гигиены и использование эмолентов.
- никаких агрессивных моющих средств, только специальные средства для атопиков, либо для новорожденных
- никаких скрабов, мочалок и химических пиллингов
- после каждой водной процедуры необходимо наносить эмоленты, согласно последним европейским рекомендация за месяц у взрослого человека должно уходить около 800-900 мл средства, на мой взгляд это многовато, большинство пациентов в течение месяца сами приходят к своей «норме»
Эффект от правильного ухода за кожей виден примерно через месяц, для пациентов с легкими формами АтД этого, зачастую, достаточно, что бы контролировать заболевание.
АСИТ при атопическом дерматите.
Однозначного мнения нет, кто-то считает это показанием для АСИТ, кто-то нет. Я считаю, здесь должен быть индивидуальный подход, в моей практике пациенты проходящие АСИТ при атопическом дерматите, это сочетание достаточно большого количества факторов, но они есть, и я вижу эффект, хотя и значительно меньше выраженный, чем при респираторных заболеваниях.
Источник: https://pikabu.ru/story/atopicheskiy_dermatit_5455869
Классификация атопического дерматита
Одной из характерных особенностей атопического дерматита являются разнообразные клинические формы.
Несмотря на существование до настоящего времени некоторых терминологических разногласий, обсуждение которых представлено в ряде отечественных монографий и на страницах научных журналов, исследователи единодушны в том, что атопический дерматит начинается в раннем детском возрасте, имеет стадийность течения с возрастными особенностями клинических проявлений (26). Официальной общепризнанной классификации не существует.
Согласно представленной рабочей классификации выделяется четыре стадии течения атопического дерматита.
Начальная стадия развивается, как правило, у детей с экссудативно-катаральным типом конституции, характеризуется наследственными, врожденными или приобретенными особенностями функций организма ребенка, определяющих его предрасположенность к развитию аллергических реакций. Характерные симптомы начальной стадии: гиперемия и отечность кожи щек, сопровождающиеся легким шелушением. Особенностью этой стадии является ее обратимость при своевременно начатом лечении. Мнение о том, что изменения на коже пройдут самостоятельно, без лечения, в корне ошибочно.
Несвоевременное и неадекватное лечение кожных высыпаний приводит к переходу болезни в стадию выраженных изменений на коже или период обострения. Дебют заболевания, как правило, приходится на первый год жизни, но может начаться в любом возрасте. Период обострения практически всегда проходит две фазы: острую и хроническую.
В период ремиссии, на третьей стадии заболевания, отмечается исчезновение (полная ремиссия) или значительное уменьшение симптомов атопического дерматита (неполная ремиссия). Этот период может длится от нескольких недель до 5-7 лет и больше. В тяжелых случаях болезнь может протекать без ремиссии и рецидивировать всю жизнь.
Клиническое выздоровление– четвертая стадия заболевания, при которой отсутствуют клинические симптомы болезни в течение 3-7 лет. Определение стадии, периода и фазы развития атопического дерматита является ключевым моментом для решения основных вопросов лечебной тактики.
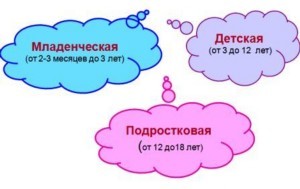
Клинические формы
| Кожа у детей в младенческой форме красная и отечная, покрыта крошечными пузырьками (везикулами). Пузырьки “лопаются” и из них выделяется кровянистая жидкость, которая, подсыхая, превращается в желтовато-коричневые корочки. Для этой формы характерен зуд различной интенсивности, усиливающийся по ночам, при этом образуются следы от расчесов, трещины. Младенческая форма атопического дерматита чаще поражает область лица за исключением носогубного треугольника. Кожные высыпания могут наблюдаться на руках и ногах (чаще в локтевых и подколенных сгибах), ягодицах. Для этой формы характерен так называемый пеленочный дерматит. В детской форме характерными признаками являются краснота и отек, узелки, корки, нарушается целостность кожных покровов, кожа утолщается и усиливается ее рисунок. |
Наблюдаются папулы, бляшки, эрозии. Трещины особенно болезненны на ладонях, пальцах и подошвах. Зуд различной интенсивности, приводящий к порочному кругу: зуд – расчесы – сыпь – зуд.
Подростковая форма характеризуется наличием красных бляшек с расплывчатыми границами, выраженной сухостью кожи, множеством трещин, сопровождающихся зудом. Излюбленная локализация – сгибательные поверхности рук и ног, запястья, тыльная поверхность стоп и кистей.
Распространенность кожного процесса
- ограниченный атопический дерматит – очаги ограничиваются локтевыми или подколенными сгибами или областью тыла кистей, лучезапястных суставов, передней поверхности шеи. Вне очагов поражения кожа визуально не изменена. Зуд умеренный.
- распространенный атопический дерматит (более 5% площади кожи) – кожные высыпания не ограничиваются перечисленными выше местами, а распространяются на прилегающие участки конечностей, груди и спину. Вне очагов поражения кожа имеет землистый оттенок. Зуд интенсивный.
- диффузный атопический дерматит – наиболее тяжелая форма заболевания. При нем поражена вся поверхность кожи (за исключением ладоней и носогубного треугольника). Зуд выраженной интенсивности.
По степени тяжести, учитывая интенсивность кожных высыпаний, распространенность процесса, размеры лимфатических узлов, частоту обострений в год и продолжительность ремиссии, бывает:
| Легкое течение атопического дерматита характеризуется легкой гиперемией, экссудацией и шелушением, единичными папуло-везикулезными элементами, слабым зудом. Частота обострений 1-2 раза в год, продолжительность ремиссии 6-8 месяцев. | |
| При атопическом дерматите средней тяжести появляются множественные очаги поражения на коже с достаточно выраженной экссудацией. Зуд умеренный или сильный. Частота обострений 3-4 раза в год, длительность ремиссии – 2-3 месяца. | |
| Для тяжелого атопического дерматита свойственны множественные и обширные очаги поражений с глубокими трещинами, эрозиями. Зуд сильный, “пульсирующий” или постоянный. Частота обострений 5 и более раз в год. Ремиссия непродолжительная от 1 до 15 месяцев и, как правило, неполная. |
В зависимости от клинических проявлений атопический дерматит бывает обусловленным:
- пищевой аллергией, возникающие после употребления продуктов, чувствительность к которым повышена;
- клещевой сенсибилизацией, вызванной клещами домашней пыли;
- грибковой;
- пыльцевой;
- эпидермальной (при контакте с домашними животными) сенсибилизацией.
Следует учитывать, что в чистом виде все варианты сенсибилизации (повышенная чувствительность организма) встречаются очень редко. Обычно речь идет о преобладающей роли того или иного вида аллергена.
Таким образом, хотя до сих пор не существует официальной общепризнанной классификации атопического дерматита, все же имеющаяся в настоящее время рабочая классификация помогает определить стадии, форму течения заболевания и в зависимости от степени тяжести и распространенности кожного прогресса назначить адекватное лечение и принять соответствующий меры профилактики.
Источник: http://atopik.edusite.ru/p13aa1.html
Советы мамам: как распознать и вылечить дерматит у ребенка
Как быть, если диагноз «атопический дерматит» вашему ребенку уже поставлен?
Многих может это удивить, но всем известный диатез – даже не заболевание. Этим словом, которое с греческого языка переводится как «склонность к чему-либо», обозначают лишь принадлежность человека к определенному генотипу, который предрасположен к некоторым болезням или аллергическим реакциям.
Диатез, встречающийся у 80-90% детей, не должен обязательно рассматриваться как начало атопического дерматита, частота которого среди детей не превышает 10%. Но проявлять настороженность следует обязательно, особенно в случаях отягощенной аллергической наследственности.
Правила питания
| Можно
Диета в основном состоит из фруктов. Это зеленые и желтые яблоки, груши, белая смородина. Отлично подходят и многие овощи: кабачки, тыква, огурцы, укроп, петрушка. Очень полезны сухофрукты. Из молочных продуктов можно употреблять простоквашу, творог, йогурты без добавок (приготовленные в домашних условиях). Можно есть баранину, отварную говядину и конину. Разрешены рисовая, гречневая и овсяная каши. Супы лучше готовить овощные, а в качестве заправки использовать оливковое масло. Нельзя Продукты, которые нельзя употреблять кормящей маме и ребенку: коровье молоко, цитрусовые, орехи, шоколад, речную рыбу, икру и соленья. Высокая активность аллергизации у яиц и меда. Также лучше исключить клубнику, землянику, хурму, виноград, сливы, смородину и ананасы. Вызывать высыпания могут изделия из пшеницы и ржи, а также свекла, морковь, а иногда даже картофель. Но и это еще не все! Недопустимо употребление наваристых бульонов, телятины, утиного мяса, колбас, сосисок и консервов, а также соусов, копченостей, газированных и алкогольных напитков. |
Природа этого заболевания долгое время оставалась непонятной, поэтому в названии и присутствует слово «атопический» (в переводе с греческого «атопос» – «странный, чудной»). Но медицина не стоит на месте, и в 1882 году французский дерматолог Е. Бенье впервые назвал причины подобной аллергической реакции.
Оказалось, что слизистые оболочки органов дыхания и пищеварительного тракта у людей, подверженных атопическому дерматиту, легко пропускают чужеродные белки в организм.
Иммунный аппарат в ответ реагирует избыточным образованием особых видов антител, относящихся к классу иммуноглобулинов Е. Контакт аллергена с этими антителами приводит к выделению гистамина – вещества, вызывающего расширение сосудов, отек тканей, зуд и т.д. Таким образом, контакт антител и аллергена становится участником повреждения кожи.
Дети – слабое звено
Атопический дерматит развивается при сочетанном действии факторов риска: наследственной предрасположенности, пищевой аллергии, экзогенных и эндогенных раздражителей, которые при определенных условиях «запускают» патологический процесс.
У детей первого года жизни снижена защитная функция кишечника, поэтому атопический дерматит развивается в основном у малышей. В этом возрасте вырабатывается еще недостаточное количество пищеварительных ферментов, защитных антител и повышена проницаемость кишечной стенки.
Совокупность этих возрастных особенностей желудочно-кишечного тракта малышей приводит к тому, что недорасщепленные пищевые компоненты, в первую очередь белки, легко всасываются в кровяное русло. Эти крупные обломки молекул обладают выраженными антигенными свойствами, т. е. запускают цепь аллергических реакций.
У большинства детей первые признаки болезни возникают при смене питания. Например, при раннем переводе ребенка на искусственное вскармливание, нарушении режима питания, с введением в рацион аллергенных пищевых продуктов. Чаще всего виновниками аллергии становятся коровье молоко, яйца, куриное мясо, рыба, малина, клубника, цитрусовые, шоколад, томаты, морковь, свекла, злаки.
У значительной части детей даже истинная аллергия к пищевым аллергенам может со временем исчезать. У некоторых детей атопия продолжает прогрессировать, сопровождаясь расширением спектра чувствительности к аллергенам. У старших детей и у взрослых ведущей причиной атопического дерматита может стать домашняя пыль, шерсть домашних животных, пыльца растений, бактерии, плесень.
Чем грозит атопический дерматит?
Процесс развития атопического дерматита называется «атопическим маршем»: если первые симптомы возникают в раннем возрасте и проявляют себя неактивно, то родители ребенка могут просто не обратить на это должного внимания. Болезнь будет медленно прогрессировать, и годам к 2-3 у ребенка разовьется респираторная аллергия, сопровождающаяся аллергическим насморком.
К сожалению, в таких пациентах сложно распознать аллергиков, поэтому им часто ставится диагноз из разряда простудных заболеваний.
В подобном случае пациент не получает соответствующего аллергического лечения, что может привести к развитию аллергии не только верхних дыхательных путей, но и бронхов. К 6-7 годам у малыша уже может развиться самая настоящая бронхиальная астма.
У детей атопический дерматит сочетается с бронхиальной астмой в 34% случаев, а с аллергическим ринитом – в 33%.
Наличие в семье родственников с аллергическим дерматитом или другой формой атопии прогнозирует тяжелое течение этого заболевания: даже через 20-30 лет болезни у половины больных могут сохраняться проявления атопического дерматита. У большинства больных проявления атопического дерматита стихают к 30 годам жизни, а к 50 исчезают совсем.
Советы мамам
| Помещение должно быть проветриваемым. Не должно быть слишком натоплено – сухой и жаркий воздух вызывает повышенное потоотделение, а соль, содержащаяся в поте, оказывает негативное влияние на пораженные участки кожи, вызывая жжение и зуд.
Вода должна быть фильтрованной. Водопроводная хлорированная вода не годится для купания аллергика, поэтому необходимо найти альтернативный способ. Можно купить специальный фильтр или использовать бутилированную воду. Вода в ванне должна быть теплой, а не горячей. Средства для ванны должны быть pH нейтральны. Естественно, запрещено пользоваться мочалками или скрабами. После ванны кожу не вытирают, а аккуратно промокают полотенцем. Следует использовать одежду из хлопка. Избегать шерсти и грубых тканей. Стирать белье и одежду следует гипоаллергенными стиральными порошками. Пушистые напольные ковры не рекомендуются. Вообще, по возможности необходимо удалить все вещи, которые собирают много пыли. И ни в коем случае не используйте перьевые или пуховые постельные принадлежности – только синтетика. Такие нехитрые меры помогут сделать жизнь человека, страдающего атопическим дерматитом, легкой и радостной. Подобные же меры применяются при профилактике болезни в более старшем возрасте. |
С учетом того, что аллергия, начинаясь с атопического дерматита, с возрастом прогрессирует и утяжеляется, очень важным является ее своевременная диагностика и лечение.
Традиционное лечение
Атопический дерматит – хроническое заболевание, требующее длительного и комплексного лечения. Прежде всего это элиминационные мероприятия (диета, ограничение контакта с пылью, пыльцой, грибами, животными, химическими агентами и пр.).
В обязательном порядке выявляют и лечат заболевания желудочно-кишечного тракта, своевременно лечат очаги хронической инфекции, паразитоносительство, проводят коррекцию психологических нарушений в семье.
Обязательно соблюдение пищевой диеты, ведение пищевого дневника. Если используется грудное вскармливание, то маме рекомендуется исключить из рациона пищевые аллергены.
Если используется искусственное вскармливание, то необходимо подобрать ребенку гипоаллергенные смеси (как правило, используются смеси на основе гидролизатов белка), в дальнейшем правильно вводить прикорм, выбирать продукты с низким аллергизирующим потенциалом (зеленые сорта яблок, белую смородину, белую и желтую черешню, гречневую, кукурузную, перловую крупу, цветную, белокочанную, брюссельскую капусту, кабачки, патиссоны, постную свинину, мясо кролика, индейки, конину). Исключают продукты, повышающие уровень гистамина в крови, – копчености, маринады, орехи, мед, шоколад, дрожжи, ферментированные сыры, майонез, уксус, землянику, а также продукты, содержащие химические вещества: консерванты, стабилизаторы, красители и др. Обязательно используется аллергодиагностика – кожные и лабораторные тесты, позволяющие исключить «виновные» аллергены.
При обострении аллергического дерматита по назначению врача применяют современные антигистаминные препараты, которые быстро снимают зуд и другие воспалительные реакции кожи, не вызывая при этом привыкания, сонливости, заторможенности.
Часто используются энтеросорбенты. Базисная наружная терапия включает применение увлажняющих кремов, при тяжелом течении – мазей и кремов, содержащих стероиды.
Одним из прогрессивных методов лечения является аллергенспецифическая иммунотерапия.
Народные средства
Ни в коем случае и ни при каких условиях не пренебрегайте визитом к врачу в случае, если обнаружили на коже у своего ребенка сыпь и покраснения. В данном случае народная медицина не в состоянии дать четко направленный диагноз, так как аллергическая реакция у каждого отдельного генотипа может проявляться с разной интенсивностью, иметь различные причины.
Использование «народных рецептов», травяных настоев и растительных компрессов может привести к усугублению аллергических симптомов, так как существует так называемая «перекрестная аллергия».
Например, при непереносимости полыни, подсолнечника, амброзии может быть аллергическая реакция на ромашку, календулу, череду, мать-и-мачеху, оман.
Если вам и вашему малышу показаны растительные ванночки или компрессы, их назначит врач – и вы будете лечиться без риска для здоровья.
Как проявляется атопический дерматит
- Первый возрастной период: признаки возникают на первом году жизни ребенка.
- Очаги яркой эритемы и мокнутия возникают на щеках, в дальнейшем процесс распространяется на лоб, заушные области, волосистую часть головы, наружную поверхность голеней.
- Процесс завершается образованием корок, называемых в народе «молочный струп».
- Второй возрастной период проявляется в возрасте от 2 лет до полового созревания.
- Высыпания локализуются в локтевых и подколенных складках, на задней поверхности шеи, характеризуются сильным зудом.
Болезнь носит характер хронического воспаления.
Для третьего возрастного периода (дети старшего возраста и взрослые) характерно преобладание корочек, папул, инфильтрации кожи. Высыпания проявляются на коже лица, шеи, верхней части туловища, на руках.
Источник: https://aif.ru/health/children/sovety_mamam_kak_raspoznat_i_vylechit_dermatit_u_rebenka
Аллергические дерматиты у детей: причины и лечение
Часто при возникновении дерматитов у детей родители предпочитают быстрее избавиться от проявлений на коже при помощи каких-то аптечных мазей. При этом мало кто задумывается о причинах таких проявлений. Без четкого понимания причины дерматита не стоит начинать лечение.
Дерматит – это острое воспалительное поражение кожи. Правильнее было бы назвать дерматиты аллергическими заболеваниями кожи, или аллергодерматозами.
Они включают в себя такие группы заболеваний, как аллергические дерматиты, токсикодермии, атопические дерматиты, крапивницы, экземы.
Все эти заболевания представляют собой аллергические реакции, которые наиболее часто встречаются у детей и проявляются на коже.
Причины дерматита
Основные причины возникновения дерматитов можно поделить на две большие группы: внутренние и внешние – в зависимости от того, попадает аллерген внутрь или контактирует с кожей извне. Внешние причины, в свою очередь, можно поделить на группы:
- химические агенты – красители, порошки, кислоты, щелочи, стабилизаторы, ароматизаторы, добавки в косметических средствах;
- физические – холод, тепло;
- биологические – вирусы, бактерии, грибы.
Внутренние аллергены, вызывающие дерматиты, – это те, которые мы вдыхаем во время цветения растений, цветов, деревьев, от химически активных веществ (например, ароматизаторы), также то, что мы едим, пьем, в том числе медикаменты. Состояние организма в целом, например, интоксикация во время болезни, может обострять хронически рецидивирующие аллергические дерматозы, такие как атопический дерматит, экзема.
Причина возникновения дерматита может быть простой, когда болезнь обостряется или проявляется под воздействием одного аллергена. Например, аллергический контактный дерматит или токсикодермия. А может быть многофакторной, когда различные раздражители вызывают одну и ту же реакцию на коже. К таким заболеваниям относят атопический дерматит и экзему.
Особенности проявления дерматита
Дерматит может проходить в острой, подострой и хронической фазе. Острое воспаление чаще всего проявляется на коже яркими симптомами: отек тканей, резкое покраснение, зуд, иногда болезненность, могут формироваться пузыри с жидкостью, которые могут лопаться, и на их месте появляются мокнущие раны.
Подострый дерматит проявляется острыми симптомами, но менее выраженными, вместо ран появляются шелушение, корочки. Хронические рецидивирующие дерматозы часто оставляют следы на коже, которые выделяются даже вне обострения сухостью, шелушением, жесткостью, утолщением кожи.
Проявления дерматита, кроме стадии, зависят также от вида аллергена и его количества, а также от общего состояния организма. Ослабленный организм проявляет более яркую реакцию. К примеру, летом, когда кожа более увлажненная, эластичная, она меньше реагирует на раздражители.
Зимой кожа более чувствительна к аллергенам.
Склонность к дерматитам
Аллергические реакции, как правило, обусловлены наследственным фактором. Если у родственников есть склонность к аллергическим реакциям, ребенок наследует эту предрасположенность.
Реализуется ли эта предрасположенность, во многом зависит от того, как проходила беременность, каким было питание мамы во время беременности и кормления грудью.
То, как реагирует организм ребенка на какой-либо раздражитель, зависит от того, какое «слабое место» первым вступит в реакцию. У детей чаще всего первой реагирует кожа.
Лечение дерматитов
При дерматите причиной заболевания является аллерген. Если мы имеем дело с простым дерматитом или аллергическим контактным, выявить аллерген достаточно легко.
В этом случае лечением будет устранение причины (контакта с аллергеном) и ликвидация последствий воздействия аллергена: зуда, отека, покраснения и шелушения кожи.
В этом случае назначается симптоматическое лечение: лечебные кремы или мази, которые ликвидируют острую воспалительную реакцию.
При таких аллергодерматозах, как атопический дерматит, экзема, где причина заболевания не одна, а их несколько, необходимо подключать к лечению смежных специалистов, чаще всего гастроэнтеролога и аллерголога.
В этом случае специалисты назначают дополнительные обследования, которые позволяют выделить наиболее важные причины возникновения или обострения заболевания. После выявления этих причин врач дает рекомендации по их устранению. Одновременно с этим назначается противовоспалительная терапия в виде топических кортикостероидов согласного возрасту.
Часто сопутствующим лечением назначается уход за кожей: увлажнение, устранение шелушения. Как сопутствующее лечение часто назначаются гипоаллергенные диеты.
Чем опасно самостоятельное лечение?
Часто родители, не обращаясь к врачу для правильной постановки диагноза и назначения лечения, приобретают мази в аптеке, как правило, это топические кортикостероиды.
Но важно понимать, что топические кортикостероиды – это не просто увлажняющие кремы, это серьезные препараты, разные по силе, по своему составу и возрасту применения. Они также отличаются от места применения.
Например, одни препараты можно наносить на лицо, другие ни в коем случае нельзя. Очень незначительное количество топических кортикостероидов предназначено для нанесения возле глаз и около рта.
Существуют строгие противопоказания к нанесению топических кортикостероидов, которые знает врач. При грибковых, вирусных, бактериальных инфекциях, которые проявляются на коже, топические кортикостероиды противопоказаны и ведут к осложнениям.
Если вы обнаружили на коже ребенка какое-либо высыпание, покраснение, шелушение, следует обратиться к дерматологу для точного выяснения диагноза. Если потребуется, дерматолог направит к смежному специалисту – аллергологу или гастроэнтерологу.
Источник: https://tsn.ua/ru/lady/dom_i_deti/deti/allergicheskie-dermatity-u-detey-prichiny-i-lechenie-418950.html