Кожная сыпь является симптомом многих инфекционных заболеваний и при каждом из них она имеет свои особенности, помогающие установить правильный диагноз уже при визуальном осмотре пациента. Основные знания о особенностях высыпаний помогут выявить заболевание и вовремя изолировать больного для предотвращения распространения инфекции.
Виды инфекционной сыпи
В зависимости от места расположения элементов сыпи можно выделить два ее вида:
- Экзантема – характеризуется преимущественным расположением очагов поражения на кожных покровах.
- Энантема – практически все элементы располагаются на слизистых оболочках ротовой полости, дыхательных путей или половых органов.
Помимо этого сыпь подразделяется на несколько видов в зависимости от ее структурных элементов:
- Мелко и крупнопятнистая розеолезная – основной элемент розеола, розоватое округлое пятно размером от 1 до 10 мм. Если размер розеол не превышает 5 мм это мелкопятнистая сыпь, от 5 до 10 мм – крупнопятнистая. Помимо розеолы в образовании пятнистой сыпи может участвовать такой элемент как пятно – его размеры превышают 10 мм.
- Геморрагическая – образована геморрагиями (кровоизлияниями под кожу) или петехиями (точечными кровоизлияниями).
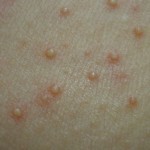
- Папулезная – основной элемент слегка возвышающийся над коже узелок (папула) розового или красноватого цвета, размером от 1 до 20 мм.
- Везикулезная – везикула представляет собой полое полукруглое образование размером до 5 мм, наполненное серозным или серозно-геморрагическим экссудатом. При вскрытии образует язву, а затем покрывается коркой.
- Пустулезная – пустулой называется полый элемент, заполненный гнойным содержимым. Послы вскрытия пустулы образуется обычно корка или небольшой рубец.
Особенности высыпаний, вызванных инфекционными заболеваниями
Высыпания могут появляться на кожных покровах или слизистых оболочках и обладают общими особенностями:
- этапностью;
- локализацией, соответствующей заболеванию, вызвавшему развитие такое клиническое проявление;
- определенной интенсивностью;
- хронологической последовательностью развития, которая соответствует количеству дней, прошедших с начала заболевания.
Отличия инфекционной сыпи от аллергической
Основными отличиями инфекционных высыпаний от аллергических могут стать:
- повышенная температура тела;
- наличие симптоматики общей интоксикации организма (слабость, быстрая утомляемость, головные и мышечные боли, позывы на рвоту, тошнота, расстройства стула);
- увеличение лимфатических узлов;
- отслаивание кожи на ладонях или стопах;
- при аллергической реакции не появляется везикулезная или пустулезная сыпь (появление пузырьков, наполненных гнойным содержимым может свидетельствовать о присоединении вторичной инфекции, такой симптом появляется по прошествии длительного времени после возникновения аллергического дерматоза);
- симптомы заболевания часто встречаются у членов семьи или близкого окружения пациента;
- высыпания при инфекционном процессе обладают определенными особенностями, соответствующими заболеванию.
Отличия кожной сыпи при различных заболеваниях инфекционной природы
Кожные болезни имеют различные причины. Причиной возникновения кожных высыпаний могут стать следующие заболевания:
Скарлатина
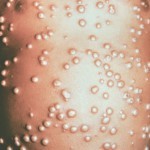
Первые высыпания при скарлатине появляются на первые (редко вторые) сутки, визуально они выглядят как сплошное покраснение, но если приглядеться можно заметить мелкие точечные розеолы красного цвета (при тяжелом течении заболевания розеолезная сыпь приобретает синий оттенок). Яркая на первый день сыпь бледнеет уже к концу вторых суток, а впоследствии становится коричневатой.
Этапность и хронологическая последовательность:
- Первым сыпью покрывается лицо (в основном поверхность щек), не страдает только носогубной треугольник, резко выделяясь белым пятном на фоне красной кожи лица.
- Затем происходит распространение элементов на живот, шею, верх груди и спины.
- В последнюю очередь высыпания появляются на внутренней поверхности бедра и предплечья, а также кожу в естественных кожных складках, к которым относятся: подмышечные и подколенные впадины, сгибы локтей, пах.
- После снижения температуры тела верхний слой кожи на пальцах ног и рук начинает шелушится и отслаиваться.
Сыпь при скарлатине
Заболевание сопровождается высокой температурой, болью в горле и, появляющимся в первый день, налетом на языке. На второй день язык становится резко гиперемированным (красным), при этом на его поверхности выделяются увеличенные сосочки, этот симптом носит название малинового языка.
Корь
В большинстве случаев высыпания на коже при кори появляется на третьи-четвертые сутки, крайне редко она может стартовать на вторые или на пятые сутки. Новые элементы к уже существующим добавляются на протяжении 3-4 дней. Сыпь носит папулезный характер, ее элементы располагаются на неизмененных кожных покровах.
Отличительной особенностью заболевания является появление пятен на слизистой оболочке ротовой полости. На второй день болезни на слизистой щек в области премоляров (4-5 зубов) появляются белые пятна окруженные резко гиперемированными кольцами, они носят название пятен Филатова-Вельского-Коплика.
Этапность и хронологическая последовательность:
- На 3-4 сутки сыпь появляется за ушами и в области переносицы, буквально в течение нескольких часов она распространяется на все лицо.
- На следующий день высыпания распространяются на верх спины и груди, а также захватывают верхние конечности.
- Последними страдают нижние конечности, стопы и кисти рук.
- На следующий день после последнего этапа распространения высыпаний их элементы начинают приобретать бурый оттенок с такой же цикличностью как и появлялись.
Сыпь при кори
Заболевание характеризуется высокой температурой тела, кашлем, насморком и воспалительными процессами, развивающимися в слизистой оболочке глаз.
Инфекционный мононуклеоз
Инфекционный мононуклеоз встречается преимущественно в детском и подростковом возрасте. Заболевание характеризуется генерализованной лимфоаденопатией, увеличением селезенки и печени, тонзиллитом, одутловатостью лица.
Высыпания при инфекционном мононуклеозе
Высыпания характеризуются отсутствием этапности и тем, что появляются они не во всех случаях (примерно в 75-80%). Пятнистая сыпь развивается на 5-7 день болезни, пятна имеют размет от 5 мм до 1.5 см и тенденцию к слиянию. Больше всего элементов локализуется на коже лица, в ходе болезни они распространяется на конечности и туловище.
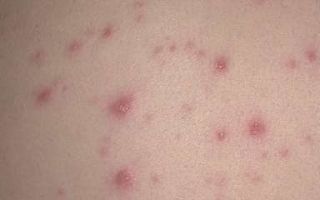
Краснуха
Сыпь мелкопятнистая, элементы одинаковой величины, бледно-розового оттенка, расположены на фоне неизмененных кожных покровов и не склонны к слиянию. Локализуется чаще на боковых поверхностях тела, коже ягодиц и разгибательных поверхностей конечностей. Новые элементы высыпаний при краснухе появляются только в течение 1-1.5 суток.
Сыпь при краснухе
Этапность и хронологическая последовательность:
- Возникает на кожных покровах лица в первый день болезни.
- На вторые-третьи сутки быстро распространяется на поверхность шеи, туловища и конечностей.
Чаще заболевание протекает в легкой форме у детей и подростков и в тяжелой у взрослых. В большинстве случаев краснуха сопровождается субфебрильной температурой, болями в суставах и симптомами общей интоксикации (слабостью, утомляемостью, расстройствами сна).
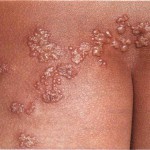
Ветряная оспа (ветрянка)
Высоко контагиозное заболевание, которым чаще всего болеют дети дошкольного и младшего школьного возраста. Признаками его развития являются симптоматика общей интоксикации и везикулезная сыпь на кожных покровах и слизистых.
Сыпь при ветрянке
Этапность и хронологическая последовательность:
- В первую очередь везикулы появляются на волосистой части головы и в области половых органов.
- Затем они распространяются на другие части тела при этом подошвы и ладони не страдают.
Особенностью заболевания является ложный полиморфизм – из-за постоянно появляющихся новых элементов на коже или слизистых можно увидеть различные стадии развития сыпи (свежие и вскрывшиеся везикулы, корочки и небольшие рубцы).
Герпес
Герпетические поражения вызываются двумя типами вируса, каждый из которых проявляется появлением сыпи с определенной локализацией. При первом типе в основном поражается кожа и слизистые лица, а при втором – половых органов; однако в некоторых случаях (в зависимости от особенностей заражения) вирусы обоих типов могут проявляться в любой локализации.
Этапность и хронологическая последовательность:
- Заболевание отличается тем, что перед появлением образований сыпи пациент чувствует зуд и жжение (а в некоторых случаях и боль) в определенных участках кожных покровов или слизистых.
- На второй-третий день после появления предварительных симптомов развиваются пузырьки, наполненные прозрачным содержимым и расположенные на гиперемированной и отечной поверхности.
- По прошествии 2-4 дней пузырьки вскрываются с образованием язвенной поверхности.
- Еще через день они покрываются коркой, которую нельзя снимать до полного заживления.
Заболевание может сопровождаться симптоматикой общей интоксикации, выраженность которой зависит от тяжести течения болезни.
Чесотка
Причиной развития этого заболевания являются микроскопические клещи, паразитирующие в толще кожных покровов. Эти паразиты образуют тончайшие ходы имеющие вид парных отверстий на коже.
Локализируются преимущественно между пальцами рук и ног, на коже запястьев, живота и наружных половых органов.
Появление кожных проявлений чесотки сопровождается сильным, практически нестерпимым зудом, при расчесывании элементов происходит распространение возбудителя на другие участки кожных покровов.
Особенностью проявления чесотки у детей до года является локализация чесоточных ходов в области ладоней и стоп, а также наличие везикулезной или пятнистой сыпи на затылке, сгибательных поверхностях, сосках и пупке.
Сводная таблица основных отличий инфекционной сыпи в зависимости от заболевания
В таблице приведены основные отличия высыпаний при различных заболеваниях.
| Название заболевания | Внешний вид высыпаний | Сроки появления сыпи | Преимущественная локализация |
| Краснуха | Мелкопятнистая бледно-розовая сыпь на фоне неизмененной кожи | Первый день болезни | Вначале на лице, затем на шее туловище и конечностях |
| Ветрянка (ветряная оспа) | Везикулезная сыпь, элементы которой находятся на различных этапах развития | 2-3 сутки | Вначале кожа головы и наружных половых органов, затем по всему телу |
| Корь | Папулезная сыпь на неизмененных кожных покровах | 3-4 сутки | Появляется на лице, затем на туловище и в последнюю очередь на конечностях, исчезает в такой же последовательности |
| Скарлатина | Ярко-красная розеолезная сыпь | 1-2 сутки | В первую очередь сыпь появляется на лице (белым остается только носогубной треугольник), затем на шее и туловище, а затем на сгибательных поверхностях и в естественных складках кожи |
| Инфекционный мононуклеоз | Пятнистая сыпь с элементами размером от 5 мм до 1.5 см, склонными к слиянию | 5-7 день (не во всех случаях) | Не имеет преимущественной локализации |
| Герпес | Небольшие пузырьки с прозрачным содержимым и склонностью к слиянию. По прошествии 1-3 дней вскрываются с образованием язв. | 2-3 сутки | В зависимости от типа вируса |
| Чесотка | Парные отверстия на коже | В конце инкубационного периода который может длиться от 1 суток до 2 недель | Между пальцами, на запястьях, коже наружных половых органов |
Появляющаяся при других инфекционных заболеваниях сыпь также обладает своими особенностями. Однако описанные выше инфекции встречаются чаще всего и довольно опасны у взрослых людей.
Начинаются они с симптомов общей интоксикации, высыпания появляются не сразу и в некоторых ситуациях просто игнорируются больным человеком пока болезнь не приобретает тяжелого характера.
Своевременная диагностика сыпи помогает вовремя начать правильное лечение болезни и изолировать больного от окружающих.
Сыпь и другие симптомы при инфекционных заболеваниях: видео
Источник: https://RusMeds.com/otlichiya-kozhnoy-syipi-pri-infektsionnyih-zabolevaniyah
Папулезная сыпь у взрослых и детей: виды, симптомы и лечение
Кожа — это самый большой орган человека, который остро реагирует на внутренние изменения организма. Кожные высыпания медики называют сыпью или экзантемой. Она имеет множество морфологических типов, но папулезная сыпь наиболее часто встречаемая в медицинской практике.
Высыпания описываются как бугристые четко обрисованные новообразования – папулы или узелки, которые хорошо ощущаются под пальцами и, как правило, не вызывают болевых ощущений.
Как правило папулы представляют собой воспаленные бугорки куполообразной, овальной или приплюснутой формы. Размер их может колебаться от 1 мм до нескольких десятков миллиметров, большие уже называются бляшками. В отличие от пузырьков, содержащих инфильтрат, в папулах нет содержимого.
Причины возникновения
Причин папулезных высыпаний множество:
- различные инфекции являются самой частой причиной. Путей заражения ими множество от воздушно-капельного — до укуса насекомого или общения с зараженным человеком;
- венерические болезни — такие как сифилис и ВИЧ, которыми заражаются при незащищенном сексе и при недостаточной санитарной обработке многократно-используемых игл, и даже при переливании крови;
- бактериальные, вирусные и грибковые инфекции;
- болезни неспецифической этимологии;
- аллергические реакции;
- патологии иммунной системы;
- паразитарные инвазии.
Диапазон болезней, при которых различные папулезные высыпания выступают одним из определяющих признаков или последовательным этапом, великое множество.
Разновидности папулезных высыпаний
- Милиарная – самая мелкая, до 2 мм в диаметре, конусообразная, размещается возле волос.
- Лентикулярная – средних размеров (до 5 мм), могут быть плоскими или выпуклыми, также отличаются разнообразием форм.
- Нумулярная – образуется путем слияния плоских высыпаний и может достигать до 20 мм в диаметре, в итоге, приобретая вид монеты.
При папулезном высыпании часто кожа может изменить окраску, но в основном, когда сыпь проходит на коже не остается ни рубцов, ни пигментных пятен.
Исходя из фактора, спровоцировавшего сыпь, а также масштабов и локализации поражения и других симптомов (наличие шелушения и зуда) болезнь разделяют на следующие виды:
- пятнисто-папулезный;
- макуло-папулезный;
- эритематозный.
Для классификации высыпаний учитывают следующие симптомы: размещение, окраска узелков и прилегающей кожи, присутствие свербежа, тип очагов поражения (одиночные или уже слившиеся), причина высыпания.
С течением болезни может меняться не только размер сыпи, но и их характер, поэтому при обращении к врачу необходимо подробно описать: когда и какая сыпь появилась и какими симптомами сопровождалась.
Папулезная крапивница
В основе ее лежит острая реакция на слюну, выделяемую при укусе. Соответственно пик заболевания приходится на весну-лето.
Чаще сыпью поражаются конечности, проявляются твердые ярко-красные папулы размером около 5-10 мм. Крапивница не имеет склонности к слиянию, но при длительном персистирующем течении старые папулы принимают эритрематозный вид, отекают.
По большому счету, болезнь может пройти и сама, без врачебного вмешательства и даже хронические формы полностью проходят к семи годам.
Папулезную крапивницу следует отличать от пигментной, ветряной оспы, чесотки и других похожих заболеваний. Для этого проводится осмотр пациента, кожные тесты и аллергопробы. Гистологию назначают в крайне редких случаях для выявления спонгиотических везикул.
Папулезный сифилид
Зачастую вторичный, а особенно рецидивирующий сифилис характеризуется появлением папулезной сыпи различных размеров, при надавливании на которые у больного возникают болевые ощущения. Они гладкие, темно-красного цвета и плотной консистенции, со временем начинают шелушиться, не чешутся. Без медикаментозного вмешательства высыпания могут существовать неделями.
Папулы появляются беспорядочно не только на кожном покрове, но и на слизистых оболочках. Любимым местом все же являются половые органы, анус, стопы и ладони. Милиарные папулы часто располагаются группами в районе волосяного покрова А у больных рецидивным вторичным сифилисом лентикулярные узелки могут высыпать в форме кольца.
Высыпания папулезного сифилида необходимо отличать от некоторых видов лишая и псориаза, кондилом, узлов геморроя, васкулитов и ложносифилитических папул. Последние не содержат в своей жидкости бледной трепонемы и дают отрицательную реакцию на сифилис.
Папулезное ожерелье
Его еще называют перламутровым кольцом. В этом случае папулы небольшие, все одинакового размера, не увеличиваются и постепенно теряют яркий цвет.
Эта неспецифическая сыпь локализуется возле головки члена, по длине венечной борозды, реже на крайней плоти. Они образуются из соединительной и сосудистой тканей и по сути являются ангиофибромами.
Папулезное ожерелье как вариант нормы проявляется у 10-20% взрослых мужчин. Это скорее косметический дефект – сыпь не заразна и не причиняет неудобств.
Особенности папулезной сыпи при ВИЧ
- длительное повышение температуры тела;
- увеличение лимфоузлов;
- длительный понос и соответствующее снижение веса;
- молочница и язвы в ротовой полости;
- слабость, головокружение;
- повышенная потливость;
- сбой менструального цикла и молочница у женщин.
Выше перечисленные признаки похожи на грипп и могут ввести врача в заблуждение
При совокупности этих симптомов необходимо обратиться к врачу, который проведет соответствующий анализ и назначит при необходимости курс лечения от ВИЧ. Если его не лечить, то он перерастет в СПИД со всеми вытекающими осложнениями.
Симптоматика и диагностика болезни
Экзантема сама по себе является признаком различных заболеваний. Разные виды сыпи отличаются формами, размером, окраской, локализацией и сроком проявления. Самым неприятным симптомом, сопровождающим сыпь, является зуд и шелушение. В некоторых случаях возможно повышение температуры тела. Часто после выздоровления на теле не остается никаких следов.
Выявить причины возникновения сыпи в домашних условиях невозможно. Провести диагностику и назначить адекватное лечение может только врач узкой специализации.
Так как папулезная сыпь может быть признаком серьезного заболевания, то медик обязан провести некоторые обязательные исследования:
- составить общую клиническую картину заболевания:
- провести визуальный осмотр и пальпацию пораженных участков;
- назначить кожные тесты и другие лабораторные исследования.
Лечение
Необходимо иметь ввиду, что высыпания — это лишь внешнее выражение основного недуга. И изначально лечение направляется на устранение первопричины и снятие симптомов.
Оно происходит по следующей схеме:
- в случае аллергического происхождения необходимо устранить источник аллергии и начать принимать противоаллергические препараты (Диазолин, Кларитин, Цитрин и др.);
- если сыпь имеет инфекционную природу, то назначаются антибиотики и противовоспалительные средства;
- обработка мазями и компрессами пораженных участков для снятия зуда;
- специальный режим питания, исключающий консерванты, красители и раздражающую пищу;
- назначаются очищающие капельницы или различные сорбенты: Полисорб или Энтеросгель.
Последний имеет хорошие отзывы:
Энтеросгель дал результат, превосходящий все ожидания. Кожа стала значительно чище, высыпания уменьшились, появилась легкость во всем теле. Очень довольна.
Ольга, 35 лет.
Врачи же рекомендуют аккуратнее быть с приемом сорбентов:
Полисорб может вызывать запоры при длительном употреблении. Также принимать его следует как минимум через час после еды, так как помимо токсинов, он также выводит все питательные вещества.
Врач-дерматолог Ильенко И.Л.
Для снятия зуда можно использовать широко известный Фенистил-гель. В большинстве своем он имеет отличные отзывы:
У дочки оказалась жуткая аллергия на жаропонижающее средство. Просто надо наносить этот прозрачный гель 2-3 раза в день и зуд постепенно уходит. Помогает даже при комариных укусах. Должен быть в каждой домашней аптечке
Екатерина, 26 лет.
Смазывала прыщичек у ребенка раз в день, зуд начал проходить и постепенно подсыхать. И мужу помогло. Единственный недостаток цена.
Лариса, 45 лет.
Для устранения высыпаний можно применять и народные средства. Особенно это актуально для беременных и кормящих женщин, которым недоступны многие медицинские препараты.
Например, для устранения зуда необходимо натереть очаги поражения раствором салициловой кислоты с димедролом и несколькими каплями ментола.
Также для лечения используются такие травы, как:
- корень солодки — принимать 2 раза в день;
- делать настой для ванны с майорана;
- заваривать 1 столовую ложку крапивы двудомной и пить как чай.
Но даже народные способы лечения не стоит применять без предварительной консультации с врачом, так как многие травы тоже могут вызвать аллергическую реакцию.
Какие могут возникнуть осложнения
Основные осложнения может доставить несвоевременное распознавание и лечение основного заболевания.
Профилактика
Главным методом профилактики заболевания является соблюдение личной чистоплотности и правил санитарии при посещении публичных мест, контакте с животными и другими людьми. Необходимо чтобы предметы личной гигиены, обувь и нижнее белье не использовались другими людьми и никогда не брать чужие.
Необходимо содержать в чистоте тело, личные вещи и жилье. Этого достаточно для лучшей профилактики различных высыпаний и повреждений кожи.
Понимание всей опасности болезней, чьим проявлением является папулезная сыпь, и осознание необходимости незамедлительного обращения в медицинское учреждение является залогом правильной постановки диагноза и быстрого выздоровления. Лечение в домашних условиях может привести к очень серьезным последствиям.
Источник: https://allergia.life/zabolevaniya/krapivnica/papuleznaya-syp.html
Папулезная крапивница
На поверхности кожи у человека могут появиться различные высыпания. Они отличаются по внешнему виду и характеру поражения. Если новообразования выступают над поверхностью кожи, выявляется папулезная сыпь.
Появившиеся папулы являются результатом негативного воздействия на организм. Нарушения могут быть спровоцированы внешними и внутренними факторами. Поэтому высыпания имеют как инфекционный, так и неинфекционный характер.
Характеристика сыпи
Папулезная крапивница поражает значительные участки тела. Определить ее наличие можно по выступающим над поверхностью кожи краям. При этом папулы хорошо прощупываются.Выступившая часть имеет овальную форму, напоминая купол. Также папулы бывают плоскими, слегка приподнятыми над поверхностью.
Внутри образований нет никакого содержимого. Пустая полость не наполнена гноем, кровянистой или серозной жидкостью.
Папулы могут значительно отличаться по размеру. Минимальный размер новообразований – 1 мм. Крупные высыпания достигают 2 см в диаметре. Форма также может варьироваться в зависимости от характера поражения.
Почему появляется сыпь?
Причины возникновения папулезной крапивницы могут быть различными. Однако выявить самостоятельно провоцирующий фактор практически не возможно. Поэтому необходимо обратиться к врачу, который проведет обследование.
В большинстве случаев высыпания появляются при:
- болезнях, спровоцированных инфекционным, вирусным или бактериальным поражениями;
- проникновении в организм паразитов;
- аллергической реакции на различные раздражители;
- иммунологических изменениях.
Если сыпь вызвана инфекционным заболеванием, то она является частью развития других новообразований морфологического типа.
Папула не имеет жидкостного включения внутри
Типы папул
Папулезная крапивница состоит из новообразований различного вида. Они отличаются по размерам и характеру поражения.
- Милиарные высыпания являются наиболее мелкими новообразованиями. Они характеризуется конусовидной формой. Чаще всего сыпь локализуется в области волосяных фолликулов.
- Диаметр лентикулярных папул не превышает 5 мм. Особенностью данного вида новообразований является разнообразная форма высыпаний.
- Нумулярные папулы являются самыми крупными (до 2 см). При слиянии плоских мелких высыпаний образуется большая площадь поражения.
Сыпь поражает различные слои кожи. В зависимости от этого папулы имеют локализацию:
- эпидермальную;
- дермальную;
- эпидермо-дермальную.
В местах поражения кожа изменяет оттенок. После того, как высыпания проходят, на поверхности не остается рубцов или шрамов.
Сыпать при папулезной крапивнице человека может по-разному. Виды сыпи отличаются по:
- локализации;
- симметричности и несимметричности рисунка;
- наличию или отсутствию зуда;
- цвету;
- интенсивности поражения;
- провоцирующему фактору.
Макулопапулезная
При возникновении макулопапулезной сыпи на поверхности кожи появляются папулы, имеющие плотную консистенцию. Они отличаются значительным размером, поэтому диаметр превышает 1 см.
Высыпания могут иметь различный оттенок. Часто наблюдаются телесные, бордовые и фиолетовые новообразования.
Сыпь отличается быстротой появления.
В зависимости от причин возникновения заболевания расположение папул может меняться. Отличительной особенностью обладает вирусное поражение организма. При аллергической реакции, бактериальной, грибковой инфекции, иммунодефиците сыпь появляется преимущественно на руках и ступнях.
Макулопапулезная сыпь может быть спровоцирована различными факторами. Среди них выделяют:
- корь, краснуху и другие инфекционные болезни;
- энтеровирус;
- аденовирус;
- инфекционный мононуклеоз;
- внезапную экзантему;
- аллергию на пищевые раздражители, медикаменты, токсины стрептококка, стафилококка;
- поражение бактериями и грибком;
- гельминтоз.
Чаще всего сыпь не вызывает зуда кожи. Но если причина кроется в аллергической реакции, такой признак проявляется нередко.
Эритематозно-папулезная
Высыпания локализуются в области:
- лица;
- конечностей;
- нижней части спины.
Чаще всего происходит поражение локтей, колен. Границы высыпаний четкие, при этом просматривается симметричный рисунок.
В центральной зоне наблюдается потемнение папулы. Края новообразования имеют ярко-красный оттенок. Высыпания отличаются крупным размером до 1 см. При слиянии папул образуются большие очаги поражения.
Спровоцировать появление такой сыпи могут:
- красная волчанка;
- атопический дерматит;
- сифилис;
- розацеа;
- аллергическая реакция;
- трихинеллез;
- васкулит;
- чесотка;
- диатез.
По характеру высыпаний заболевания немного отличаются. Поэтому данный симптом можно использовать для постановки правильного диагноза.
Пятнисто-папулезная
Пятнисто-папулезная сыпь представлена в виде новообразований очень крупного размера до 2 см. Ее можно отличить по характерным признакам.
- Высыпания воспалены и шелушатся. После того, как стойкая сыпь исчезает, на поверхности кожи можно отметить пигментированные участки.
- Папулы образуются в области лица, тела, верхних и нижних конечностей.
- По срокам проявления сыпи можно отследить стадию заболевания. В первую очередь происходит поражение лицевой части, а затем высыпания распространяются на туловище. Также степень развития определяется по размеру папул.
- Оттенок новообразований преимущественно розовый, но допускаются коричневый и красный цвета.
Данный вид сыпи делится на несколько подвидов в зависимости от типа заболевания. Выделяют:
- скарлатиноподобные высыпания, сопровождающие краснуху, ветрянку, скарлатину, аллергию на медикаменты;
- кореподобные, появляющиеся в результате поздних стадий краснухи и кори;
- шелушащиеся, отмечаемые при себорейном дерматите и псориазе.
При кори папулы имеют белесый оттенок, по границам высыпаний располагается красный ободок. За счет усиления симптоматики происходит слияние папул.
Сыпь при краснухе начинается с области лба. Далее она переходит на тело. Человек ощущает нестерпимый зуд. Также подобная симптоматика наблюдается при токсическом поражении организма лекарственными препаратами.
В виде пятнисто-папулезной сыпи проявляются многие заболевания. Поэтому врач перед постановкой диагноза должен провести тщательное обследование
Диагностические мероприятия и лечение
Папулезная сыпь часто становится одним из признаков, помогающих диагностировать то или иное заболевание. Важным моментом является то, что высыпания появляются не сами по себе, а отражают состояние организма человека. Поэтому важно определить тип сыпи и установить причину ее появления.
Диагностические мероприятия проводятся с обязательными:
- осмотром пациента;
- оценкой кожных покровов;
- пальпацией папул;
- лабораторными исследованиями.
В зависимости от того, какое заболевание спровоцировало появление нарушений, назначается лечение. Если сыпь вызвана аллергическим раздражителем, то выявляется аллерген и полностью исключается контакт с ним. Пациенту необходимо принять антигистаминные средства. На поверхность кожи наносятся негормональные мази и кортикостероиды.
При выявлении инфекционного поражения организма требуется выявить возбудитель болезни. В зависимости от его типа может проводиться антибактериальная или противовирусная терапия.
Папулезная сыпь, появившаяся при неправильно подобранном уходе для лица, требует пересмотра косметических средств. Помимо этого необходимо следить за чистотой и целостностью кожных покровов.
Только врач может назначить лекарственные и косметические препараты. В случае самолечения можно не только запустить, но и усугубить течение заболевания. Тогда высыпания могут проявиться на значительных площадях тела, а состояние осложнится.
Источник: https://postpk.ru/zdorovye/papuleznaya-krapivnica
Папулезная крапивница
Папулезная крапивница – хронический зудящий дерматит аллергической природы, характеризующийся высыпаниями папул на неизменённой коже. Первичные элементы насыщенного красного цвета локализуются преимущественно на конечностях, не имеют тенденции к слиянию. В клинической картине превалирует симптом сильного зуда, который провоцирует появление расчёсов и присоединение вторичной инфекции с риском развития рубцов и гиперпигментации. Для диагностики используют кожные аллергические пробы, лабораторные исследования и клинические симптомы. В процессе лечения по возможности устраняют причину крапивницы, проводят дезинтоксикацию, применяют противозудные и антигистаминные препараты.
Папулезная крапивница – чрезвычайно распространённый уртикарный аллергический дерматит, клинически проявляющийся зудящими участками отечной кожи и слизистых с усиливающимися при почёсывании первичными элементами.
Отечественные аллергологи отдают этой патологии от 15% до 30% в структуре заболеваемости. Дерматологи считают, что каждый третий, живущий на нашей планете, хоть раз встречался с проявлением папулёзной крапивницы.
Заболевание чаще диагностируется у женщин репродуктивного возраста, что связывают с особенностями работы нейроэндокринной системы в этот период. Кроме того, папулезная крапивница нередко выявляется у маленьких детей.
Патологический процесс возникает преимущественно летом, в период активной жизнедеятельности насекомых, укусы которых провоцируют начало заболевания. Папулезная крапивница неэндемична, не имеет расовых особенностей.
Первые упоминания о крапивнице, в том числе – о её наиболее стойкой папулёзной разновидности встречаются в трудах Гиппократа, относящихся к IV веку до н.э. Современный термин «крапивница», включающий папулёзный вариант заболевания, предложен Галеном в 1769 году.
Однако в дерматологии официальной датой описания патологического процесса немецким врачом Генрихом Квинке считается 1882 год.
Революционным открытием в изучении папулёзной крапивницы стало описание тучных клеток, играющих ведущую роль в развитии заболевания, которое подготовил американский биолог Пол Эрлих в 1877 году.
Папулезная крапивница
Очевидной причиной папулёзной крапивницы являются укусы насекомых и членистоногих. Результатом таких укусов становится развитие классической аллергической реакции замедленного типа.
Визуально патологический процесс проявляется возникновением папулёзных элементов на неизменённой коже.
Суть процесса заключается в нетипичном ответе организма на слюну насекомых, которая, контактируя с поверхностью кожи, токсически повреждает клетки дермы и провоцирует выделение гистамина, вызывающего отёчность тканей.
При некорректной диагностике и лечении на ранних стадиях болезни в папулёзную крапивницу способна трансформироваться любая другая разновидность крапивницы.
При этом папулы вместо обычной уртикарной сыпи появляются из-за того, что к отёку кожи, который уже есть в минимальном объёме, присоединяется клеточный инфильтрат.
Дерма под чуть выпуклой уртикарией набухает, превращая её в папулу, заметно возвышающуюся над поверхностью кожи.
Любая экзо- или эндогенная причина, вызывающая крапивницу, может спровоцировать появление папул. Для этого необходимо три условия: агрессивный антиген, гиперсенсибилизация кожи и время.
Дополнительными триггерами для папулёзной крапивницы могут стать УФО, изменения температуры и давления окружающей среды, физические нагрузки.
Механизм развития патологии обусловлен дегрануляцией тучных клеток, которые располагаются в соединительной ткани дермы и слизистых, выполняя функцию защиты, призванной не допустить проникновение антигенов внутрь организма.
При встрече с антигеном тучные клетки активируются. Лимфоциты выделяют IgE, которые приклеиваются к мембране тучных клеток, сливаются с ней и стимулируют выброс в дерму гистамина, гепарина, простагландинов и других биологически активных веществ.
Гистамин повышает проницаемость сосудов, гепарин разжижает кровь, что приводит к отёку тканей и развитию воспаления. Медиаторы вызывают зуд. Возникает аллергическая реакция, но тучные клетки локализуют её, задерживая аллергены на месте их проникновения в кожу.
Несмотря на то, что провоцирующий антиген может продолжать свой контакт с кожей, вызывая появление новых папул и зуд, патологический процесс не распространяется за пределы кожного покрова.
Классификация папулезной крапивницы
Общепринятой классификации папулёзной крапивницы в современной дерматологии не существует. Наиболее полезной для принятия решений о проведении адекватной дезинтоксикационной терапии является следующая классификация, основанная на способе попадания аллергена в организм пациента. Различают:
- Папулёзную крапивницу, вызванную ядом перепончатокрылых (жало пчелы, осы, шмеля).
- Папулёзную крапивницу, спровоцированную слюной кровососущих насекомых при укусах.
- Папулёзную крапивницу, вызванную непосредственным соприкосновением с кожей фрагментов тел и продуктов жизнедеятельности насекомых.
Первые клинические симптомы заболевания в виде зудящих папул размером с булавочную головку, со временем достигающих около 5 мм в диаметре, обычно появляются в ночное время, спустя несколько часов после контакта с агрессивным аллергеном, и локализуются на конечностях.
В центре папулы может быть заметен след от укуса. Первичные элементы ярко-красного цвета, плотные, не имеют тенденции к слиянию, возвышаются над уровнем здоровой кожи.
При развитии патологического процесса возникают всё новые и новые папулы, оккупирующие ранее неизмененные поверхности кожного покрова, особенно кожные складки, где развивается гиперкератоз. Такой процесс может длиться месяцами.
В клинике папулезной крапивницы преобладает зуд, расчёсы приводят к экскориациям, образованию геморрагических корок и присоединению вторичной кокковой инфекции, оставляющей после себя гиперпигментацию или небольшие шрамы (в зависимости от глубины поражения слоёв дермы).
Патологический процесс диагностируется дерматологом клинически и аллергологом-иммунологом лабораторно. Для подтверждения папулёзной крапивницы выполняют анализ крови для определения уровня общего и специфического IgE.
При этом общий иммуноглобулин Е свидетельствует только о наличии аллергической реакции в организме, количество же специфического иммуноглобулина Е помогает специалистам сделать вывод о присутствии в крови конкретного аллергена, что является ценным диагностическим признаком.
Кроме того, проводят специальные кожные пробы с гомогенизированными артроподами (членистоногими), при которых папулы воспроизводятся в течение суток.
В резистентных к проводимой терапии случаях осуществляют полное клинико-лабораторное обследование пациента с целью исключения провоцирующих факторов и соматических заболеваний. Гистологию используют редко.
Дифференцируют папулёзную крапивницу с почесухой, пигментной крапивницей, чесоткой, ветрянкой, контагиозным моллюском и родимыми пятнами.
Терапия патологических изменений – длительный процесс, который требует взаимных усилий врача и пациента. Основой лечения являются устранение причины высыпаний, снятие зуда и профилактика вторичной инфекции.
Устранить причину папулёзной крапивницы можно только при лабораторно диагностированном аллергене – триггере патологического процесса. Приоритетом в терапии является снятие зуда, который существенно снижает качество жизни пациента.
Для этого существуют новые терапевтические программы, определяющие индекс активности крапивницы в баллах. Недельный показатель индекса более 28 свидетельствует о тяжёлой форме заболевания.
В зависимости от степени тяжести патологии к терапии подключают антигистаминные препараты. При их применении дерматологи используют ступенчатый подход. Первая линия включает терапию Н1-антигистаминами второго поколения, лишенными седативного эффекта. Вторая линия терапии заключается в повышении дозировок этих препаратов.
Третья линия предполагает назначение ингибиторов IgE и циклоспоринов, способствующих затуханию воспалительного ответа кожи. Кроме того, при лечении папулёзной крапивницы используют дезинтоксикационную терапию. Средства, применяемые для выведения токсинов из организма, выбираются с учетом представленной выше рабочей классификации.
В сложных случаях проводят терапию глюкокортикоидами, назначают курсы гистаглобина. Вторичную инфекцию лечат антибиотиками.
Наружно применяют гормональные, антисептические и противозудные мази, кремы и компрессы. Показана физиотерапия: электрофорез, ультразвук, дарсонвализация, радоновые ванны, УФО.
Обязательна строгая гипоаллергенная диета, целью которой является уменьшение свободного гистамина и корректировка работы системы пищеварения. При точной диагностике и правильном терапевтическом подходе к каждому пациенту итоговым результатом становится полное выздоровление.
Профилактикой является применение репеллентов на природе, контроль состояния домашних животных и регулярный уход за кожей.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_dermatologia/papular-urticaria
Возможные причины появления папулезных высыпаний
Папулезная сыпь представляет собой резко отграниченные плотные новообразования красного цвета размером от 1 мм до 2 см, возвышающиеся над поверхностью кожи и возникающие при заболеваниях специфической и неспецифической природы.
Этиология и общие характеристики
Спектр заболеваний, при которых папулезные высыпания служат основным симптомом или являются одной из стадий последовательных морфологических изменений на коже, достаточно велик. Следующие факторы провоцируют появление на коже папулезных образований: вирусные, грибковые и бактериальные инфекции, заболевания неспецифической природы, аллергия, иммунные и паразитарные заболевания.
Элементы папулезной сыпи – папулы, узелки от розового и ярко-красного цвета до коричневого и фиолетового, которые возникают на коже чаще всего вследствие воспалительного процесса. Папулы не имеют полости, могут иметь конусообразную и куполообразную форму или быть приплюснутыми.
Мелкая папулезная сыпь имеет конусообразную форму и размеры около 2 мм. Лентикулярные папулы размером до 5 мм отличаются выпуклой или приплюснутой формой. Нумулярные достигают 2 см в диаметре и возникают из-за слияния папул приплюснутой формы.
В зависимости от причины, вызвавшей сыпь, ее цвета и локализации, симметричности расположения, а также размеров пораженных участков и наличия других симптомов (зуд, шелушение) папулезные высыпания относят к одному из следующих типов:
- пятнисто-папулезная сыпь;
- макуло-папулезная сыпь;
- эритематозно-папулезная сыпь.
Пятнисто-папулезные проявления
Такой тип сыпи характеризуется воспалением и шелушением, размером элементов от 1 мм до 2 см, локализацией сначала на лице, затем распространением на туловище и конечности. Цвет высыпаний варьирует от розоватого и красного до коричневатого.
Одной из причин является корь, при которой высыпания начинаются после общего недомогания и характеризуются типичной поэтапностью. Появление сыпи сопровождается подъемом температуры. С усилением симптоматики склонна к слияниям.
Энтеровирусная инфекция заявляет о себе высокой температурой. Сыпь появляется после улучшения состояния организма и располагается на лице и туловище. Внезапная экзантема начинается с острой лихорадки. После нормализации температуры появляется пятнистая или макуло-папулезная сыпь, исчезающая примерно через сутки.
- Аллергическая сыпь или крапивница – пищевая, медикаментозная, появляющаяся как реакция на укусы насекомых или воздействие токсических веществ, при сывороточной болезни сопровождается зудом и пятнистой или пятнисто-папулезной сыпью средних и крупных размеров.
- Многоформная экссудативная эритема, имея инфекционную или аллергическую природу, характеризуется пятнисто-папулезными высыпаниями розоватого или красного цвета с диаметром папул 3-15 мм, которые в центре имеют более светлый окрас, иногда сливаются и локализуются чаще на сгибательных поверхностях конечностей, реже на лице, шее и стопах.
- При вторичном сифилисе часто возникают такие высыпания с сильным зудом, размером 1-5 мм и буроватым или красным цветом, локализуются обычно на шее, голове, конечностях и верхней части туловища.
Краснуха в 20% случаев может развиваться без высыпаний. В остальных случаях на коже появляется мелкопятнистая без шелушения, но иногда с зудом. Пятна при краснухе не склонны к слиянию.
Инфекционный мононуклеоз чаще развивается без сыпи. При появлении ее элементы могут сливаться, иметь неправильную форму и диаметр 5-15 мм.
Ювенильный ревматоидный артрит, фелиноз (болезнь от кошачьих царапин), псевдотуберкулез, кишечный иерсиниоз, ветряная оспа, скарлатина, менингит и многие другие заболевания тоже проявляются на разных стадиях развития пятнисто-папулезными высыпаниями.
Макуло-папулезная сыпь
Для макуло-папулезной сыпи характерно появление плотных папул телесного или багрового цвета размером до 1 см. Сыпь может локализоваться на лице, туловище, шее, конечностях, ладонях и ступнях. Данный тип высыпаний появляется при кори, краснухе, инфекционном мононуклеозе, внезапной экзантеме, аллергических реакциях, а также при таких заболеваниях, как:
- Гельминтозы (аскаридоз, трихинеллез, эхинококкоз и др.), которые могут сопровождаться зудящей макуло-папулезной сыпью с элементами различной формы и размера.
- Аденовирусы, энтеровирусы, аллергия на токсины стрептококка и стафилококка, иммунные нарушения, в том числе ВИЧ, провоцируют развитие на коже сыпи такого типа.
Эритематозно-папулезная сыпь
При этом типе поражаются чаще локти и колени, а также лицо, конечности и спина. Папулы отличаются ярко-красными краями и потемневшим центром и склонны к слияниям. Красная волчанка, сифилис, атопический дерматит, васкулит, чесотка, трихинеллез, диатез – это неполный список патологий, при которых кожные покровы подвергаются образованию папул размером до 10 мм.
Возникновение папул неспецифической природы может быть связано с гормональной перестройкой в период полового созревания, беременностью или гормональными сбоями в организме.
На лице или спине подростков и взрослых из-за активной работы сальных желез и закупорки пор происходит воспаление и образование характерных узелков (одного из видов прыщей).
Если происходит инфицирование пор из-за недостаточного или неправильного ухода за кожей, ситуация ухудшается распространением на большие участки кожи.
Папулезное ожерелье (перламутровое кольцо) – распространенный вид папулезных высыпаний неспецифической природы, которые расположены у мужчин под головкой полового члена вдоль венечной борозды.
Такие образования считаются вариантом нормы, не имеют каких-либо симптомов, не заразны и вынуждают обратиться к врачу только из-за визуального дефекта.
Папулы в данном случае имеют одинаковый размер, не исчезают, но и не растут и со временем могут побледнеть.
Диагностика и методы профилактики
Адекватное лечение любого вида сыпи возможно только после выявления ее первопричины, при определении которой важное место занимает дифференциальная диагностика, невозможная без знаний последовательности и различий в проявлениях заболеваний, которые отражаются на кожных покровах.
Помимо лабораторных анализов, для постановки правильного диагноза врачу необходимо выполнить тщательный сбор анамнеза и осмотр больного. Чем раньше будет начато лечение, тем легче будет устранить внешние проявления заболевания.
Самолечение и оттягивание визита к дерматологу чреваты осложнениями и ухудшением не только состояния кожи, но и всего организма.
При соблюдении правил гигиены и санитарных норм при непосредственном контакте с другими людьми, посещении общественных мест, при использовании только личных предметов (одежда, полотенца, обувь, белье) и отсутствии общения с уличными животными можно свести к минимуму риск кожных инфекционных заболеваний. А личная гигиена с помощью индивидуально подобранных косметических средств поможет содержать кожу в здоровом состоянии.
Источник: https://upraznenia.ru/papuleznaya-syp.html